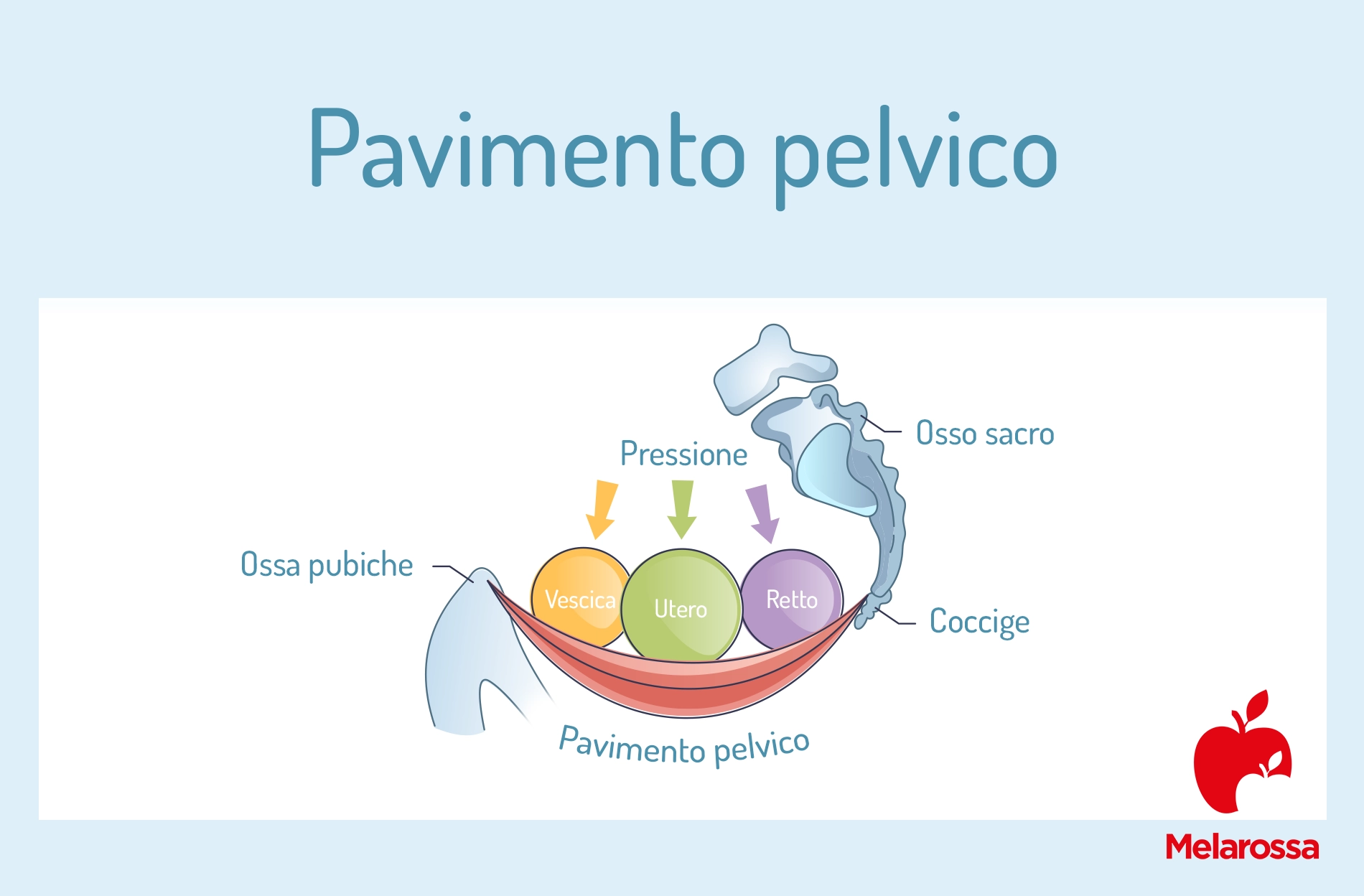
Il pavimento pelvico è un complesso gruppo di muscoli e tessuti che chiude la parte inferiore della cavità addominale e sostiene gli organi pelvici come la vescica, l’utero e l’intestino.
Questo fondamentale apparato anatomico, che fa parte del perineo, gioca un ruolo cruciale nel mantenimento della continenza urinaria e fecale, nella funzione sessuale e durante il parto.
La salute del pavimento pelvico è di primaria importanza sia per le donne sia per gli uomini, poiché influenza la qualità della vita. Nelle donne, è particolarmente sollecitato durante la gravidanza e il parto.
Problemi come incontinenza urinaria, prolasso degli organi pelvici e disfunzioni sessuali possono insorgere se il pavimento pelvico non è adeguatamente rinforzato e mantenuto.
Negli uomini, invece, muscoli pelvici deboli possono causare problemi di minzione e disfunzione erettile. Inoltre, fattori come obesità e stitichezza cronica possono mettere ulteriore pressione su questi muscoli, aumentando il rischio di problematiche pelviche.
Per allenare il pavimento pelvico, gli esercizi di Kegel sono ampiamente raccomandati.
Che cos’è il pavimento pelvico?
E’ un insieme di muscoli, legamenti e tessuti connettivi situati nella parte inferiore della cavità addominale, che chiude il bacino e sostiene gli organi pelvici, tra cui la vescica, l’utero, la vagina, l’intestino e il retto.
Funge da sostegno e controllo per diverse funzioni corporee essenziali, tra cui la minzione, la defecazione, il parto e l’attività sessuale.
I muscoli del pavimento pelvico lavorano insieme per mantenere la continenza urinaria e fecale, contribuendo a regolare l’apertura e la chiusura degli sfinteri uretrale e anale.
Inoltre, giocano un ruolo essenziale durante al momento del parto, aiutando a spingere il bambino attraverso il canale del parto.
Differenze tra pavimento pelvico e perineo
Per capire meglio cos’è il perineo, possiamo dire che è la regione del corpo che si appoggia sulla sella della bicicletta, posta tra la sinfisi pubica e il coccige.
Questa zona comprende tre aperture principali: l’uretra, la vagina e il retto. Si tratta di un’area composta da pelle, tessuti molli e muscoli che contribuisce a svolgere diverse funzioni corporee, tra cui il sostegno degli organi pelvici e il controllo delle aperture uretrale, vaginale e rettale.
Il pavimento pelvico, invece, rappresenta la parte interna del perineo ed è costituito da un insieme di muscoli e legamenti situati all’interno della cavità pelvica.
Il pavimento pelvico è fondamentale per il mantenimento della continenza urinaria e fecale, nonché per la stabilità della pelvi e la funzione sessuale. Mentre il perineo è visibile esternamente, il pavimento pelvico è interno e richiede esercizi specifici, come quelli di Kegel, per essere rafforzato e mantenuto in salute.
Anatomia e fisiologia del pavimento pelvico
La zona pelvica è l’area del corpo situata nella parte inferiore dell’addome, compresa tra l’ombelico e la parte superiore delle cosce. È una regione anatomica complessa che contiene diverse strutture ossee, muscolari, vascolari e viscerali.
I muscoli pelvici sono situati nella parte inferiore del bacino e formano una sorta di “amaca” che sostiene gli organi pelvici. Tra i muscoli principali che compongono il pavimento pelvico ci sono:
- Muscolo pubococcigeo: va dall’osso pubico al coccige e circonda l’uretra, la vagina (nelle donne) e il retto. È importante per il controllo della minzione e della defecazione, oltre a svolgere un ruolo significativo durante il parto.
- Muscolo iliococcigeo: si estende dall’ileo (parte superiore dell’osso dell’anca) al coccige, aiutando a sostenere gli organi pelvici e contribuendo alla stabilità della regione pelvica.
- Muscolo ischiococcigeo: anche noto come muscolo coccigeo, si estende dall’ischio (una delle ossa che compongono il bacino) al coccige. Questo muscolo è importante per il supporto del coccige e la stabilizzazione del pavimento pelvico.
Le strutture ossee, invece, sono:
- Osso pubico: situato nella parte anteriore del bacino, funge da punto di attacco per i muscoli pubococcigei.
- Ileo: parte superiore dell’osso dell’anca, che fornisce punti di attacco per i muscoli iliococcigei.
- Ischio: parte inferiore e posteriore dell’osso dell’anca, punto di attacco per i muscoli ischiococcigei.
- Coccige: il piccolo osso alla base della colonna vertebrale, supportato dai muscoli coccigei
Il pavimento pelvico è innervato principalmente dal nervo pudendo, che è responsabile del controllo motorio e sensoriale della maggior parte dei muscoli di questa zona insieme a altri nervi essenziali per la sensibilità e il controllo motorio della regione.
A cosa serve il pavimento pelvico
Valutare il pavimento pelvico è essenziale per identificare eventuali disfunzioni e pianificare un trattamento adeguato.
Gioca un ruolo basilare nel controllo della minzione. Infatti, i muscoli di questa zona contribuiscono a mantenere la continenza urinaria, possono contrarsi per impedire perdite involontarie di urina e rilassarsi durante la minzione per svuotare la vescica.
Sostiene gli organi pelvici, prevenendo il prolasso, ovvero la discesa di organi come la vescica, l’utero o l’intestino retto attraverso l’apertura vaginale.
I muscoli pelvici favoriscono anche la funzione sessuale, influenzando il piacere e la risposta sessuale. Un pavimento pelvico tonico e ben funzionante può migliorare quindi la qualità della vita sessuale.
Infine, contribuisce alla stabilizzazione del bacino e alla corretta postura. Questi muscoli, infatti, lavorano in sinergia con i muscoli del core (addominali, dorsali e glutei) per mantenere l’equilibrio e la postura.
Pavimento pelvico debole: sintomi a cui prestare attenzione (sia nell’uomo sia nella donna)
Prestare attenzione ai sintomi di disfunzione dei muscoli pelvi è cruciale per individuare precocemente eventuali problemi e intervenire tempestivamente con trattamenti adeguati. I sintomi possono manifestarsi sia negli uomini sia nelle donne, influenzando diversi aspetti della loro salute quotidiana.
Nelle donne, i sintomi comuni includono incontinenza urinaria, ovvero la perdita involontaria di urina durante attività come ridere, tossire o fare esercizio fisico e incontinenza fecale, che rappresenta la difficoltà a controllare l’evacuazione intestinale.
Il prolasso degli organi pelvici può causare una sensazione di peso o pressione nel bacino, accompagnata dalla percezione di una massa che sporge dalla vagina.
Altri sintomi significativi sono il dolore pelvico, che può essere cronico o acuto, dispareunia, ossia il dolore durante i rapporti sessuali, difficoltà nella minzione con un flusso urinario debole o la sensazione di svuotamento incompleto della vescica, e il dolore alla schiena, spesso associato a debolezza del pavimento pelvico.
Dolore pelvico uomo: i sintomi
Negli uomini, si possono riscontrare sintomi simili, tra cui incontinenza urinaria e disfunzione erettile, che può essere legata alla debolezza dei muscoli pelvici. Il dolore pelvico o perineale, che può essere cronico, è un altro sintomo rilevante.
Gli uomini possono anche avere difficoltà nella minzione, con un flusso urinario debole, interrotto o la sensazione di svuotamento incompleto della vescica, e incontinenza fecale, con difficoltà a controllare l’evacuazione intestinale.
Entrambi i sessi possono sperimentare una necessità di urinare frequentemente o improvvisa urgenza di urinare, stitichezza con difficoltà a evacuare e sensazione di evacuazione incompleta, dolore durante l’attività sessuale, sensazione di peso o pressione nel bacino e dolore o disagio nella zona pelvica, lombare o nei genitali.
È essenziale consultare un medico se si manifestano uno o più di questi sintomi, per eseguire una valutazione completa e individuare il trattamento, che può includere fisioterapia pelvica, esercizi di Kegel, cambiamenti nello stile di vita, terapia farmacologica o, in alcuni casi, interventi chirurgici.
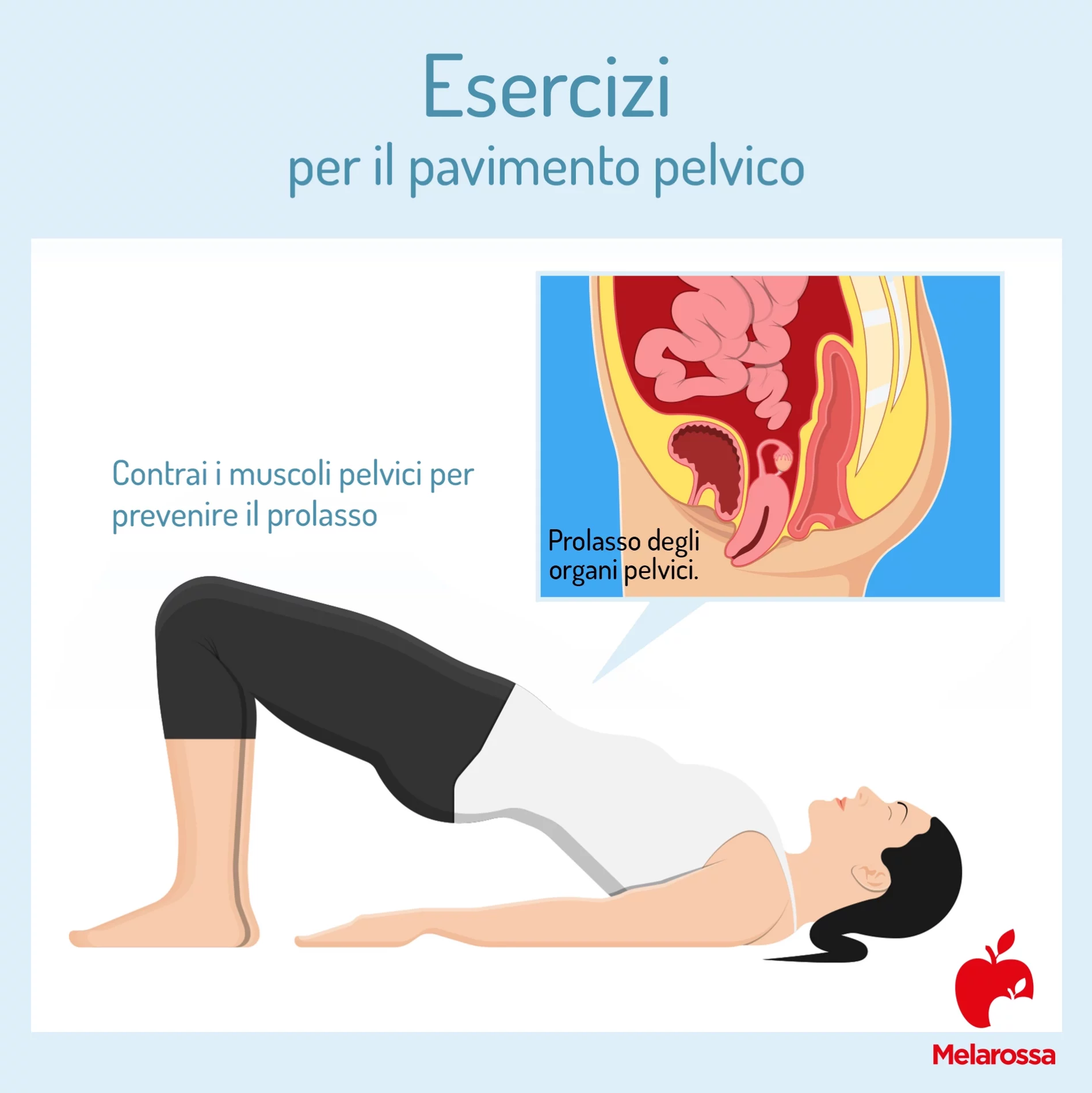
Come rafforzare il pavimento pelvico?
I trattamenti non chirurgici per i disturbi del pavimento pelvico offrono diverse opzioni terapeutiche mirate a migliorare la funzionalità muscolare e il controllo degli organi pelvici senza ricorrere a interventi invasivi.
Esercizi di Kegel
Sono esercizi che rafforzano i muscoli del pavimento pelvico attraverso contrazioni e rilassamenti controllati e favoriscono il miglioramento del tono muscolare e il controllo della vescica e dell’intestino.
Terapie fisiche e riabilitative
Sono programmi personalizzati di esercizi fisici specifici per migliorare la forza, la resistenza e il controllo muscolare dei muscoli pelvici. Includono tecniche di rilassamento, stretching e potenziamento muscolare.
Biofeedback
E’ una tecnica che utilizza sensori per monitorare e fornire feedback in tempo reale sull’attività muscolare dei muscoli pelvici. Aiuta i soggetti a sviluppare consapevolezza e controllo sui muscoli per migliorare la funzione urinaria e fecale.
Palline vaginali
Le palline vaginali o palline di Kegel sono dispositivi utilizzati per allenare il pavimento pelvico.
Le sono disponibili in diversi materiali, ognuno con le sue caratteristiche specifiche che possono influenzare la scelta in base alle preferenze personali e alle necessità di salute.
Chinesiterapia
La chinesiterapia usa dei movimenti terapeutici ed esercizi mirati per migliorare la mobilità, la forza e la coordinazione muscolare del pavimento pelvico. Inoltre, promuove il recupero funzionale e la gestione dei sintomi associati ai disturbi pelvici.
Radiofrequenza quadripolare vaginale con acido ialuronico
E’ un trattamento che combina la radiofrequenza quadripolare con l’acido ialuronico per migliorare l’elasticità e la tonicità della mucosa vaginale. Viene utilizzato per trattare l’atonia vaginale e migliorare la qualità della vita sessuale.
Cambiamenti nello stile di vita
Cambiamenti nella dieta possono migliorare la regolarità intestinale e ridurre il rischio di stitichezza. Inoltre, il consiglio è di mantenere il peso forma con una dieta equilibrata e l’esercizio fisico per ridurre la pressione sui muscoli pelvici.
Disturbi legati alla disfunzione del pavimento pelvico
Infezioni
Le infezioni del pavimento pelvico, come la vaginite e la prostatite, possono causare infiammazione, dolore e disagio. Queste infezioni possono derivare da batteri, virus, funghi o parassiti. I sintomi includono dolore pelvico, prurito, bruciore durante la minzione e secrezioni anomale.
La diagnosi precoce e il trattamento con antibiotici o antimicotici sono essenziali per prevenire complicazioni.
Cistite
La cistite è un‘infezione della vescica che può essere particolarmente dolorosa e fastidiosa. È spesso causata da batteri come l’Escherichia coli. I sintomi includono frequente bisogno di urinare, dolore o bruciore durante la minzione e urine torbide o con sangue.
Incontinenza urinaria
L’incontinenza urinaria è l’incapacità di controllare la fuoriuscita di urina. Può essere causata da debolezza dei muscoli del pavimento pelvico, danni ai nervi, infezioni urinarie o interventi chirurgici.
Esistono diversi tipi di incontinenza, tra cui quella da sforzo (perdita di urina durante attività fisiche), da urgenza (forte bisogno di urinare improvvisamente) e mista. Il trattamento può includere esercizi di Kegel, fisioterapia, farmaci o interventi chirurgici.
Incontinenza fecale
L’incontinenza fecale è l‘incapacità di controllare l’evacuazione intestinale. Può derivare da danni ai muscoli dello sfintere anale, problemi neurologici o disturbi digestivi.
I sintomi includono perdite involontarie di feci, gas o muco.
Meteorismo
Il meteorismo, o eccessiva produzione di gas intestinali, può essere collegato a disfunzioni del pavimento pelvico che compromettono il controllo del rilascio di gas.
Può causare gonfiore addominale, crampi e disagio addominale. La sua gestione prevede modifiche nell’alimentazione, esercizi per rafforzare il pavimento pelvico e, se necessario, trattamenti farmacologici.
Prolasso degli organi pelvici
Il prolasso degli organi pelvici si verifica quando uno o più organi pelvici scendono dalla loro posizione normale a causa di un pavimento pelvico debole.
Questo può interessare la vescica (cistocele), l’utero (prolasso uterino) o il retto (rettocele). I sintomi includono sensazione di pressione o peso nel bacino, difficoltà nella minzione o nella defecazione, e dolore durante i rapporti sessuali.
Dolore pelvico cronico
Il dolore pelvico cronico è un disturbo comune che può avere diverse cause, tra cui endometriosi, sindrome del dolore miofasciale e infiammazioni croniche.
Il dolore può essere costante o intermittente e spesso peggiora durante l’attività fisica o i rapporti sessuali. La sua gestione può includere fisioterapia, farmaci anti-infiammatori, terapia ormonale, e interventi chirurgici se necessario.
Dolore durante i rapporti sessuali (dispareunia)
La dispareunia è il dolore genitale persistente o ricorrente che si verifica prima, durante o dopo il rapporto sessuale. Può derivare da infezioni, condizioni dermatologiche, cicatrici chirurgiche o problemi muscolari del pavimento pelvico.
La terapia può includere l’uso di lubrificanti, trattamento delle infezioni sottostanti, fisioterapia del pavimento pelvico e consulenza psicologica.
Cause e fattori di rischio
Le cause che portano alla debolezza o disfunzione di questa struttura fondamentale sono diverse.
La gravidanza e il parto sono tra le cause più comuni, specialmente nelle donne. Durante la gravidanza, il peso aggiuntivo del feto esercita pressione sui muscoli pelvici, che possono allungarsi e indebolirsi.
Il parto vaginale, in particolare, può causare lacerazioni e danni ai muscoli e ai nervi del pavimento pelvico, aumentando il rischio di incontinenza urinaria e prolasso degli organi pelvici.
I parti difficili, l’uso di strumenti come il forcipe o la ventosa, e il peso elevato del neonato sono fattori che aumentano ulteriormente questo rischio.
L’invecchiamento è un altro fattore significativo che contribuisce ai disturbi del pavimento pelvico. Con l’età, i muscoli e i tessuti connettivi del pavimento pelvico tendono a perdere elasticità e forza.
Le donne in post-menopausa sono particolarmente a rischio a causa della diminuzione dei livelli di estrogeni, che influenzano negativamente la tonicità dei muscoli del pavimento pelvico.
Anche negli uomini, l’invecchiamento può portare a una riduzione della tonicità muscolare e a problemi di incontinenza.
Anche l’obesità aumenta significativamente il rischio di disturbi del pavimento pelvico. Il peso eccessivo esercita una pressione costante sui muscoli del pavimento pelvico, che può portare a debolezza e disfunzioni.
Gli individui obesi quindi hanno un rischio maggiore di sviluppare incontinenza urinaria e fecale, oltre che prolasso degli organi pelvici. La gestione del peso attraverso dieta ed esercizio fisico può ridurre tali rischi.
Interventi chirurgici
Gli interventi chirurgici nella regione pelvica possono danneggiare i muscoli e i nervi del pavimento pelvico, portando a disfunzioni. Procedure come l’isterectomia, la prostatectomia e altre operazioni pelviche possono alterare la struttura e la funzione del pavimento pelvico.
Il rischio di sviluppare incontinenza o prolasso aumenta dopo questi interventi, rendendo essenziale una valutazione e una riabilitazione post-operatoria adeguata.
Altri fattori di rischio
- Stile di vita: lo stile di vita può contribuire ai disturbi del pavimento pelvico. Ad esempio, sollevare pesi pesanti in modo improprio, la mancanza di esercizio fisico, il fumo (che può causare tosse cronica) e una dieta scorretta possono influenzare negativamente la salute del pavimento pelvico.
- Genetica: la predisposizione genetica può giocare un ruolo in questi disturbi. Alcune persone possono avere una debolezza congenita nei tessuti connettivi che compongono il pavimento pelvico, rendendoli più suscettibili a problemi come il prolasso o l’incontinenza.
- Traumi e lesioni: incidenti o traumi nella zona pelvica possono danneggiare i muscoli e i nervi, portando a disfunzioni. Anche attività sportive ad alto impatto come il salto o la corsa possono contribuire a lungo termine alla debolezza del pavimento pelvico.
- Condizioni mediche: alcune condizioni, come la tosse cronica (spesso causata da bronchite o asma), possono aumentare la pressione sui muscoli pelvici e contribuire alla sua debolezza. Anche disturbi neurologici che influenzano il controllo muscolare.
Indebolimento del pavimento pelvico dell’uomo
Il pavimento pelvico nell’uomo è costituito da un gruppo di muscoli che supportano la vescica, l’intestino e la prostata, contribuendo anche al controllo della continenza urinaria e fecale, nonché alla funzione sessuale.
Tra le cause legate all’indebolimento dei muscoli pelvici segnaliamo:
- Invecchiamento: con l’età, i muscoli del pavimento pelvico possono perdere tono e forza, influenzando negativamente la loro funzione.
- Chirurgia della prostata: procedure come la prostatectomia (rimozione della prostata) possono danneggiare i muscoli e i nervi del pavimento pelvico.
- Obesità o sovrappeso: il peso eccessivo aumenta la pressione sul pavimento pelvico, causando un indebolimento progressivo dei muscoli.
- Sollevamento pesi : sollevare pesi in modo improprio o eccessivo può stressare i muscoli del pavimento pelvico, contribuendo alla loro debolezza.
- Stile di vita sedentario: la mancanza di esercizio fisico regolare può portare a una riduzione della forza muscolare complessiva, incluso il pavimento pelvico.
- Tosse cronica: condizioni che causano una tosse persistente, come il fumo, bronchiti o asma, possono esercitare pressione sui muscoli del pavimento pelvico.
- Disturbi neurologici: malattie come la sclerosi multipla o il morbo di Parkinson possono influenzare negativamente il controllo muscolare.
Diagnosi e valutazione
La diagnosi e la valutazione dei problemi del pavimento pelvico sono fondamentali per identificare le cause sottostanti dei sintomi e pianificare un trattamento efficace. Ecco come solitamente viene affrontata la diagnosi e la valutazione dei disturbi del pavimento pelvico:
Esami
- Anamnesi: il medico raccoglie informazioni dettagliate sulla storia clinica del soggetto, comprese eventuali gravidanze, parti vaginali, interventi chirurgici, sintomi e fattori di rischio come obesità o disturbi cronici.
- Esame fisico: include un esame esterno e interno della zona pelvica per valutare la forza muscolare, la presenza di prolasso degli organi pelvici, sensibilità, e altre anomalie fisiche che possono contribuire ai sintomi.
La diagnosi può includere anche esami specializzati, come:
- Elettromiografia (EMG) del pavimento pelvico: misura l’attività elettrica dei muscoli del pavimento pelvico durante la contrazione e il rilassamento, utile per valutare la funzionalità muscolare.
- Defecografia: un esame radiologico che valuta la funzione evacuativa e la presenza di prolasso rettale.
Può servire effettuare anche una valutazione funzionale che include questionari e diari dei sintomi; ossia, al soggetto può essere chiesto di compilare questionari specifici per valutare la gravità dei sintomi di incontinenza urinaria, fecale o altre disfunzioni pelviche. Anche la registrazione dei diari dei sintomi può fornire informazioni utili.
Il trattamento dei disturbi del pavimento pelvico spesso richiede un approccio multidisciplinare che coinvolge specialisti come ginecologi, urologi, gastroenterologi, fisioterapisti del pavimento pelvico e psicologi.
Questi professionisti collaborano per fornire una diagnosi accurata e un trattamento completo che affronti le cause sottostanti e migliorare la qualità della vita del paziente.
Strumenti diagnostici
I disturbi possono essere valutati attraverso diversi strumenti diagnostici che aiutano i professionisti della salute a identificare le cause sottostanti e a pianificare un trattamento efficace. Ecco alcuni strumenti diagnostici comunemente utilizzati:
- Valutazione urodinamica: è un test che valuta come funziona la vescica e l’uretra durante la minzione. Valuta la funzione della vescica e dell’uretra durante la minzione e misura la pressione all’interno della vescica e la capacità di ritenzione urinaria. Aiuta a diagnosticare problemi di incontinenza urinaria e a valutare la funzione vescicale.
- Ecografia: può essere utilizzata per valutare l’anatomia degli organi pelvici e la funzione della vescica.
- RMN (Risonanza Magnetica) o TC (Tomografia Computerizzata): possono essere utilizzate per ottenere immagini dettagliate degli organi pelvici e dei muscoli del pavimento pelvico, utili per individuare anomalie strutturali o danni.
- Esame delle feci: è utilizzato per valutare la funzione intestinale e rilevare eventuali segni di incontinenza fecale.
- Esami di laboratorio: possono essere eseguiti per escludere infezioni urinarie o altre condizioni mediche che potrebbero contribuire ai sintomi.
Conclusioni
I disturbi del pavimento pelvico rappresentano una sfida significativa per la salute e il benessere sia delle donne sia degli uomini, poiché questi disturbi possono influenzare profondamente la qualità della vita, causando sintomi come incontinenza urinaria e fecale, prolasso degli organi pelvici, dolore cronico e disfunzioni sessuali.
È fondamentale riconoscere i sintomi precoci, consultare un professionista specializzato e ricevere una diagnosi accurata per intraprendere il percorso terapeutico più adatto.
I trattamenti per i disturbi del pavimento pelvico spaziano dall’esercizio fisico e dalla terapia fisica alla terapia farmacologica e, in alcuni casi, alla chirurgia. Approcci non chirurgici come gli esercizi di Kegel, il biofeedback e le modifiche dello stile di vita possono spesso fornire sollievo significativo.
Tuttavia, quando necessario, interventi chirurgici mirati possono essere cruciali per correggere difetti strutturali o prolungati problemi funzionali.
Il miglioramento della consapevolezza e dell’educazione su questi disturbi è essenziale per ridurre il ritardo nella diagnosi e nel trattamento, migliorando così la prognosi e la qualità della vita delle persone.
Con un approccio multidisciplinare che coinvolge medici, fisioterapisti, psicologi e altri specialisti, è possibile sviluppare piani di trattamento personalizzati che rispondano alle esigenze specifiche di ogni individuo.
Fonti
- Mayoclinic.
- Pelvic Floor Dysfunction.
- What To Know About Pelvic Floor Dysfunction.
- Medicalnewstoday.