Sommario
Il piede diabetico (o piede neuropatico) è una delle complicanze più diffuse e temibili del diabete. Si tratta di una patologia estremamente invalidante, che causa alterazioni anatomo-funzionali di piede e caviglia.
Si manifesta con l’insorgenza di lesioni e ulcere nei piedi che, nei casi più gravi, possono portare anche all’amputazione dell’arto. Il piede diabetico è determinato dal cattivo funzionamento del sistema nervoso (neuropatia) e di quello cardiovascolare (arteriopatia). Entrambe queste condizioni sono derivanti dal diabete.
Una diagnosi tempestiva e un trattamento precoce e appropriato sono di fondamentale importanza per evitare gravi conseguenze come l’amputazione dell’arto.
Cos’è il piede diabetico?
L’Organizzazione Mondiale della Sanità descrive il piede diabetico come “la condizione di infezione, ulcerazione e/o distruzione di tessuti profondi, associate ad anomalie neurologiche e a vari gradi di vasculopatia periferica degli arti inferiori”.
In altre parole, il piede diabetico è quell’insieme di lesioni ai piedi causate da un lato da neuropatia (malfunzionamento del sistema nervoso) diabetica, e dall’altro da arteriopatia (malfunzionamento dell’apparato cardiovascolare) diabetica.
Entrambe queste complicanze tardive del diabete provocano una cattiva sensibilità agli arti inferiori, che dà luogo a due patologie differenti:
- Piede neuropatico. Il piede diabetico si definisce neuropatico quando il danno è neurologico, ovvero il diabete ha danneggiato le fibre nervose, sensitive e motorie dell’arto.
- Piede ischemico. Il piede diabetico si definisce ischemico quando il danno è dovuto al deficit vascolare arterioso, per il quale la persona è soggetta a una riduzione del flusso di sangue agli arti inferiori.
Le persone con piede diabetico possono avere una perdita di sensibilità nelle gambe e nei piedi, con difficoltà a rilevare ferite, tagli o ulcere. Inoltre, il diabete può causare una diminuzione del flusso sanguigno ai piedi, che può rallentare la guarigione delle ferite e aumentare il rischio di infezione.
Le lesioni ai piedi poi possono progredire rapidamente e comportare serie complicazioni come ulcere del piede, infezioni e perfino, nei casi più gravi, amputazioni.
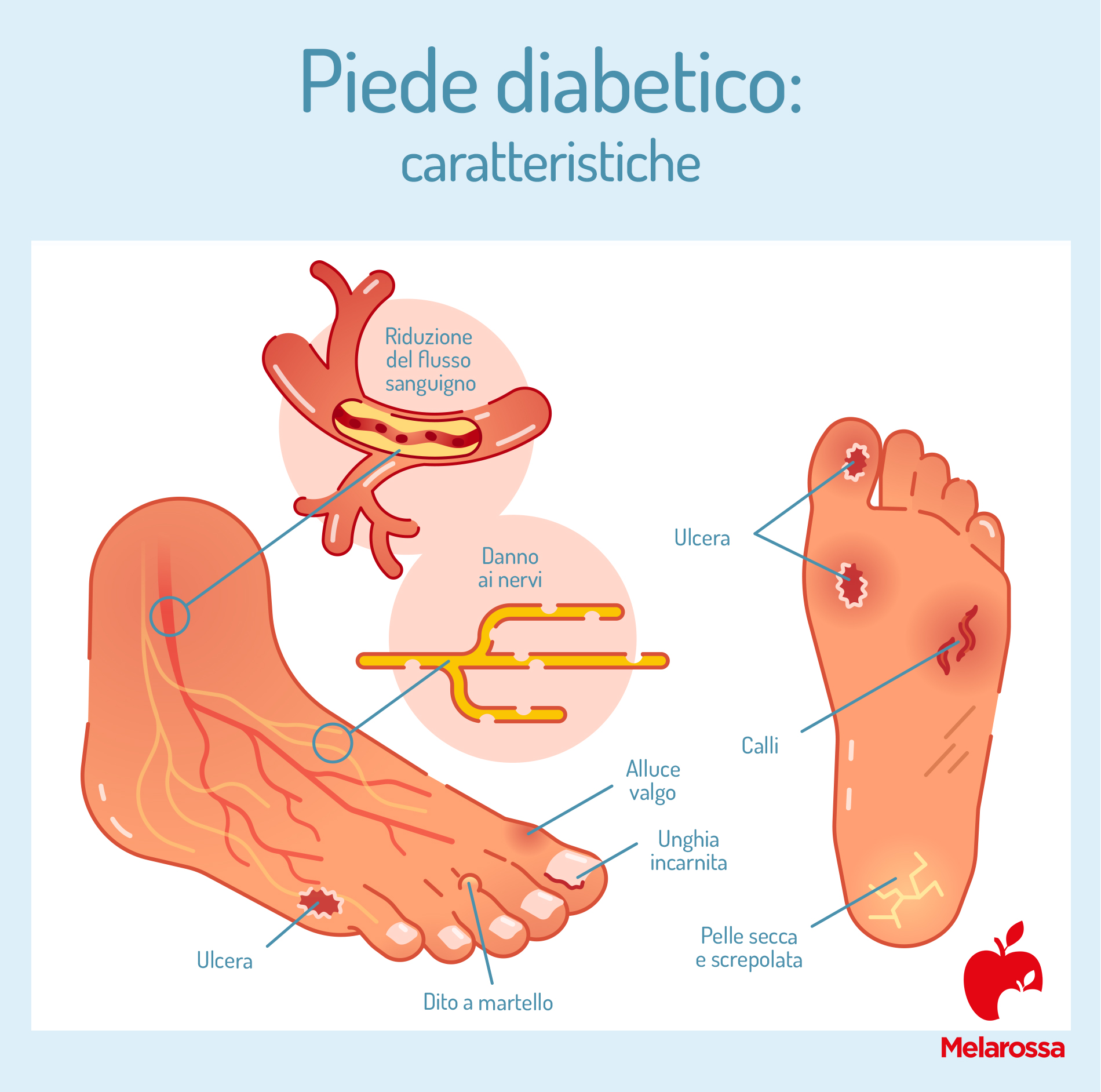
In sintesi, il piede diabetico è caratterizzato anche dalle deformazioni osteo-articolari dei piedi, che possono comparire come conseguenza del danno a carico dei nervi, muscoli e tendini. Queste alterazioni causano, infatti, riduzione della forza in alcuni muscoli della gamba e del piede e irrigidimento dei tendini per cui le dita dei piedi tendono a piegarsi (dita a martello), alterando l’appoggio del piede a terra, che subisce anomali ed esagerati carichi di lavoro.
Inoltre, la cute del piede, resa fragile dal diabete, si lacera facilmente o si manifestano calli e vesciche che, se non trattati per tempo, possono degenerare in ulcere.
Se vuoi saperne di più, leggi il nostro approfondimento sul diabete mellito.
Sintomi del piede diabetico
Il piede diabetico è una complicanza che non si manifesta in tutte le persone con diabete. Il suo sviluppo è sempre preceduto da un lungo periodo (anni) di diabete mal curato o trascurato con una glicemia costantemente elevata. In altri casi, invece, si manifesta in persone che non sapevano di essere diabetiche. In pratica diventa la manifestazione clinica con cui si scopre un diabete che non si sapeva di avere già da tempo.
Infatti, una malattia non adeguatamente non controllata nel corso degli anni è alla base dello sviluppo delle complicanze croniche del diabete, come la neuropatia periferica o l’arteriopatia. Si tratta di fattori di rischio alla base del piede diabetico e individuarli consente di contrastare il più possibile il rischio di andare incontro ad ulcerazione del piede.
Grazie a specifici test è possibile definire esattamente il rischio di processi ulcerativi. Diventa quindi possibile adottare misure di prevenzione adeguate al livello di rischio.
Come già indicato, affinché si sviluppi il piede diabetico è necessario che sia presente almeno una complicanza cronica tra neuropatia e vasculopatia periferica.
La neuropatia comporta una ridotta sensibilità del piede, mentre la vasculopatia periferica rende i piedi più vulnerabili a causa dell’insufficiente irrorazione di tutte le strutture del piede, soprattutto della pelle, per il ridotto apporto di ossigeno.
La cute diventa gradualmente più fragile e può andare incontro ad ulcerazioni di difficile guarigione proprio a causa dell’insufficiente apporto di sangue.
Ogni persona diabetica dovrebbe essere a conoscenza del rischio ulcerativo, per prendere tutti i provvedimenti necessari ed evitare le ulcere.
La perdita di sensibilità può essere piuttosto rischiosa. Infatti, mancando la sensibilità termica e dolorifica, i soggetti non sono in grado di avvertire situazioni pericolose, come ad esempio il contatto con temperature eccessive o fonti di calore.
Tra i sintomi più comuni:
- Perdita di sensibilità e possibile formicolio, intorpidimento o una sensazione di “spilli e aghi” o di scossa elettrica alle estremità inferiori.
- Modifiche come secchezza e desquamazione della pelle, che può diventare più soggetta a screpolature, ragadi o ulcere.
- Ulcere o ferite dovute alla ridotta sensibilità e alla compromessa circolazione sanguigna con cicatrizzazione difficoltosa.
- Tagli e lesioni alla cute che non riescono a guarire.
- Cambiamenti nelle unghie dei piedi che possono subire alterazioni diventando ispessite, fragili o presentare segni di infezione.
- Cambiamenti nella temperatura dei piedi, cioè possono essere più freddi o più caldi al tatto rispetto al resto del corpo a causa dei problemi di circolazione sanguigna.
- Deformazione del piede, poiché il piede diabetico può provocare deformità, come piede piatto o alluce valgo, a causa dell’indebolimento dei muscoli e dei legamenti dei piedi.
- Maggiore esposizione alle infezioni batteriche.

Cause del piede diabetico e fattori di rischio
Come già specificato, questa patologia è una complicanza cronica del diabete mellito.
Sono diverse le complicanze che possono insorgere a causa del diabete: parliamo di patologie cardiologiche, insufficienza renale, problematiche relative al sistema nervoso e anche cecità.
Eppure il piede diabetico, a causa delle lesioni ulcerative che provoca sugli arti inferiori, comporta uno dei rischi più grossi per la salute di chi soffre di diabete. Inoltre, è anche una delle complicanze più diffuse: l’OMS stima che circa il 15% dei malati di diabete avrà a che fare con lesioni al piede che richiedono specifici trattamenti medici.
Il piede diabetico è la conseguenza di un mancato o inadeguato controllo della glicemia (livelli di glucosio nel sangue) e di altri fattori di rischio quali elevata pressione arteriosa, colesterolo alto, fumo, peso corporeo eccessivo, sedentarietà, lunga durata della malattia diabetica, ecc.
Se il diabete, infatti, non è tenuto sotto controllo, le alterazioni metaboliche possono causare danni alle arterie (arteriopatia diabetica) o ai nervi (neuropatia diabetica) degli arti inferiori, compromettendo la funzione e/o la struttura del piede.
Il piede diabetico può essere presente sia nel diabete di tipo 1 che di tipo 2, colpendo, di conseguenza, sia persone giovani, sia anziane.
Piede diabetico: diagnosi ed esami strumentali
Dal momento che il 60% delle amputazioni non traumatiche degli arti inferiori accade proprio nei soggetti diabetici e circa l’80% delle amputazioni sono precedute da un’ulcera al piede, è fondamentale la diagnosi precoce e la cura tempestiva di questa complicanza.
Per questo, non si può prescindere da una valutazione clinica della persona con diabete che prevede anche una fase diagnostica che si struttura su diversi livelli:
- Anamnesi ed esame fisico. È necessario per il medico ripercorrere la storia clinica ed eseguire l’esame fisico. In questo modo può rendersi conto della gravità della condizione. Con l’esame obiettivo si valutano i segni vitali del soggetto (temperatura corporea, battito, pressione arteriosa e frequenza respiratoria) cui segue il test della sensibilità di mani e piedi (spesso alterata nel diabetico) e l’analisi della circolazione degli arti inferiori.
- Analisi del sangue. Servono a determinare un’eventuale infezione in atto o la presenza di altre patologie. Il medico può però prescrivere analisi più approfondite e specialistiche, come il test degli enzimi epatici e quello per la funzionalità renale.
- Esami diagnostici (radiografia, eco doppler, angiogramma, ecc.).
Si esegue poi uno screening della neuropatia periferica, della vasculopatia e delle alterazioni morfologiche del piede e si assegna un punteggio di rischio podologico. Lo screening consiste nell’esecuzione dell’esame obiettivo, dell’indice caviglia braccio (Indice di Winsor), nella rilevazione della sensibilità vibratoria (con Biotesiometro) e della sensibilità tattile protettiva.
I soggetti positivi allo screening dovranno eseguire esami strumentali di 2° livello: Ecodoppler arterioso e Ossimetria transcutanea.
Si prevede poi la cura delle lesioni preulcerative nei soggetti a rischio podologico elevato: tilomi, hielomi, ematomi, distrofie ungueali, ipercheratosi plantari ecc.
Per la cura del piede diabetico ulcerato, invece, si eseguono toilette chirurgiche e medicazioni.
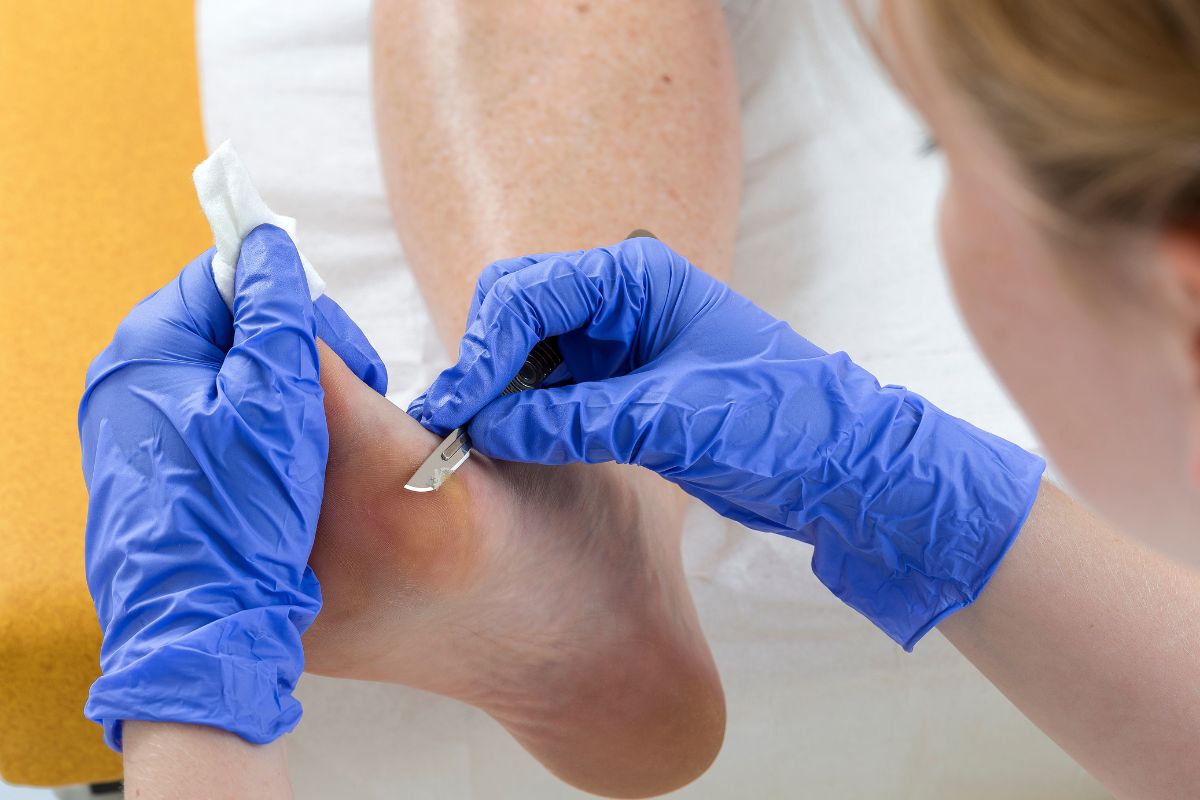
Piede diabetico: cure e trattamenti
Alla base di un efficace trattamento, c’è una corretta e precoce diagnosi: analizzare il piede con regolarità e tempestività permette infatti di evitare il peggioramento della patologia.
Per ridurre il rischio di danni più seri, come le amputazioni, è poi fondamentale una costante terapia, da effettuarsi congiuntamente ai controlli periodici della glicemia e a tutti gli altri esami prescritti dal medico di fiducia.
Alla terapia farmacologica, vanno abbinati una serie di accorgimenti fondamentali per limitare lo sviluppo di complicanze gravi.
Dieta
Dal momento che il piede diabetico è una complicanza del diabete, l’alimentazione riveste un ruolo fondamentale, per evitare il peggioramento di entrambe le patologie.
La dieta per i diabetici deve essere limitata nel consumo degli zuccheri (in particolare quelli semplici) e dei grassi saturi. Molto importante è anche che la dieta quotidiana sia ricca di fibre (che permettono un assorbimento più lento degli zuccheri, controllando la glicemia nel sangue) e accompagnata da regolare attività fisica.
Inoltre, il paziente diabetico deve cercare di essere regolare nei pasti, così da mantenere il livello della glicemia il più stabile possibile, e di controllare l’indice glicemico degli alimenti che porta in tavola. Con indice glicemico, si intende la capacità di un determinato alimento che contiene zuccheri di innalzare la glicemia a seguito della sua assunzione. Ad esempio, riso e pasta hanno più o meno lo stesso contenuto di zuccheri, ma gli amidi del riso si assorbono più facilmente, facendo salire l’indice glicemico.
Conoscere l’indice glicemico degli alimenti è fondamentale per un diabetico, perché permette una migliore scelta alimentare.
Accorgimenti e rimedi
Per trattare, ma anche prevenire, l’insorgenza del piede diabetico, è importantissimo prestare molta attenzione ai piedi, senza mai sottovalutare i problemi. Infatti, da lesioni apparentemente insignificanti possono scaturire situazioni molto serie. Per questo motivo, in caso di sintomi sospetti, è preferibile evitare di curarsi da soli e rivolgersi al proprio medico.
Oltre al controllo costante della glicemia, ci sono alcuni accorgimenti di igiene del piede che puoi adottare:
- Esaminare con cura i piedi ogni giorno, anche tra le dita, verificando la presenza di calli, vesciche, piccoli tagli.
- Detergere i piedi con acqua tiepida e sapone neutro, così da evitare alterazioni a livello di PH e di temperatura.
- Fare sempre attenzione a mantenere un’accurata igiene del piede.
- Porre estrema attenzione alla scelta delle scarpe. Devono essere comode e traspiranti, non strette, ma neanche larghe, senza cuciture irregolari che possano creare fastidio. Al tempo stesso, devono essere protettive del piede per eventuali urti potenzialmente dannosi.
- Tenere le unghie dei piedi sempre ben curate, evitando però l’uso di forbicine e scegliendo lime di cartone, che eliminano il rischio di lesioni.
- Indossare calze e calzini sempre puliti, cambiandoli anche più volte al giorno.
- Non camminare mai scalzi, nemmeno in spiaggia.
- Per un corretto appoggio del piede, meglio utilizzare dei plantari, il cui uso deve però avvenire dopo consulto con il tuo specialista di fiducia.
- Non tagliare o bucare eventuali vesciche.
- Non esporre i piedi in modo diretto a fonti di calore troppo forti.
- Evitare calzature con tacchi o suola di legno.
- Non fumare. Il fumo influisce sulla circolazione sanguigna e può causare un peggioramento della patologia.
- Cercare di mantenere i piedi sempre ben idratati.
Farmaci e trattamenti chirurgici
La condizione del piede diabetico prevede il necessario coinvolgimento di più figure mediche, quali diabetologo, podologo e medico chirurgo.
A livello farmacologico, la terapia può indirizzarsi su più canali:
- Antibiotici per contrastare le infezioni.
- Terapia del dolore.
- Trattamenti per migliorare la circolazione.
- Terapia per favorire la cicatrizzazione di tagli e lesioni.
A livello chirurgico, si possono effettuare degli interventi per la rimozione del tessuto infetto o per correggere deformità, che mettono il paziente in una condizione di alto rischio di ulcere o di recidiva d’ulcera.

Esercizio fisico e sport
Si potrebbe pensare che, trattandosi di una patologia che colpisce i piedi, lo sport non sia un’attività consigliata in caso di piede diabetico.
Invece, è importante fare un esercizio fisico moderato e regolare, sia per contrastare il diabete, sia per favorire la circolazione sanguigna degli arti inferiori.
Nella scelta dell’attività fisica è importante seguire le indicazioni relative alla pratica sportiva in condizione di diabete, scegliere calzature adeguate e fare sempre attenzione allo stato del piede dopo l’allenamento.
Possibili complicanze del piede diabetico
Le complicanze più comuni e diffuse dovute al piede diabetico sono le lesioni ulcerative, che si sviluppano solitamente nelle dita o nell’area plantare dei piedi. A loro volta, queste ulcere possono provocare la cancrena nell’arto colpito, ovvero la morte e la decomposizione del tessuto, a causa dell’interruzione del flusso di sangue a quella parte del corpo.
Ecco perché queste ulcere possono essere più o meno pericolose a seconda del grado di arteriopatia: meno sangue ricevono gli arti, più difficile sarà la cicatrizzazione e più alto il rischio di cancrena. Potrebbe infatti innescarsi un circolo vizioso, che porta a continue emorragie o infezioni. Se non trattata adeguatamente, l’infezione può diffondersi ai tessuti sottostanti, tra cui le ossa (osteomielite).
L’infezione di un’ulcera aperta è la complicanza più grave del piede diabetico: è questa la causa della maggior parte delle amputazioni, con perdita di tutto il piede.
Infine, non dobbiamo dimenticare che il piede diabetico è considerato un indicatore molto significativo di malattia cardiovascolare, che ha effetti molto negativi anche su cuore e cervello. Si tratta in effetti di un vero e proprio sintomo di una malattia cardiovascolare più diffusa, che può mettere a rischio di cardiopatia ischemica.
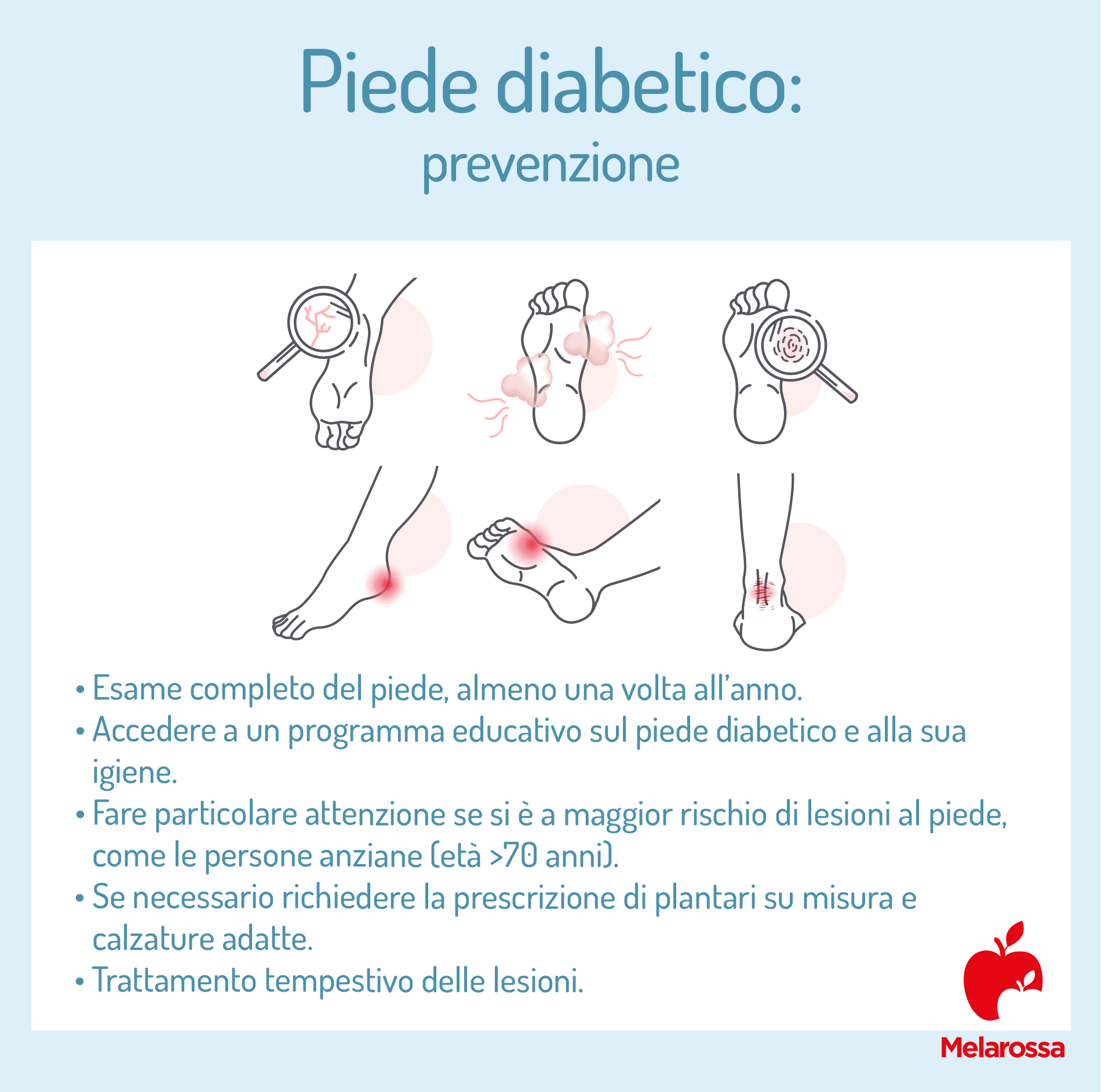
Come prevenire il piede diabetico
Se si ha il diabete è importante seguire uno stile di vita appropriato, mangiare cibi sani, praticare esercizio fisico regolare e sottoporsi periodicamente ai controlli indicati dal medico.
Come per le altre complicanze del diabete, anche il piede diabetico richiede una efficace prevenzione e una diagnosi precoce dei segni e sintomi a carico del piede.
Per questo motivo le linee guida italiane AMD-SID (Associazione Medici Diabetologi- Società Italiana di Diabetologia) indicano che le persone con diabete devono:
- Sottoporsi a un esame completo del piede, almeno una volta all’anno. Nelle persone ad elevato rischio (per l’età e/o la presenza di altre malattie) l’ispezione dei piedi deve essere effettuata con frequenza maggiore.
- Accedere a un programma educativo sul piede diabetico e la sua igiene.
- Fare particolare attenzione se si è a maggior rischio di lesioni al piede, come le persone anziane (età >70 anni), se vivono sole, se sono diabetiche da lungo tempo, se hanno problemi visivi ed economici.
- Se necessario, richiedere la prescrizione di plantari su misura e calzature adatte, predisposte per proteggere il piede e per ridurre la pressione a livello della pianta del piede. In questo modo si attua, oltre alla prevenzione, una prima fase terapeutica, che rappresenta il primo intervento nelle persone a rischio di ulcere. Queste soluzioni sono anche di aiuto per evitare le cadute.
- Trattamento tempestivo delle lesioni.
Fonti:
- Il piede diabetico.
- ISS – Istituto superiore di Sanità.
- Associazione Medici Diabetologi (AMD), Società Italiana di Diabetologia (SID).