Sommario
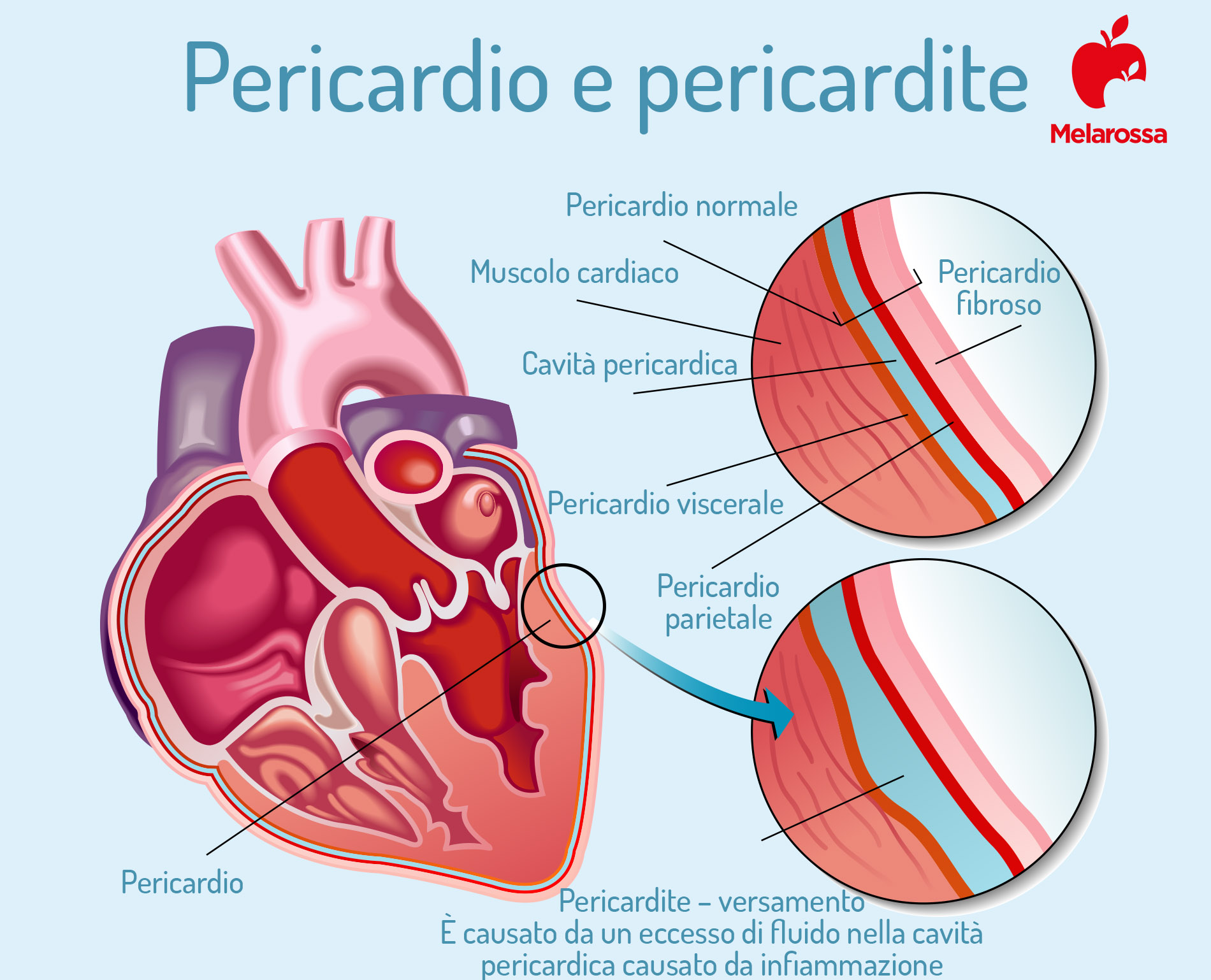
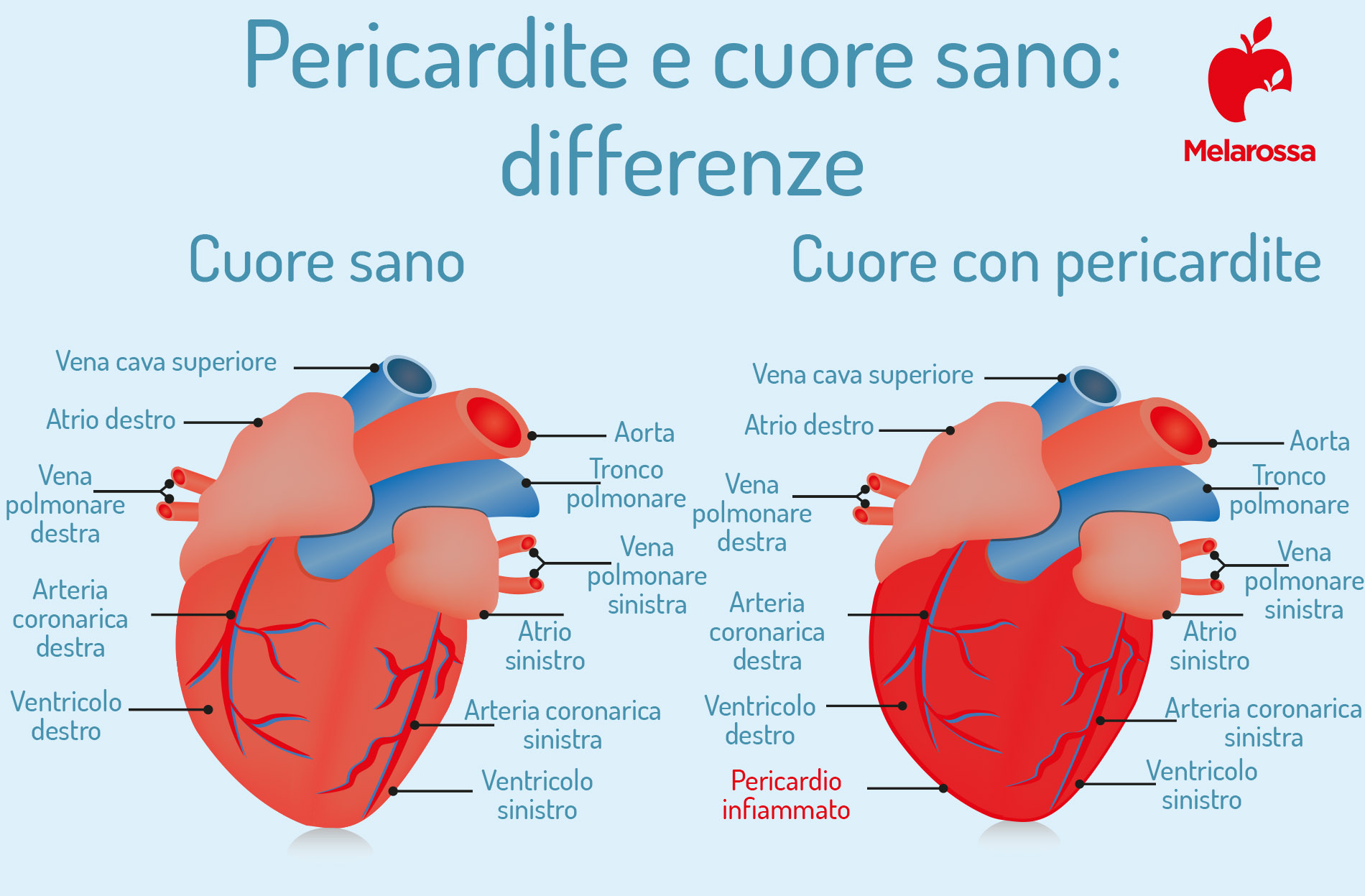
La pericardite è l’infiammazione del pericardio, la membrana a forma di sacco che contiene e protegge il cuore. Il pericardio è formato da due pellicole, divise da un sottile strato di liquido, che avvolgono e difendono il cuore, riducendo la frizione con gli organi vicini. Quando il pericardio si infiamma, può aumentare la quantità di liquido situato fra le due membrane, dando origine a un versamento pericardico.
Le cause dell’infiammazione possono essere diverse e una diagnosi corretta e tempestiva è molto importante per individuare la terapia più efficace. Si tratta di una malattia che può presentarsi da sola o come parte di una patologia sistemica di tipo reumatologico, infettivo, tumorale o metabolico.
Tra i sintomi della pericardite ce n’è uno tipico, il dolore toracico, molto simile al dolore dell’infarto del miocardio.
Ci sono diverse forme di pericardite: acuta, subacuta, cronica e ricorrente che si differenziano non solo per le cause scatenanti ma per la prognosi e il percorso terapeutico.
Cos’è la pericardite
La pericardite, che sia acuta o cronica, è l’infiammazione dei due strati del pericardio, con o senza versamento del liquido.
Il pericardio, dal greco περί “intorno” e καρδία “cuore” è, infatti, una membrana che circonda il cuore, composta di due parti: un sacco fibroso che contiene il cuore e la radice dei grossi vasi sanguigni e una membrana (epicardio) sierosa che riveste tutto il miocardio (la componente muscolare del cuore).
Questi due foglietti hanno la funzione di proteggere il cuore dalle infezioni, di collegarlo al mediastino (lo spazio della cavità toracica compreso tra i due polmoni) e di lubrificare e favorire i movimenti cardiaci.
La pericardite acuta è la più frequente patologia del pericardio, con un’incidenza di 27.7/100.000 persone-anno. Questa tende a ripresentarsi (recidivare) nel 30% dei casi entro i primi 18 mesi.
I soggetti più a rischio sono i maschi tra i 16 e i 65 anni di età.
La pericardite acuta riguarda lo 0,1% dei ricoveri ospedalieri totali, lo 0,2% dei ricoveri nei reparti di cardiologia e il 5% delle accettazioni in Pronto Soccorso per forte dolore toracico.
La mortalità durante il ricovero ospedaliero è circa l’1,1%, che aumenta proporzionalmente all’età del soggetto e se ci sono altri tipi di infezioni come polmonite o sepsi.
Sintomi della pericardite
Il sintomo tipico della pericardite è il dolore toracico. Somiglia molto al dolore dell’infarto miocardico ma si distingue per due aspetti:
- Tipologia di dolore, poiché il dolore da pericardite è ben localizzato, di tipo trafittivo (come una fitta) e non oppressivo.
- Si modifica al cambio di posizione del torace; infatti, nel dolore da pericardite, rispetto a quello dell’infarto miocardico, il soggetto trova sollievo se si inclina col busto in avanti.
Altri sintomi e segni della pericardite sono la febbre (38°C -38,5°), il senso di stanchezza, sudorazione, dolori muscolari (mialgie) e più raramente la tosse secca e stizzosa.
In alcuni casi, anche se rari, all’infiammazione del pericardio si associa quella del muscolo cardiaco (miocardite), con possibile disfunzione cardiaca.
Se il versamento pericardico è abbondante, può compromettere la capacità del cuore di dilatarsi e accogliere il sangue in arrivo, con gravi ripercussioni sulla sua funzionalità.
In questo caso, si può verificare una rapida evoluzione verso lo scompenso cardiaco acuto.
Il segno tipico resta comunque il dolore toracico che si manifesta all’improvviso, è intenso, prolungato o intermittente e non è collegato al riposo o all’attività fisica. Può durare diverse ore o perfino giorni.
Si caratterizza però per due aspetti: il dolore aumenta con l’ispirazione e in posizione supina.
Cause della pericardite e soggetti a rischio
Le cause di pericardite sono varie e diversificate anche nel mondo. Infatti, mentre nei Paesi in via di sviluppo è la tubercolosi la prima causa di pericardite, in Europa e negli Stati Uniti, nella maggior parte dei casi la causa è idiopatica (85%), cioè non si comprendono, né si conoscono i meccanismi che scatenano la malattia.
In molti casi, tuttavia, la pericardite è dovuta a un’infezione virale o batterica, ma può anche essere determinata da altre malattie come tumori, insufficienza renale o patologie autoimmuni come il Lupus.
Raramente, invece, può essere dovuta a un infarto del miocardio (pericardite epistenocardica).
La pericardite può essere inoltre la conseguenza di interventi cardiochirurgici in cui è coinvolto il pericardio e la cui lesione può innescare una reazione autoimmune.
Quindi, identificare la causa alla base della pericardite (se di origine infettiva o meno) è fondamentale nella scelta del trattamento terapeutico da seguire.
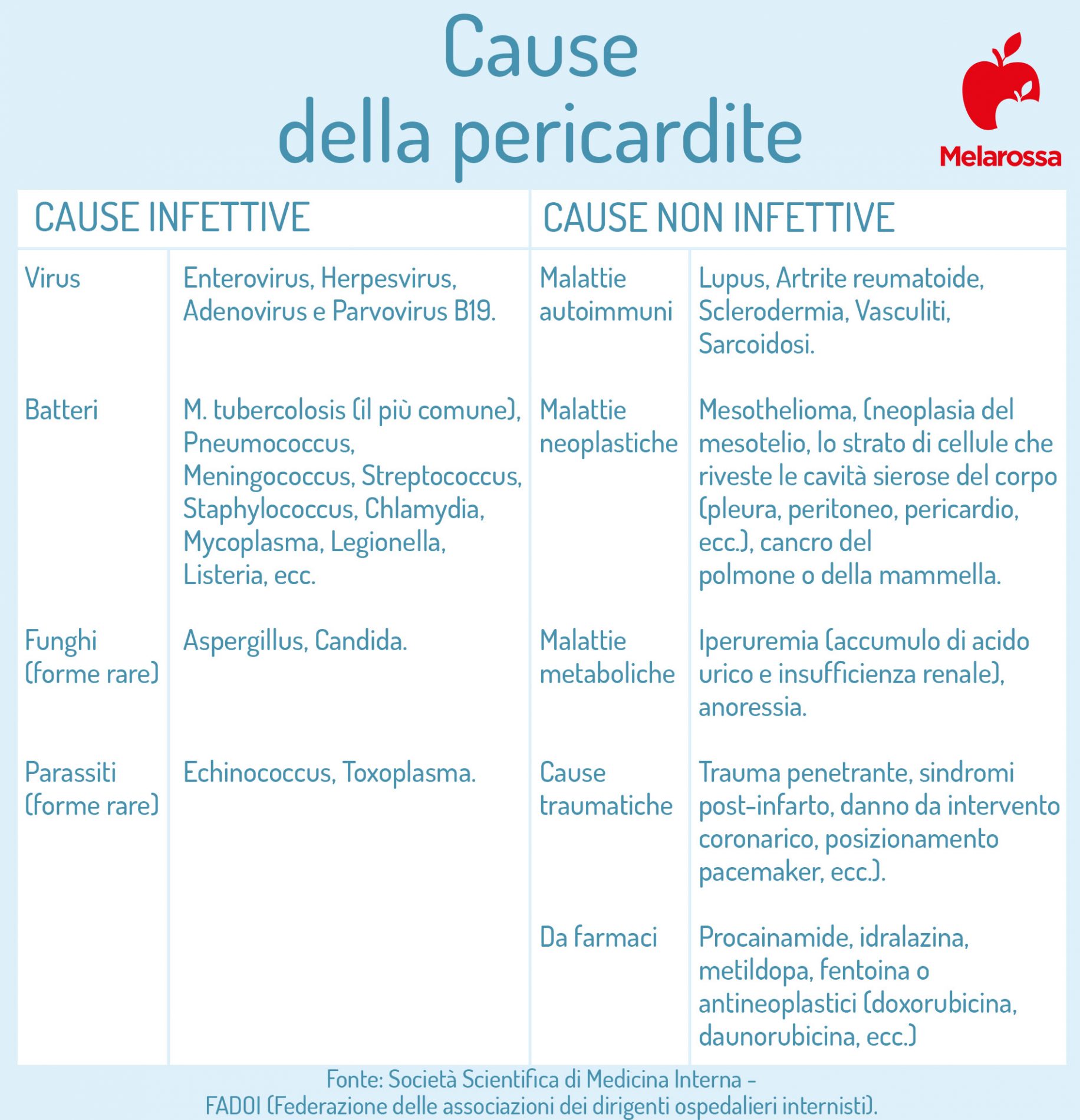
Per questo motivo le pericarditi sono classificate in infettive e non infettive a seconda della causa scatenante.
Cause infettive
- Virus: Enterovirus, Herpesvirus, Adenovirus e Parvovirus B19.
- Batteri: M. tubercolosis (il più comune), Pneumococcus, Meningococcus, Streptococcus, Staphylococcus, Chlamydia, Mycoplasma, Legionella, Listeria, ecc.
- Funghi (rare): Aspergillus, Candida.
- Parassiti (rare): Echinococcus, Toxoplasma.
Non infettive
- Malattie autoimmuni: Lupus, Artrite reumatoide, Sclerodermia, Vasculiti, Sarcoidosi.
- Neoplasie: Mesothelioma (neoplasia del mesotelio), lo strato di cellule che riveste le cavità sierose del corpo (pleura, peritoneo, pericardio, ecc.), cancro del polmone o della mammella.
- Patologie metaboliche: Iperuremia (accumulo di acido urico e insufficienza renale), anoressia.
- Traumi: trauma penetrante, sindromi post-infarto, danno da intervento coronarico, posizionamento pacemaker, ecc.
- Farmaci: procainamide, idralazina, metildopa, fentoina o antineoplastici (doxorubicina, daunorubicina, ecc.).

Diagnosi e classificazione di gravità
Per la diagnosi di pericardite devono essere presenti, secondo le linee guida della European Society of Cardiology, due criteri tra i seguenti quattro:
- Dolore toracico acuto di tipo trafittivo, che solitamente si allevia in posizione seduta con il tronco flesso; viceversa peggiora se il soggetto giace supino. Può essere aggravato dall’inspirazione profonda o dalla tosse.
- Sfregamento pericardico. È il segno più specifico per la diagnosi, ma è difficile da “ascoltare”, poiché varia in intensità e a seconda della posizione del busto. È descritto come un rumore che ricorda i passi sulla neve o lo stridio del cuoio nuovo.
- Alterazioni all’ECG (Elettrocardiogramma).
- Versamento pericardico (cioè una quantità eccessiva di liquido raccolto attorno al cuore, più precisamente tra la parete cardiaca e il pericardio) valutato con ecocardiografia.
Inoltre, sempre secondo queste linee guida, la pericardite è definita in base al decorso ed è differenziata in pericardite:
- Acuta: che si manifesta improvvisamente.
- Incessante: di durata >4-6 settimane ma minore di 3 mesi.
- Cronica: di durata superiore ai 3 mesi.
- Ricorrente: il soggetto presenta almeno un secondo episodio acuto, dopo un primo episodio, seguito da un periodo libero da malattia di almeno 4-6 settimane.
Gli esami necessari alla diagnosi sono l’ECG, l’Ecocardiografia toracica, la Radiografia toracica, la TAC al torace, la Risonanza magnetica e gli esami del sangue.
Vediamoli nel dettaglio.
Esami del sangue
Non è possibile basare la diagnosi su marker specifici di pericardite, individuabili attraverso le analisi del sangue. È tuttavia indicata un’attenta valutazione degli indici infiammatori (PCR, VES, conta dei leucociti) per capire l’andamento della malattia.
Il medico può anche prescrivere esami ematochimici per valutare la funzionalità renale, epatica, tiroidea e il livello di troponine cardiache (proteine della muscolatura cardiaca, rilasciate nel sangue in caso di danno alle cellule cardiache; maggiore è il danno, più alta è la loro concentrazione nel sangue).
In caso di familiarità con la pericardite si possono suggerire test genetici.
Diagnostica per immagini
L’ecocardiografia e l’RX torace sono gli esami di primo livello consigliati nei soggetti con sospetta pericardite.
L’ecocardiografia, infatti, può confermare la diagnosi, identificando un versamento pericardico anche modesto, e valutare la presenza di eventuali complicanze come: disfunzione ventricolare, tamponamento cardiaco (l’accumulo di sangue nel sacco pericardico che compromette il riempimento cardiaco), pericardite costrittiva ecc. L’RX invece è meno sensibile nel rilevare le alterazioni del muscolo cardiaco.
La Risonanza magnetica cardiaca è un esame di secondo livello e permette di valutare sia il pericardio, sia il miocardio.
La TC è, invece, un’indagine complementare per evidenziare la presenza di eventuali calcificazioni, oppure fornire informazioni anche quantitative sul versamento pericardico.
Cure, terapie e trattamenti per la pericardite
Il trattamento della pericardite è soprattutto farmacologico, sia per i casi di malattia acuta, sia per le recidive. Aspirina e FANS sono i farmaci di prima scelta, insieme alla colchicina per la terapia antinfiammatoria, poiché favorisce la remissione e previene le recidive.
Se la risposta a questo tipo di approccio non è adeguata, allora il medico potrà prescrivere corticosteroidi in dosaggi basso-moderati. Questi ultimi, infatti, anche se garantiscono un’ottima risposta nell’immediato, possono favorire la cronicizzazione della malattia e una dipendenza dal farmaco, oltre agli effetti collaterali.
L’immunoterapia è al momento un trattamento di terza linea che prevede l’uso di tre farmaci: azatioprina, immunoglobuline endovena (IVIg), anakinra.
È poi importante curare anche la causa alla base della malattia, come un tumore ad esempio. Oppure, se la malattia è dovuta a un’insufficienza renale, l’aumento della frequenza della dialisi potrebbe, infatti, portare a un miglioramento.
Quando, invece, la pericardite è causata da un virus, un trauma, una lesione o la recidiva di un disturbo non identificato, allora la cura resta farmacologica.
Se la causa è un’infezione batterica, il trattamento si basa sugli antibiotici e sull’eventuale drenaggio chirurgico del pus dal pericardio.
Nei casi in cui, infine, la terapia farmacologica sia inefficace, si può ipotizzare l’asportazione chirurgica del pericardio o di una sua parte (pericardiotomia e pericardiocentesi).
Pericardiocentesi: cos’è e quando serve
Nei casi in cui il versamento pericardico è abbondante, può essere necessario eseguire la periocardiocentesi. È una procedura che serve a decomprimere il cuore liberandolo dalla pressione esercitata dal versamento.
Consente anche di estrarre il liquido per eseguire delle analisi specifiche e identificare la causa del versamento e dell’infiammazione.
Permette, infatti, di identificare l’eventuale presenza di batteri o di cellule tumorali, poiché i versamenti abbondanti sono spesso determinati da tumori (come quello della mammella e del polmone) o da infezioni batteriche.
L’esame si esegue in anestesia locale e prevede l’introduzione di un ago dalla zona inferiore allo sterno fino alla cavità pericardica. La procedura può includere anche l’introduzione di un catetere di drenaggio per la rimozione del liquido e/o la diffusione di farmaci.
Prevenzione
La prognosi dei pazienti con pericardite è in genere buona, con una completa guarigione.
È quindi una malattia che, nella maggioranza dei casi, si cura con i farmaci, come un’infezione alle vie respiratore o uno stato influenzale. Variano le dosi e il tempo di somministrazione della cura farmacologica.
Non è tuttavia possibile prevenire la pericardite. Le forme virali, ad esempio, si possono manifestare come la complicanza di un’infezione sistemica (cioè che coinvolge un intero sistema organico o alcuni apparati), come nel caso delle influenze stagionali, pertanto è difficile fare una prevenzione specifica.
Stessa cosa per le forme più rare di pericardite, come quelle causate da tubercolosi, alcuni tumori o da eventi traumatici o interventi chirurgici.
Si possono, però, ridurre i rischi e le ricadute nelle forme croniche, seguendo scrupolosamente le terapie e le raccomandazioni del medico.
Fonti
- Brucato A., Mulé A., Pericardite, FADOI (Federazione delle associazioni dei dirigenti ospedalieri internisti).
- Roubille F., Akodad M., Cransac F., Zarqane H., Roubille C., Pericarditi acute e croniche, EMC – Trattato di Medicina Akos, Elsevier Ed.
- Papa A. A., UOC Cardiologia e UTIC Università della Campania L. Vanvitelli, Pericardite ed infiammazione del pericardio: quali sono le cause?