Se hai fatto le analisi del sangue e hai trovato la bilirubina alta , è comprensibile avere qualche dubbio. Cosa significa? C’è da preoccuparsi?
La bilirubina è una sostanza che si forma dalla degradazione dei globuli rossi ed è molto utile per valutare la salute di fegato e vie biliari. Si distingue in indiretta, non ancora trasformata, e diretta, già lavorata dal fegato e pronta per essere eliminata con la bile.
Un valore alterato di bilirubina diretta può indicare un problema epatico o un’ostruzione delle vie biliari, ma non sempre è segno di una malattia grave.
Per interpretare correttamente i risultati servono altri esami e la valutazione del medico, che saprà chiarire le possibili cause, i sintomi da tenere d’occhio e i passi successivi per tutelare la salute del fegato.
A cosa serve e come si forma la bilirubina
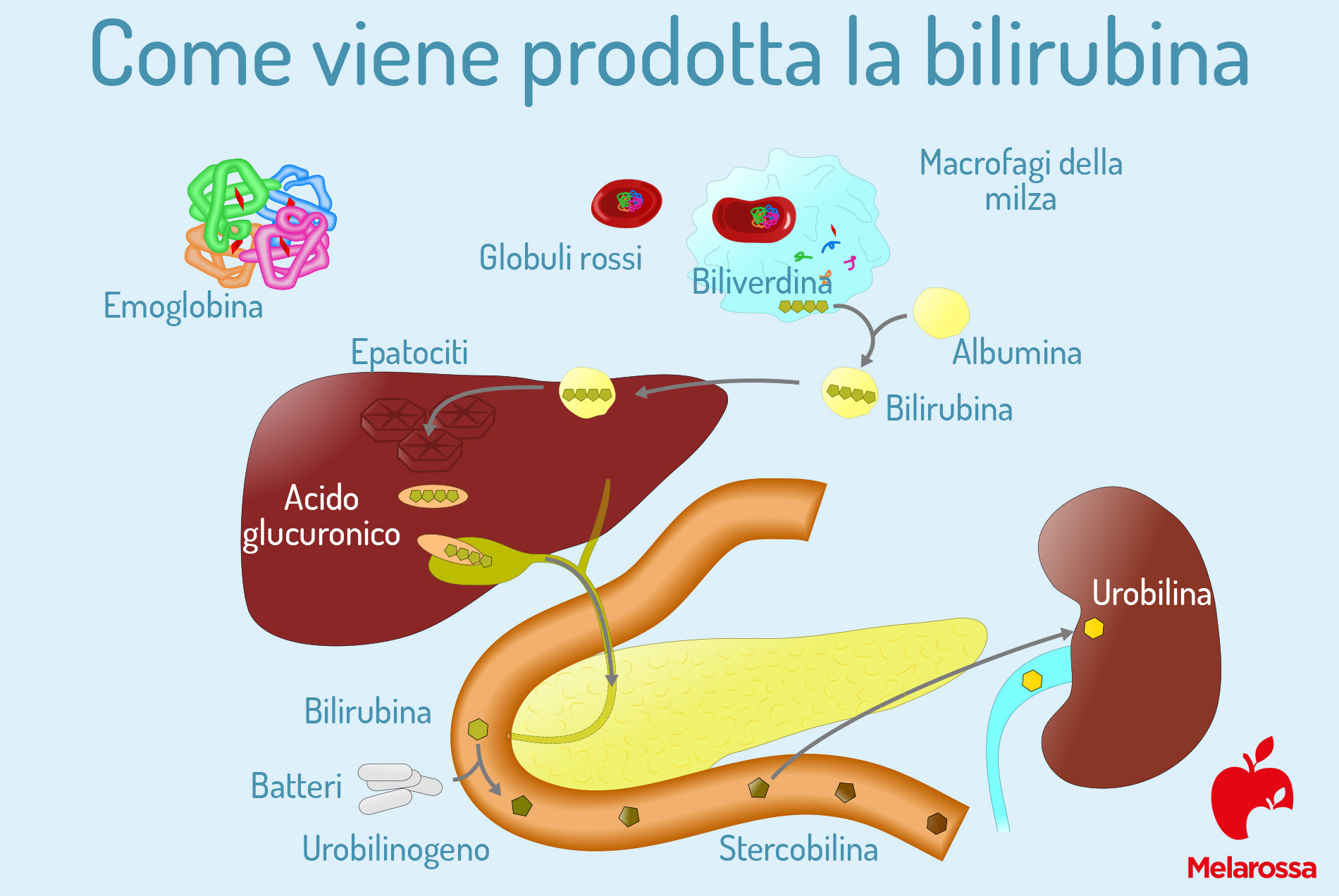
La bilirubina è il principale pigmento della bile, il liquido secreto dal fegato e accumulato nella cistifellea indispensabile per la digestione dei grassi. Si tratta di una sostanza di colore giallo-arancio che si forma naturalmente quando i globuli rossi arrivano a fine vita. Ogni globulo rosso vive circa 120 giorni, poi viene “smaltito” da cellule specializzate della milza, del fegato e del midollo osseo.
In altre parole, quando i globuli rossi si degradano, l’emoglobina al loro interno è smontata in tre parti: la globina, che è una proteina riutilizzata dall’organismo, il ferro, che viene conservato per produrre nuovi globuli rossi, e l’eme, che è trasformato in bilirubina.
All’inizio la bilirubina prodotta è detta indiretta o non coniugata: si tratta di una forma insolubile in acqua, che quindi non può essere eliminata subito dall’organismo. Per essere smaltita, deve prima raggiungere il fegato. Qui arriva grazie all’albumina, una proteina del sangue che la trasporta e la rende disponibile per la trasformazione successiva.
In questa fase diventa bilirubina diretta (o coniugata), solubile e pronta per essere espulsa attraverso la bile. Da qui raggiunge l’intestino, dove è ulteriormente degradata dai batteri ed eliminata con le feci, che proprio grazie a questo processo assumono il tipico colore marrone.
Una parte, invece, è riassorbita e trasformata in urobilina, eliminata poi attraverso i reni con le urine.
Tale sistema consente di mantenere sotto controllo i livelli di bilirubina e di smaltire in modo efficace le scorie prodotte dalla degradazione dei globuli rossi.
Ogni giorno un adulto sano produce circa 250-350 mg di bilirubina, per l’85% derivata dai globuli rossi. Le analisi del sangue possono misurare la bilirubina diretta, indiretta e totale, fornendo un quadro completo della situazione.
Bilirubina: perché misurarla
Ogni condizione che accelera la distruzione dei globuli rossi o che riduce la capacità del fegato di elaborare ed eliminare la bilirubina può far salire i suoi livelli nel sangue. Per questo la sua concentrazione è misurata spesso nei controlli: è utile per valutare la funzionalità del fegato, capire le cause di un’anemia emolitica o spiegare la presenza di ittero.
Gli esami del sangue distinguono tre valori: bilirubina totale, che comprende sia la diretta sia l’indiretta; la diretta (coniugata), già trasformata dal fegato; l’indiretta (non coniugata), ancora in circolo. Questo aiuta a identificare la causa del problema.
Negli adulti la bilirubina si misura per diagnosticare malattie di fegato e vie biliari (come cirrosi, epatiti, calcoli) o per monitorare anemie emolitiche.
Nei neonati, invece, il controllo è di routine: nei primi giorni di vita molti sviluppano un ittero fisiologico perché il fegato non è ancora maturo. Nella maggior parte dei casi è un fenomeno passeggero, ma a volte può dipendere da incompatibilità di gruppo sanguigno con la madre, epatite neonatale o ostruzione delle vie biliari.
È importante riconoscere subito valori troppo alti nei neonati: un eccesso di bilirubina indiretta, infatti, può danneggiare il cervello in sviluppo, con conseguenze gravi come ritardo mentale, perdita dell’udito o difficoltà motorie. Per questo la misurazione della bilirubina è richiesta in caso di ittero, sospetta anemia, epatite o uso di farmaci potenzialmente tossici.

Quali sono i valori normali della bilirubina totale
I valori ematici normali della bilirubina totale sono compresi fra 0,4 e 1,0 mg/dL. Invece, quella diretta si muove nel range 0,0 – 0,4 mg/dL; mentre quella indiretta in 0,4 – 1,0 mg/dL.
La concentrazione della bilirubina nelle urine (bilirubinuria) ha un valore normale pari a 0,02 mg/dL.
I valori di bilirubina possono variare leggermente a seconda dell’età, del sesso e persino delle apparecchiature utilizzate dal laboratorio di analisi. Per questo motivo è sempre importante fare riferimento agli intervalli di normalità indicati direttamente sul proprio referto, che rappresentano il punto di riferimento più affidabile per interpretare correttamente i risultati.
Perché si fa l’analisi della bilirubina?
Il test della bilirubina serve soprattutto per valutare la salute del fegato e delle vie biliari. È utile per diagnosticare epatiti o cirrosi, capire le cause dell’ittero, monitorare chi ha malattie croniche del fegato e controllare i neonati che possono sviluppare ittero neonatale.
Quando va fatta? L’analisi si esegue in presenza di sintomi come ittero, stanchezza, nausea o urine scure, quando si sospetta una malattia del fegato o dell’apparato biliare, oppure per seguire pazienti con patologie epatiche o emolitiche. Nei neonati è un controllo di routine.
Basta un semplice prelievo di sangue dal braccio. In genere non serve alcuna preparazione, anche se a volte il medico può consigliare un breve digiuno per evitare interferenze.
Bilirubina alta (iperbilirubinemia) o bassa: quando preoccuparsi
I valori della bilirubina nel sangue possono variare da persona a persona, quindi i range di normalità sono solo un riferimento. È sempre il medico, valutando il quadro clinico complessivo, a stabilire se c’è motivo di preoccuparsi.
Un valore leggermente superiore alla norma di bilirubina diretta non è sempre indice di una malattia. Può capitare, ad esempio, dopo un’attività fisica intensa, un digiuno prolungato, una lieve disidratazione o per l’assunzione di alcuni farmaci, come antibiotici o pillola anticoncezionale.
Il discorso cambia se la bilirubina diretta supera 0,4–0,5 mg/dL o se la bilirubina totale si avvicina ai 2 mg/dL: in questo caso è bene approfondire. I segnali che meritano attenzione sono ittero (pelle e occhi gialli), feci chiare, urine scure, dolore o pesantezza all’addome, affaticamento persistente e perdita di appetito.
Se i valori restano alti e compaiono questi sintomi, è importante rivolgersi al medico per capire la causa e, se necessario, iniziare gli accertamenti.
Se, invece, ad essere più alta è la forma indiretta, potrebbe essere il campanello di allarme di un’alterazione della trasformazione da parte del fegato. Può dipendere da un’eccessiva distruzione dei globuli rossi (anemie emolitiche), da difetti genetici o da un difetto dell’enzima che la deve trasformare in diretta. Anche l’ittero fisiologico dei neonati e alcune reazioni a farmaci possono farla salire.
In sintesi, la bilirubina alta può essere legata a disturbi del sangue, del fegato o delle vie biliari. Solo una valutazione medica approfondita permette di identificarne la causa e stabilire il trattamento più adatto.
I livelli di bilirubina nel sangue inferiori ai range di normalità, invece, non hanno nessun significato clinico.
FAQ (domande comuni)
1 – Che cosa indica la bilirubina?
Indica come funziona il ricambio dei globuli rossi e la salute del fegato e delle vie biliari.
2 – Che succede se si ha la bilirubina alta?
Può comparire ittero (pelle e occhi gialli), urine scure, feci chiare, prurito, nausea e stanchezza.
3 – Qual è il valore normale della bilirubina?
In genere la bilirubina totale negli adulti è tra 0,4 e 1 mg/dL, ma i valori di riferimento possono variare da laboratorio a laboratorio.
4 – Quando la bilirubina preoccupa?
Se supera i valori normali, resta alta nel tempo o si accompagna a sintomi come ittero, dolore addominale, affaticamento persistente o perdita di appetito.
Conclusioni
La bilirubina è un indicatore prezioso per valutare la salute di fegato, vie biliari e sangue. In condizioni normali viene prodotta e smaltita senza problemi, ma quando i valori salgono oltre la norma può comparire ittero e altri sintomi da non trascurare.
Le cause possono essere diverse: da situazioni transitorie e benigne a patologie che richiedono controlli più approfonditi. Per questo, un’alterazione va sempre interpretata dal medico, che potrà indicare gli esami e i trattamenti più adatti per mantenere l’organismo in equilibrio.
Fonti
- State Pearls – Physiology, Bilirubin
- Cleveland Clinic – Bilirubin Test: Understanding High vs. Low Levels & Causes