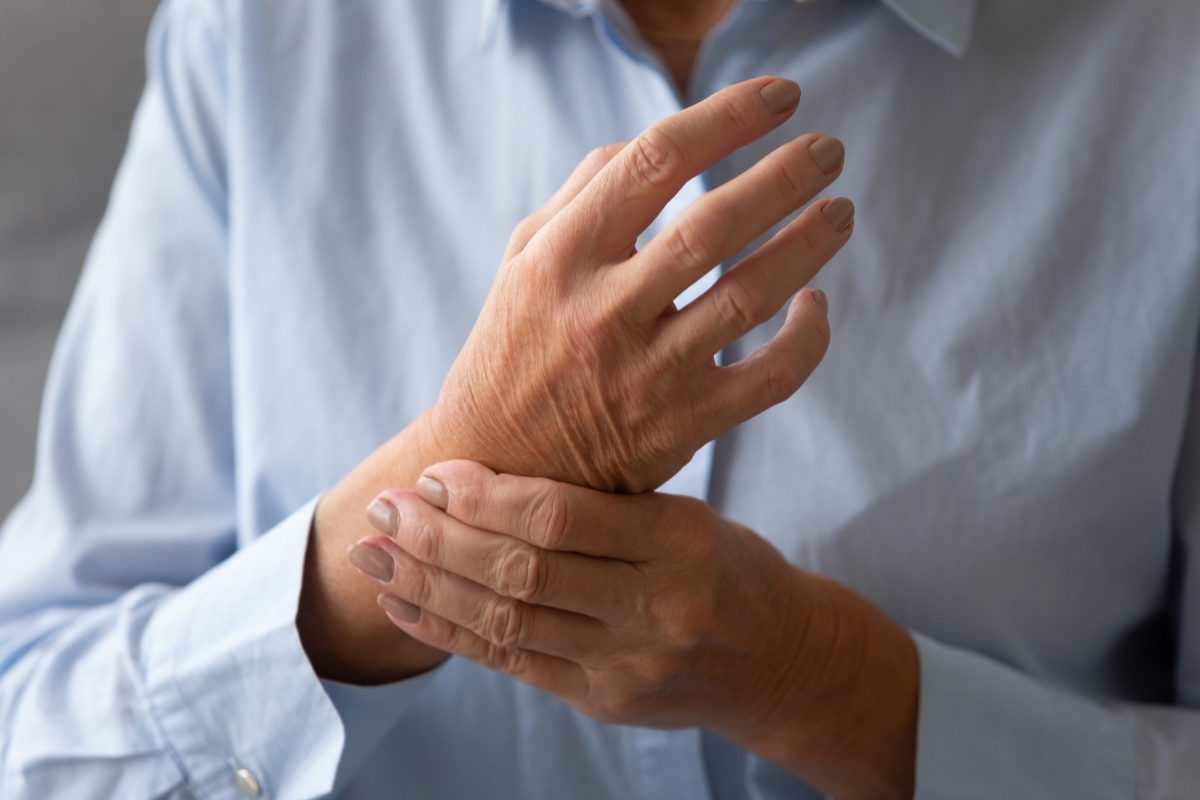
L’artrite reumatoide è una malattia autoimmune cronica, di cui ancora non si conoscono le cause, che colpisce principalmente le articolazioni, provocando infiammazione, gonfiore, dolore e, nel tempo, un possibile danno articolare irreversibile.
I sintomi iniziali possono variare, ma spesso includono affaticamento, febbre lieve, dolori muscolari e rigidità articolare al mattino. In particolare, soprattutto all’inizio, l’artrite reumatoide coinvolge le piccole articolazioni della mano e del polso.
L‘artrite reumatoide giovanile, invece, può colpire i bambini e gli adolescenti sotto i 16 anni, con potenziali implicazioni sulla crescita e lo sviluppo.
Ma si guarisce dall’artrite reumatoide? La risposta è complessa. Sebbene non esista una cura definitiva per questa malattia, trattamenti avanzati come farmaci antireumatici e biologici possono ridurre significativamente l’avanzamento della malattia, migliorando la qualità della vita.
La gestione richiede però un approccio multidisciplinare che può includere farmaci, terapie fisiche e modifiche dello stile di vita.
Artrite reumatoide: che cos’è
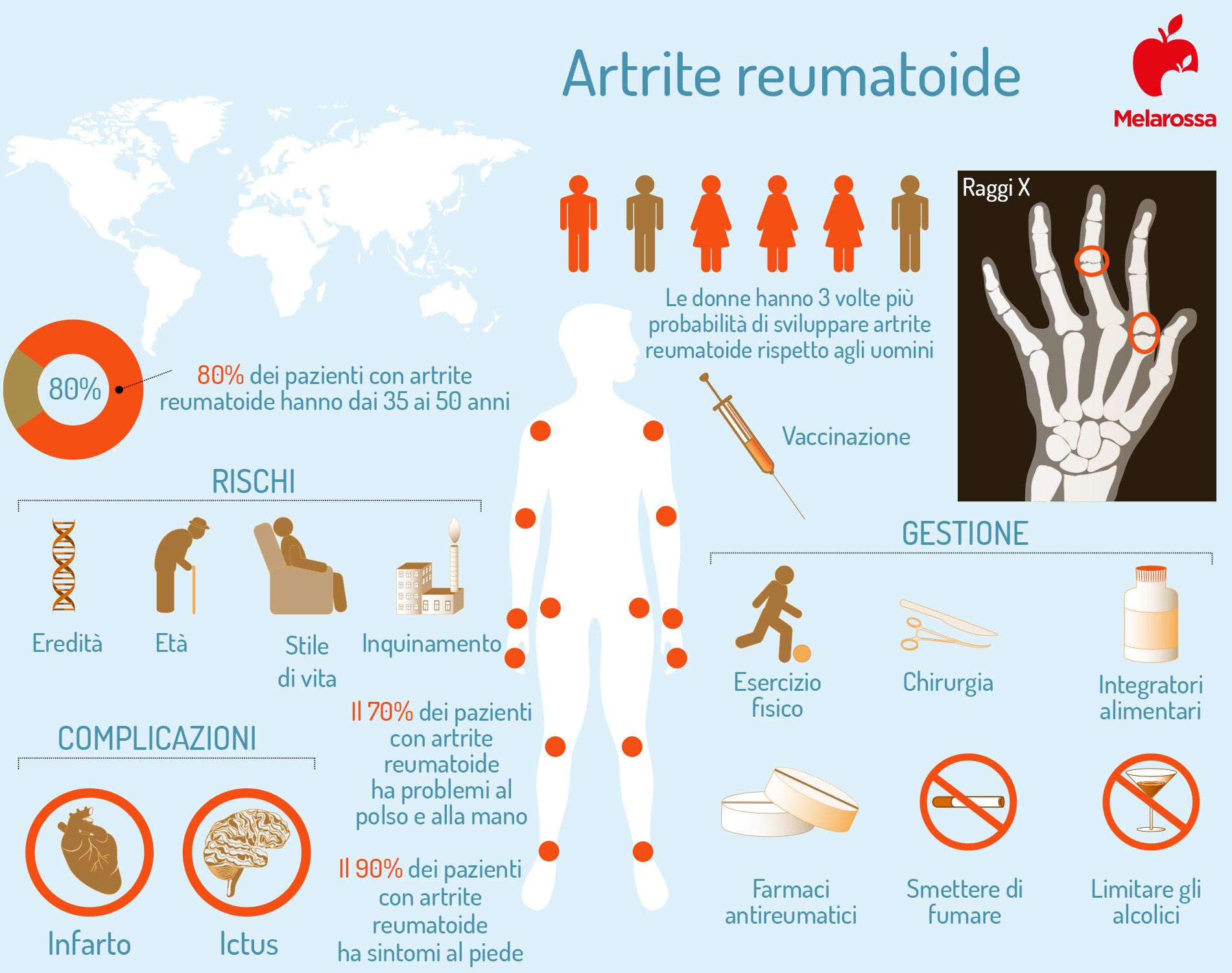
Una patologia autoimmune e cronica, con un forte impatto sulla vita di chi ne è colpito. È caratterizzata dall’infiammazione della membrana sinoviale (sinovite) delle piccole e grandi articolazioni. Quindi, si manifesta con: tumefazione, rigidità, dolore e progressiva perdita della funzionalità articolare.
Sono soprattutto le donne ad esserne colpite, con un rapporto maschi/femmine di 2 a 1. L’età di esordio è generalmente tra i 40 e i 60 anni, ma può manifestarsi a tutte le età.
Riguardo le differenze di genere, le donne con artrite reumatoide hanno maggiore probabilità di avere disfunzioni tiroidee, fibromialgia e disturbi depressivi mentre gli uomini hanno più frequentemente disturbi cardiovascolari e diabete.
Inoltre, come succede in tutte le patologie autoimmuni, come il Lupus Erimatoso Sistemico (LES), nell’artrite reumatoide il sistema immunitario produce anticorpi (autoanticorpi) diretti contro le cellule e i tessuti sani dell’organismo.
L’artrite reumatoide può svilupparsi anche nell’infanzia o nell’adolescenza. In questo caso si parla di artrite reumatoide giovanile e può essere difficoltoso distinguerla da altre forme reumatiche.
La progressione della malattia varia da persona a persona e i sintomi iniziali possono manifestarsi in modo graduale anche nel corso di diverse settimane o mesi.
Molte persone che soffrono di artrite reumatoide attraversano periodi con sintomi acuti alternati a periodi in cui il dolore è quasi assente.
Sebbene l’articolazione sia la parte dell’organismo più colpita, l’infiammazione può svilupparsi anche negli organi interni come, ad esempio, polmoni, reni, cuore, sistema nervoso, vasi sanguigni e occhi.
Le cause non sono ancora note. Sembrerebbero coinvolti fattori genetici, ambientali o ormonali.
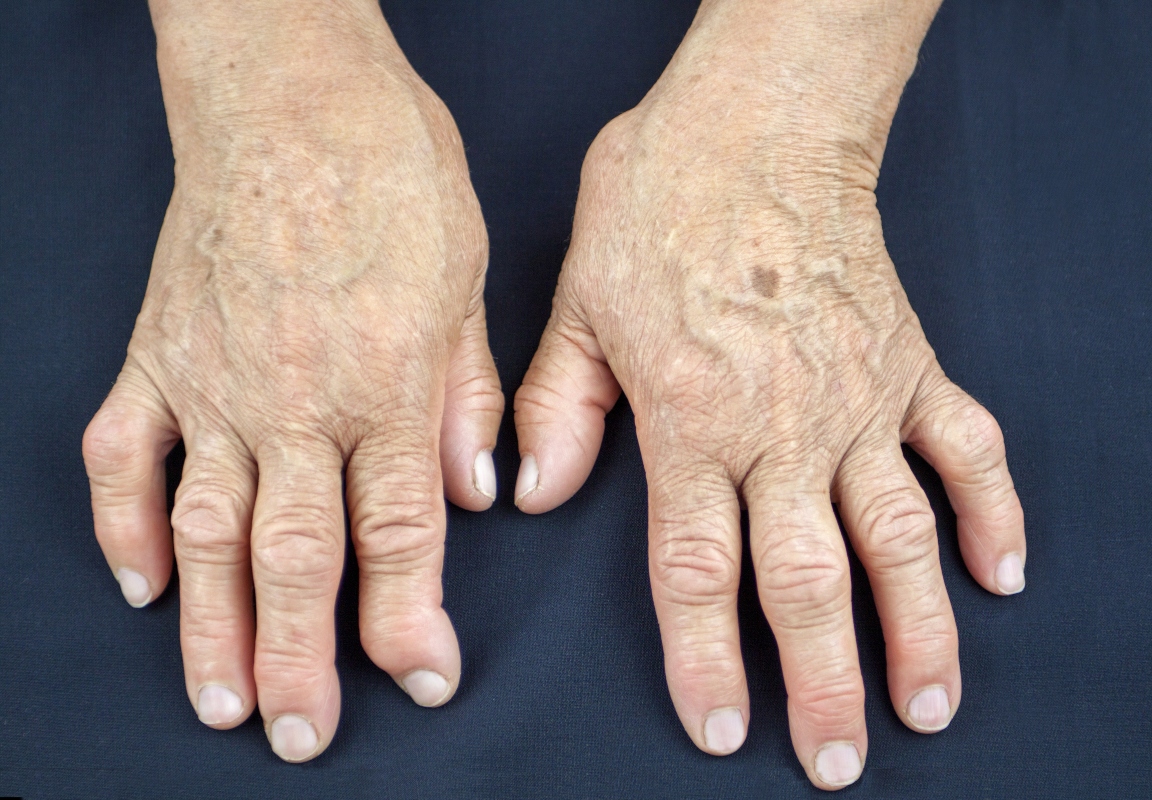
Quali sono i primi sintomi dell’artrite reumatoide?
Il più delle volte i sintomi iniziali dell’artrite reumatoide sono poco specifici come stanchezza, malessere generale e febbricola.
Sono, comunque, i dolori articolari a spingere il soggetto a recarsi dal medico. Infatti, uno dei sintomi più importanti dell’artrite reumatoide è la rigidità articolare, più intensa la mattina, che migliora con il movimento. Questo è il sintomo specifico della malattia e criterio diagnostico.
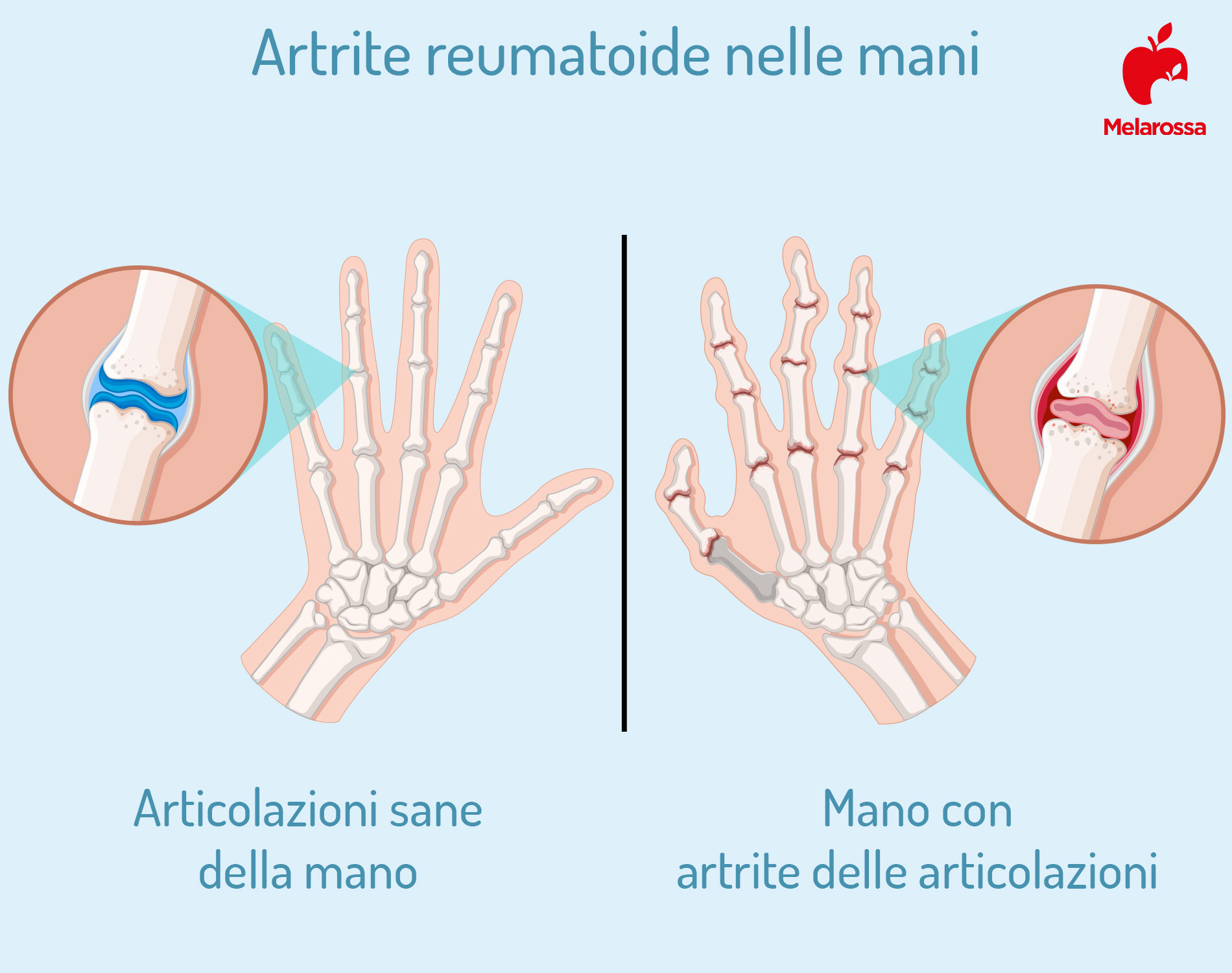
Può colpire tutte le articolazioni ma comunemente l’artrite reumatoide riguarda la mano, polsi e piedi. Le altre articolazioni maggiormente coinvolte sono: ginocchia, spalle, gomiti, caviglie e anche.
Artrite reumatoide: sintomi
La comparsa dei sintomi è graduale e comporta dolore e rigidità articolare, soprattutto al risveglio. Altri sintomi possono essere:
- Stanchezza e malessere generale.
- Febbricola.
- Perdita dell’appetito.
- Sensazione di occhio secco o bocca secca.
- Noduli reumatoidi sottocutanei ai gomiti e dita delle mani.
L’artrite reumatoide può colpire anche il collo. La parte bassa della colonna vertebrale e le punte delle dita, invece, non sono colpite.
Le articolazioni infiammate sono dolenti, calde e spesso rigide, soprattutto al risveglio o dopo un prolungato periodo di inattività. Possono anche ingrandirsi a causa del gonfiore dei tessuti molli che rivestono l’articolazione (sinovite) e, a volte, del liquido all’interno dell’articolazione (liquido sinoviale).
Alcune persone avvertono stanchezza e debolezza, soprattutto nel primo pomeriggio. Può esserci anche perdita dell’appetito, con conseguente dimagrimento, e febbre leggera.
Possono poi deformarsi rapidamente e bloccarsi in una posizione, impedendo la flessione e l’estensione, limitando i movimenti. Le dita tendono a spostarsi dalla normale posizione verso il dito mignolo di entrambe le mani, causando lussazione dei tendini, oppure possono sviluppare altre deformità dette collo di cigno e a bottoniera.
Circa il 30% dei soggetti colpiti da artrite reumatoide presenta anche rigonfiamenti sottocutanei (noduli reumatoidi), in genere in prossimità delle zone di pressione (come la parte posteriore dell’avambraccio vicino al gomito).
Raramente, l’artrite reumatoide causa un’infiammazione dei vasi sanguigni (vasculite) che riduce l’afflusso di sangue ai tessuti e può causare danni ai nervi o ulcere alle gambe.
L’artrite reumatoide può colpire anche il collo e di solito causa cefalea, dolore e rigidità, talvolta con dolore che si irradia lungo le braccia o le gambe.
Chi ne soffre è a maggior rischio di coronaropatia e malattie ossee, come osteopenia e osteoporosi.
Artrite reumatoide: sintomi iniziali
In presenza di determinati sintomi è bene rivolgersi subito al reumatologo:
- 3 o più articolazioni appaiono tumefatte da più di un mese.
- Dolore ai polsi e alle piccole articolazioni di mani e piedi.
- Rigidità articolare al mattino per più di 30 minuti.
- Squeeze test positivo (dolore alla palpazione articolare).
Differenza tra artrite e artrosi
Si tratta di patologie che coinvolgono le articolazioni e che si manifestano con dolore articolare. Ma quali sono le differenze? L’artrite è una malattia infiammatoria cronica, di tipo autoimmune e che può manifestarsi a tutte le età.
Invece, l’artrosi è una patologia degenerativa che colpisce prevalentemente dopo i 50 anni. Nella prima poi, l’organo colpito è la membrana sinoviale, nella seconda è la cartilagine articolare.
I sintomi dell’artrite prevedono infiammazione articolare caratterizzata da gonfiore, tumefazione, arrossamento, rigidità e dolori. Con il passare del tempo, si può anche perdere la capacità motoria delle articolazioni interessate.
L‘artrosi, invece, è una patologia degenerativa cronica collegata all’usura delle articolazioni e all’età. Colpisce in particolar modo ginocchia, spalle, mani, piedi e colonna vertebrale.
Il processo degenerativo dell’artrosi comporta un assottigliamento della cartilagine articolare e deformità ossee che causano dolore.
Cura dell’artrite reumatoide
Si guarisce dall’artrite reumatoide? Difficile rispondere. Non esiste, purtroppo, una cura definitiva per l’artrite reumatoide, ma ci sono trattamenti farmacologici o terapeutici per ridurre l’impatto dei sintomi.
La ricerca è da anni orientata allo sviluppo di nuovi farmaci che, in modo selettivo, bloccano il sistema immunitario, migliorando il decorso della malattia e rallentandone la progressione. Tuttavia resta sempre una malattia piuttosto seria, anche se le attuali terapie consentono a chi ne è colpito di controllare il dolore e avere una vita quasi normale.
La tempestività è ovviamente importante per evitare che le articolazioni siano danneggiate in modo irreparabile e la terapia cambia a seconda delle fasi di malattia.
La cura è finalizzata a:
- Tenere sotto controllo l’infiammazione.
- Bloccare o rallentare lo sviluppo della malattia.
- Conservare e/o recuperare la funzionalità articolare.
- Prevenire e/o correggere le deformazioni articolari.
Per raggiungere questi obiettivi l’approccio terapeutico non può essere solo farmacologico e va calibrato anche in base alle caratteristiche del soggetto, alla durata della malattia e all’entità del danno.
Terapia farmacologica
I farmaci impiegati si distinguono in tre categorie:
- “Sintomatici” (analgesici, farmaci anti-infiammatori non steroidei, cortisonici a basso dosaggio).
- “Di fondo” o DMARDs (Disease Modifying Anti-Rheumatic Drugs) e farmaci biologici che mirano a bloccare le cellule del sistema immunitario responsabili del danno articolare.
- Complementari (antidepressivi, gastroprotettori, anti-osteoporotici, integratori vitaminici, ecc.).
Fisioterapia e cure non farmacologiche
Oltre ai farmaci, per ridurre l’infiammazione articolare è consigliabile adottare anche terapie non farmacologiche che prevedano attività fisica e fisioterapia (massaggi, trazioni e trattamenti con calore in profondità come la tecarterapia).
Infatti, sottoporre le articolazioni infiammate a un moderato esercizio fisico e a stretching, senza affaticarsi, può evitare che si fissino in una specifica posizione.
È consigliabile seguire però un programma in base alla gravità e alla localizzazione della malattia. Infatti, l’obiettivo è conservare e migliorare il tono muscolare per prevenire le limitazioni nei movimenti causati dall’artrite reumatoide.
Gli obiettivi quindi sono:
- Prevenire le deformità articolari.
- Mantenere o recuperare la funzionalità articolare.
- Raggiungere una maggiore autonomia gestuale.
- Facilitare le attività quotidiane, sociali e lavorative.
Dieta per artrite reumatoide
Secondo la Società Italiana di Reumatologia (SIR) i soggetti affetti da artrite reumatoide dovrebbero seguire con regolarità la dieta mediterranea.
Infatti, è un regime alimentare con elevato potenziale anti-infiammatorio. Quindi, via libera, al consumo di:
- Olio extravergine di oliva.
- Cereali integrali non raffinati.
- Frutta e verdura (fresche e di stagione).
- Pesce azzurro.
- Latticini.
- Carne (preferibilmente bianca).
- Modiche quantità di vino rosso.
Artrite reumatoide: cause e fattori di rischio
Non si conoscono ancora le cause dell’artrite reumatoide, ma la malattia è considerata multifattoriale, cioè causata da fattori genetici e ambientali.
Vi sono stati comunque molti progressi nell’identificazione dei meccanismi cellulari che la innescano.
Per molti anni le ricerche si sono basate sulla scoperta del fattore reumatoide, un autoanticorpo presente in più dell’80% dei soggetti con artrite reumatoide.
Invece, allo stato attuale, si è compreso che la malattia è più complessa e che il fattore genetico è rilevante. Infatti, si ritiene, che i soggetti geneticamente predisposti, se esposti all’azione di un evento o di un antigene scatenante (non ancora individuato), sviluppino più facilmente la malattia.
Anche alcuni fattori sono oggetti di studio, come: età, esposizione al fumo, alimentazione, fattori ormonali e infezioni virali.
Artrite reumatoide: diagnosi
La diagnosi è di tipo clinico e si basa sui sintomi riferiti al medico e sull’esame reumatologico per rilevare la presenza di dolore, gonfiore e calore alle articolazioni.
È importante anche la fase dell’anamnesi per appurare:
- Eventuale familiarità, poiché le patologie autoimmuni possono essere ereditarie.
- Malattie cutanee (ad esempio la psoriasi che può associarsi all’artrite).
- Presenza di febbre.
- Caratteristiche del dolore articolare.
Test diagnostici
Anche i test di laboratorio possono agevolare la diagnosi, evidenziando ad esempio:
- Anemia (la mancanza di globuli rossi nel sangue).
- Fattore reumatoide (un anticorpo presente nell’80% dei soggetti con artrite reumatoide, ma solo nel 30% all’esordio della malattia).
- Anticorpi anti-citrullina o antiCCP (anticorpi molto specifici).
- Presenza di elevati indici di infiammazione nel sangue come la VES e la proteina C reattiva (PCR) che in genere sono collegati al numero di articolazioni infiammate.
Invece, gli esami strumentali come le radiografie sono utili nel valutare la progressione della malattia. In caso di sospetto, l’ecografia può essere indicata per riconoscere le infiammazioni non immediatamente evidenti durante la visita.
Consigli pratici
- Fare delle pause: alternare il lavoro con delle pause per salvaguardare le articolazioni, rispettando i propri limiti di faticabilità.
- Non stare in piedi se si può stare seduti e muoversi di tanto in tanto.
- Imbottire le impugnature. Saranno più facili da afferrare e più morbide.
- Usare degli ausili per vestirsi o afferrare gli oggetti a distanza.
- Prendersi cura delle articolazioni modificando le proprie abitudini.
- Anche nelle fasi di remissione o senza dolore (anche grazie ai farmaci), ricordare che le articolazioni sono state infiammate e quindi sono più fragili.
- Sottoporsi a controlli specialistici periodici.
- Un bagno o una doccia calda al risveglio possono essere utili per attenuare la rigidità mattutina.
- Evitare il fumo poiché può essere un fattore di rischio.
Conclusioni
L’artrite reumatoide è una malattia autoimmune che provoca l’infiammazione cronica delle articolazioni, causando dolore, gonfiore e una progressiva perdita della funzionalità.
Colpisce prevalentemente le mani, i piedi e i polsi, ma può interessare anche altri organi e tessuti. I sintomi includono rigidità soprattutto al mattino, affaticamento e febbricola.
La causa resta ancora sconosciuta, ma fattori genetici, ambientali e ormonali sembrano coinvolti.
Non esiste una cura definitiva e i trattamenti mirano ad alleviare i sintomi e a rallentare la progressione della malattia, migliorando la qualità della vita dei pazienti.
Con la consulenza della Dott.ssa Fulvia Ceccarelli, Reumatologo Ricercatore presso l’Università Sapienza di Roma, Dipartimento di Medicina Interna e Specialità Mediche. Fa parte del team della Lupus Clinic del Policlinico Umberto I di Roma.
Fonti
- Società Italiana di Reumatologia
- Alomar (Associazione lombarda malati reumatici)
- MSD
- Artrite reumatoide. Servizio Sanitario regionale Emilia Romagna, Dipartimento medicina interna, Reumatologia
- Trattamento precoce dell’artrite reumatoide. Integrazione operativa tra territorio e centri specializzati. Giovanni Minisola, Direttore della Divisione di Reumatologia, Ospedale di Alta Specializzazione “San Camillo”, Roma.