Sommario
Le statistiche mostrano che oltre il 2% della popolazione mondiale è affetta da psoriasi, di cui circa il 15% sviluppa l’artrite psoriasica, una condizione infiammatoria che si manifesta attraverso dolore, edema e rigidità articolare.
In altre parole, 3 persone su 10 con diagnosi di psoriasi sviluppano anche artrite psoriasica. La diagnosi precoce è particolarmente importante in quanto le opzioni di trattamento hanno maggiori probabilità di avere successo ed i sintomi possono essere prevenuti o migliorati in modo significativo.
Vediamo insieme come riconoscere e trattare al meglio questa patologia.
Artrite psoriasica: cos’è
E’ una malattia autoimmune che può manifestarsi in diverse aree del corpo, ma colpisce prevalentemente la pelle e le articolazioni.
La causa esatta di questa malattia non è nota. Oltre al fattore genetico, sono coinvolti numerosi fattori ambientali, tra cui:
- stress
- infezioni
- traumi.
Quindi, è una malattia infiammatoria delle articolazioni che si manifesta nei pazienti con psoriasi (dal 15% fino al 30% di loro). E’ una malattia autoimmune in cui il sistema immunitario disordinato attacca le proprie strutture, principalmente la pelle e le articolazioni.
Fa parte di un gruppo di malattie chiamate spondiloartriti, che comprende anche:
- spondilite anchilosante
- artrite reattiva
- malattie infiammatorie intestinali (morbo di Crohn e rettocolite ulcerosa).
Hanno in comune una certa componente genetica ed alcune manifestazioni cliniche.
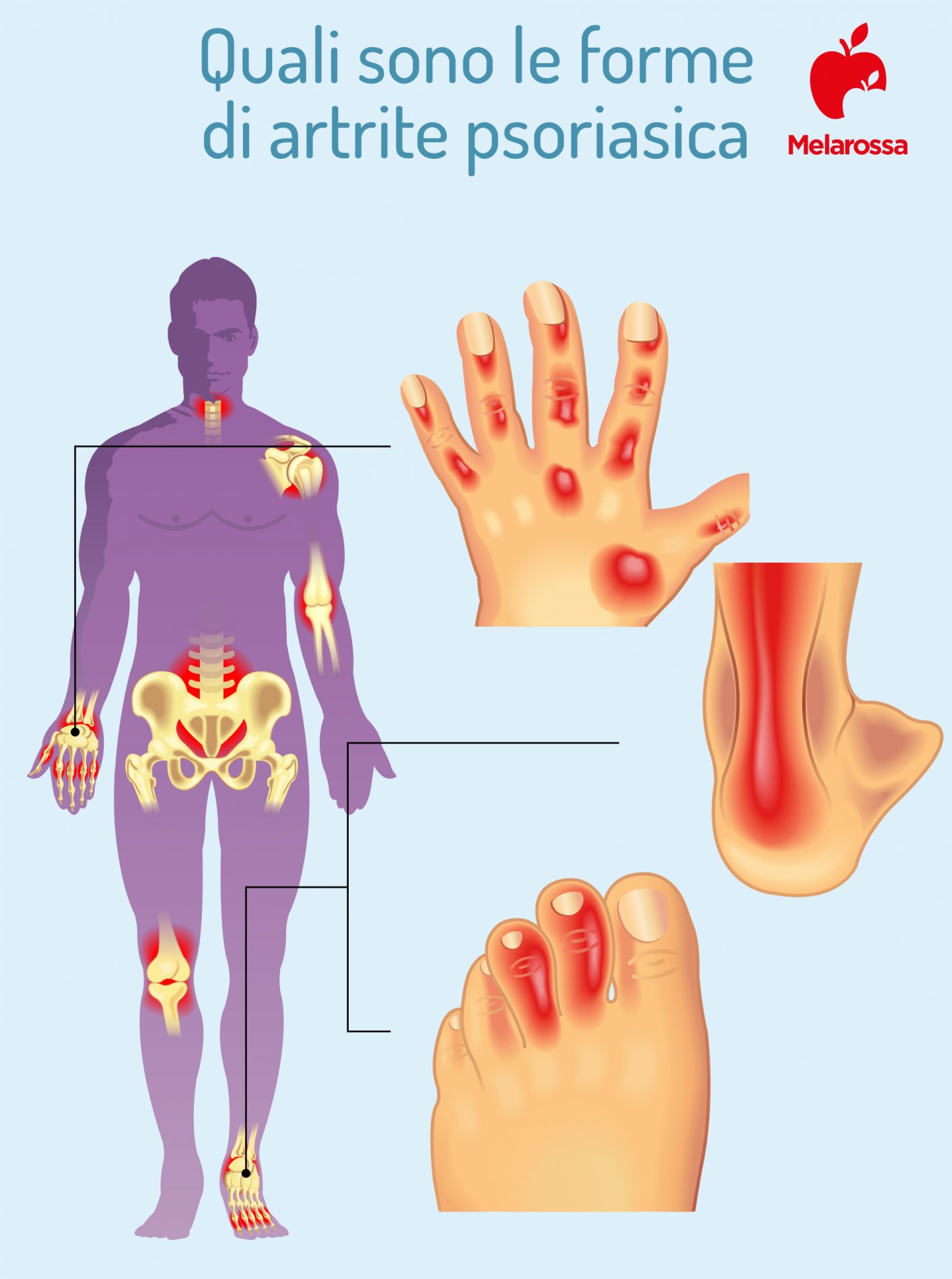
Quali sono le forme di artrite psoriasica?
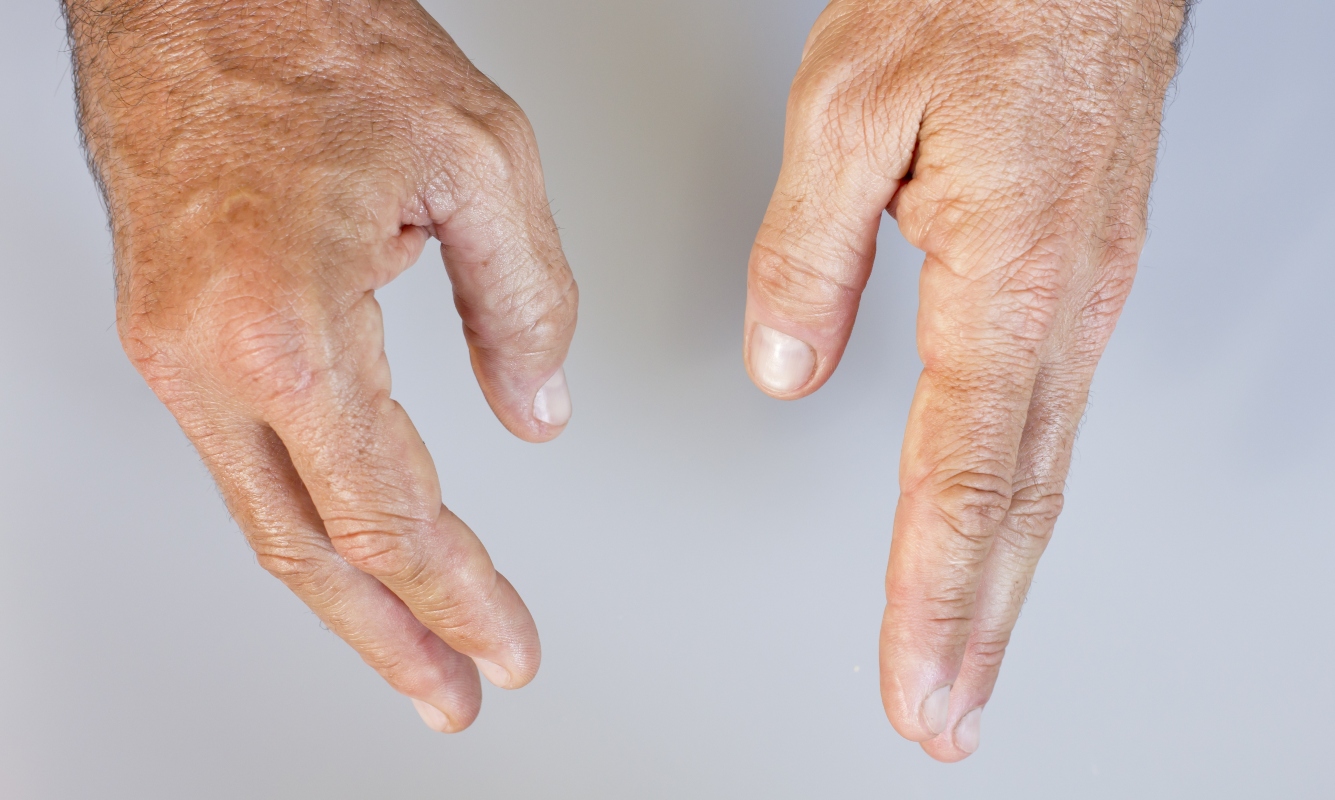
Esistono diverse forme di danno alle articolazioni periferiche. Il più comune è il tipo asimmetrico, che colpisce poche articolazioni, motivo per cui è anche detto oligoartrite. Si manifesta con gonfiore, a volte arrossamento, calore locale, dolore presente anche a riposo. Gli effetti più comuni interessano le grandi articolazioni degli arti inferiori (ad esempio il ginocchio destro e la caviglia sinistra).
Esiste anche un tipo simmetrico che colpisce le piccole articolazioni delle mani e dei piedi. Nel caso in cui siano coinvolte più di 5 articolazioni prende il nome di poliartrite. Essa può essere facilmente confusa con l’artrite reumatoide, soprattutto perché circa il 15% dei pazienti con psoriasi può presentare positività al fattore reumatoide.
La diagnosi differenziale viene fatta dal reumatologo sulla base dell’esame clinico e dell’esame radiologico.
Inoltre, esistono altre 2 forme rare:
- una con danno predominante alle articolazioni interfalangee distali (quelle vicino all’unghia), che è associato a danno dell’unghia (unghia ispessita, scolorita, con striature, distacco dal letto ungueale);
- una con danno distruttivo chiamato artrite mutilante in cui si verifica un processo di osteolisi delle estremità fino alla scomparsa di un’intera falange.
Manifestazioni extra articolari
Ci sono anche manifestazioni extra articolari.
La più comune è la dattilite. La dattilite si manifesta con il gonfiore di un intero dito, della mano o del piede, per infiammazione sia dell’articolazione che dei tessuti molli e periarticolari, l’aspetto clinico è del “dito a salsiccia”.
Questa manifestazione può verificarsi anche in altre malattie appartenenti al gruppo delle spondiloartriti e non solo (nella gotta, nella sarcoidosi, ecc.). Il reumatologo rimane lo specialista incaricato di formulare la diagnosi differenziale.
Cause
La causa esatta di questa malattia non è nota.
Però, esiste una netta componente multigenica che predispone alla malattia. La presenza di una base genetica non significa però necessariamente la comparsa della malattia.
Circa il 40% dei pazienti con psoriasi e artrite psoriasica ha parenti di primo grado con psoriasi. Oltre al fattore genetico, sono coinvolti anche una serie di fattori ambientali come:
- stress
- infezioni
- traumi.
Quali sono i sintomi dell’artrite psoriasica?
Essendo un’artrite, si manifesta con un’infiammazione sia a livello della colonna vertebrale che a livello delle articolazioni periferiche.
Nella colonna vertebrale, la condizione è chiamata spondilite e si manifesta con dolore infiammatorio della colonna cervico-toraco-lombare.
Questi dolori si manifestano durante la notte e generalmente a riposo. Non si attenuano con il riposo, ma hanno invece uno spettacolare miglioramento sotto sforzo fisico e sono associati a rigidità articolare, presente soprattutto al mattino al risveglio, a volte della durata di diverse ore.
Negli stadi avanzati della malattia, la limitazione della mobilità è irreversibile, persistendo per tutto il giorno, sia a livello del collo che della colonna lombare inferiore.
Ad essere colpite possono essere anche le articolazioni sacroiliache tra la colonna vertebrale ed il bacino, con infiammazione che provoca dolore ai glutei, presente principalmente di notte. Si verifica anche l’entesite.
L’entesite è caratterizzata da infiammazione della zona di inserzione di tendini e legamenti sulle ossa, soprattutto nel tallone, con dolore a riposo, sia all’inserimento del tendine di Achille, sia all’inserimento della fascia plantare, sotto la pianta del piede.
Diagnosi
La diagnosi comprende una storia dettagliata della malattia, un esame clinico del paziente e diversi test di laboratorio ed indagini diagnostiche.
In generale, i pazienti con artrite psoriasica hanno una maggiore evidenza infiammatoria biologica (VES, proteina C reattiva, fibrinogeno), ma esistono anche forme in cui l’evidenza infiammatoria è normale.
Il fattore reumatoide può essere positivo in alcuni pazienti con psoriasi, il che complica la diagnosi differenziale con l’artrite reumatoide.
Inoltre, l’acido urico può essere aumentato soprattutto nei soggetti con estese lesioni cutanee, rilasciate attraverso la morte delle cellule epiteliali, che può complicare la diagnosi differenziale con la gotta.
L’aspetto radiologico è diverso in tutte queste malattie e il reumatologo può fare affidamento su radiografie artritiche ai fini diagnostici.
Però, nelle prime fasi della malattia, quando le radiografie sono quasi normali sono utili l’ecografia muscolo-scheletrica e la risonanza magnetica.
Gli specialisti si servono dei criteri CASPAR per classificare l’artrite psoriasica ed offrire il miglior trattamento. I criteri includono:
- storia della psoriasi, del paziente o dei suoi parenti
- presenza di dattilite
- alterazioni radiologiche specifiche
- assenza del fattore reumatoide.
Cure e trattamenti dell’artrite psoriasica
Trattamento di prima scelta
Il trattamento di un paziente con artrite psoriasica va fatto in équipe: dermatologo, reumatologo, fisioterapista e nelle fasi avanzate della malattia, l’ortopedico.
Il trattamento farmacologico è molto complesso. Attualmente abbiamo una moltitudine di opzioni terapeutiche. La scelta deve essere fatta dal reumatologo previo confronto con il paziente tenendo conto di:
- attività della malattia
- forma del danno
- gravità del danno articolare radiologico
- altre patologie associate.
Il trattamento sintomatico del dolore viene effettuato con l’aiuto di farmaci antinfiammatori non steroidei, soprattutto nelle forme lievi della malattia. Non ci sono rischi associati al peggioramento dei danni alla pelle, secondo gli ultimi studi.
Farmaci
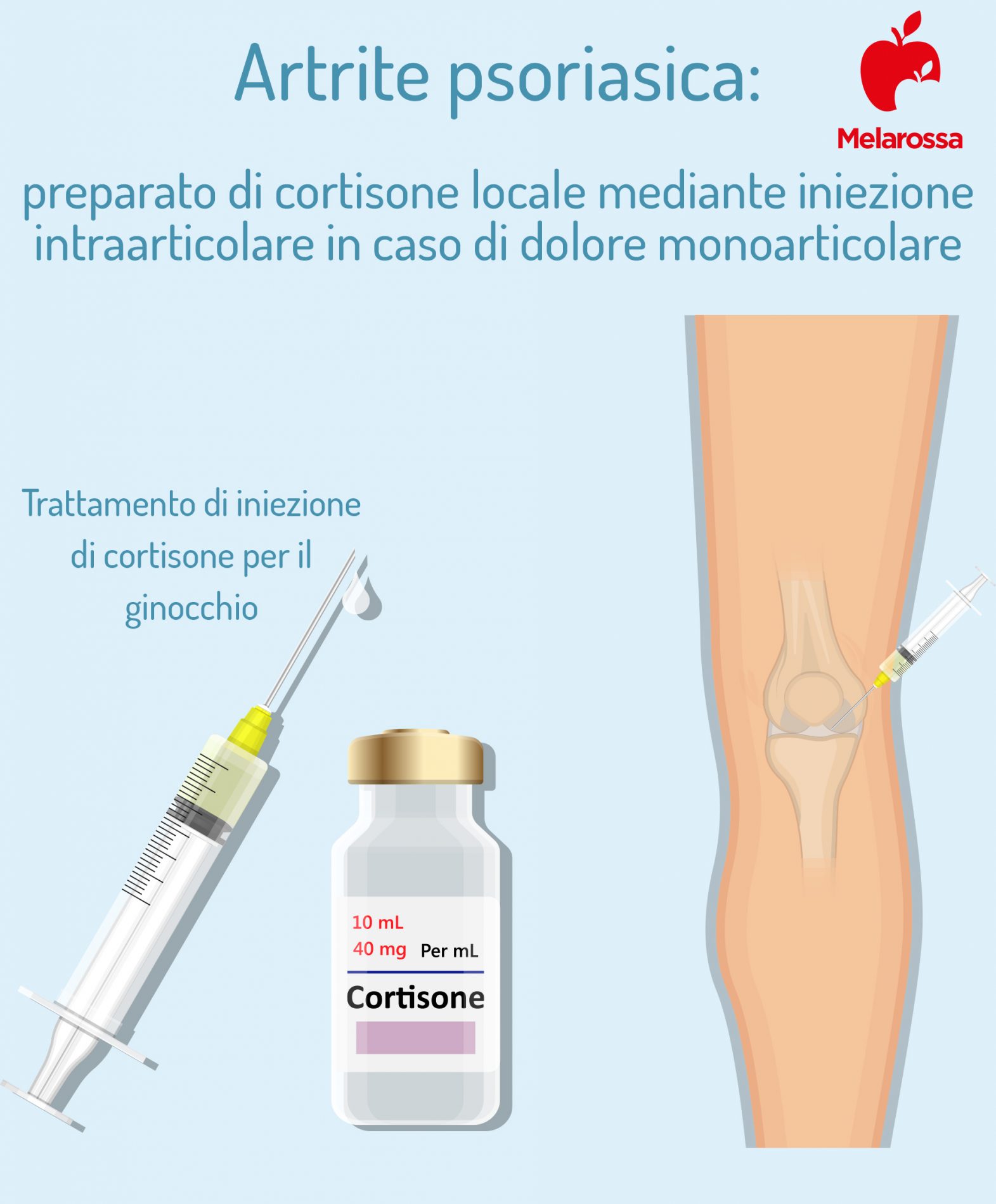
Cortisone
In caso di danno monoarticolare persistente, ad esempio un’artrite al ginocchio, può essere somministrato localmente un preparato di cortisone locale mediante iniezione intraarticolare, con notevole sollievo dal dolore.
L’uso di preparazioni sistemiche di cortisone (pranisolone, metilprenisolone, desametasone), somministrate per via orale o per iniezione, non è raccomandato. Il loro utilizzo a lungo termine può portare ad un peggioramento del danno cutaneo, soprattutto dopo l’interruzione del trattamento.
Ultimamente si è parlato molto di trattamento mirato per l’artrite psoriasica. L’obiettivo è quello di ottenere una remissione, ovvero l’assenza di qualsiasi segno e sintomo di malattia o di attività minima della stessa.
Secondo alcuni studi sembra che i pazienti che effettuano visite regolari dal reumatologo e la cui terapia viene frequentemente aggiustata, ogni 1-3 mesi, abbiano un’evoluzione migliore, a seconda di questi indici predeterminati.
Farmaci per limitare la progressione
Attualmente disponiamo di farmaci che hanno la capacità di limitare la progressione radiologica della malattia e persino di fermarla. Iniziando con il trattamento più blando, il farmaco più comunemente usato è il Metrotexato.
Si tratta di un farmaco comunemente usato sia in reumatologia che in oncologia, ma che nel trattamento delle malattie reumatiche viene utilizzato a dosi molto basse (ad esempio nell’artrite psoriasica la dose massima è di 20 mg / settimana).
Per coloro che hanno controindicazioni a questo trattamento, possono essere utilizzate:
- Sulfasalazina
- Ciclosporina
- Leflonomide.
Le dosi di questi farmaci vengono gradualmente aumentate dal reumatologo, a seconda della risposta della malattia e degli effetti collaterali.
Inoltre, è necessario un monitoraggio regolare degli esami del sangue:
- emocromo
- transaminasi
- creatinina.
Farmaci biologici
Esiste però una categoria di pazienti in cui la malattia non risponde a queste classiche terapie sintetiche ed in cui attualmente abbiamo la possibilità di avviare una terapia biologica.
I farmaci biologici sono progettati per agire su uno specifico recettore, con lo scopo di modificare il processo della malattia stessa. Sono farmaci biologici gli anticorpi monoclonali, le terapie geniche ed alcuni tipi di ormoni.
Infiammazione cronica
Il 40-60% circa dei pazienti con artrite psoriasica sviluppa erosioni articolari e malattia artritica progressiva con distruzione irreversibile e marcata impotenza funzionale.
Inoltre, l’infiammazione cronica ha un effetto sistemico, soprattutto a livello vascolare, per cui è stato dimostrato che i pazienti con artrite psoriasica hanno un rischio quasi del 50% più elevato di sviluppare malattie cardiovascolari rispetto alla popolazione generale.
Ecco perché è molto importante che il trattamento miri a fermare il processo infiammatorio ed i suoi effetti sia a livello articolare che a livello extraarticolare.
Il target più comune a cui mirano i farmaci biologici è la molecola TNF alfa, coinvolta nelle nostre difese antinfettive e antitumorali, ma che nell’artrite psoriasica è in quantità elevate e mantiene il processo infiammatorio ed intra-articolare.
Alcuni esempi di preparati approvati con attività anti TNF alfa sono:
- Infliximab
- Adalimumab
- Etanercept
- Golinumab.
Ad eccezione dell’Infliximab che viene somministrato per via endovenosa, intraospedaliera, il resto viene somministrato per via sottocutanea e si può insegnare al paziente ad autosomministrarsi la dose ad intervalli variabili ed a seconda del farmaco scelto.
Monitoraggio
Il monitoraggio del trattamento biologico dovrebbe essere effettuato regolarmente a 3-6 mesi, mediante valutazione e test clinici e di laboratorio per determinare l’efficacia della terapia e monitorare i possibili effetti collaterali.
Infatti, il rischio più elevato è correlato alle infezioni. In caso di infezione grave, il paziente deve recarsi dal reumatologo e potrebbe dover interrompere la somministrazione della terapia.
Rimedi casalinghi e sport
Rimanere attivi è una delle cose migliori che si possa fare per sentirsi meglio fisicamente e migliorare l’umore.
Essere inattivi può portare all’indebolimento dei muscoli, il che può peggiorare i sintomi.
Il nuoto può essere un ottimo modo per fare esercizio in quanto non affatica le articolazioni ma migliora la resistenza, la forza e la flessibilità, che sono i tre cardini del fitness.
Anche l’acquagym aiuta ad attenuare sintomi come la rigidità ed a rafforzare la massa muscolare.
Cosa mangiare nell’artrite psoriasica
Non esistono diete in grado di curare l’artrite psoriasica.
Però, seguire un regime sano, equilibrato, nutriente e povero di grassi, sale e zucchero fa bene alla salute ed al benessere generale. Infatti, essere in sovrappeso può mettere a dura prova le articolazioni, come i fianchi, le ginocchia e la schiena.
Una dieta sana fa bene anche alla salute del cuore. E’ buona abitudine mangiare molta frutta e verdura fresca e bere circa due litri di acqua al giorno.
Mantieni un equilibrio mentale
Avere una condizione cronica di salute può influire sull’umore e sull’autostima, il che può avere un impatto sul lavoro, sulla vita sociale e sulle relazioni.
Parlarne con il proprio compagno o con un amico, un parente o un medico se l’umore è spesso giù può aiutare a superare i momenti di scoraggiamento. Esistono anche dei gruppi di supporto online che sono utili a confrontarsi su una condizione a volte pesante da affrontare nella vita di tutti i giorni.
Si guarisce dall’artrite psoriasica?
Purtroppo ad oggi non esiste una cura definitiva per l’artrite psoriasica. La giusta terapia può però fermare la malattia per dei periodi medio/lunghi rallentandone l’avanzamento durante gli anni. Inoltre, le linee guida del 2018 raccomandano ai pazienti affetti da artrite psoriasica, per ridurre al minimo il rischio di progressione della malattia, di:
- raggiungere o mantenere il peso forma
- fare attività fisica regolare
- smettere di fumare o evitare il fumo passivo ove possibile.
Sono raccomandate anche visite regolari di screening per malattie cardiache, diabete ed altre condizioni che possono verificarsi con l’artrite psoriasica.
Posso morire di artrite psoriasica?
Di solito l’artrite psoriasica non influisce sull’aspettativa di vita, ma può aumentare il rischio di altre condizioni che lo fanno, come le malattie cardiovascolari.
Le comorbidità sono condizioni che possono verificarsi insieme a un’altra patologia primaria. Le comorbidità dell’artrite psoriasica includono condizioni relative alla sindrome metabolica come:
- diabete
- cardiopatia
- obesità
- ipertensione
- uveite (una malattia degli occhi)
- malattie epatiche
- osteoporosi, che indebolisce le ossa
- Morbo di Crohn.
Un soggetto può anche provare stanchezza, cambiamenti di umore, depressione e ansia, tutti fattori che possono influire sulla qualità della vita e secondariamente anche sull’aspettativa di vita.
Fonti
- Coates LC, Helliwell PS. Psoriatic arthritis: state of the art review. Clin Med (Lond). 2017 Feb;17(1):65-70. doi: 10.7861/clinmedicine.17-1-65. PMID: 28148584; PMCID: PMC6297592- Pubmed.
- Ocampo D V, Gladman D. Psoriatic arthritis. F1000Res. 2019 Sep 20;8:F1000 Faculty Rev-1665. doi: 10.12688/f1000research.19144.1. PMID: 31583079; PMCID: PMC6758836.
- Menter A. Psoriasis and psoriatic arthritis treatment. Am J Manag Care. 2016 Jun;22(8 Suppl):s225-37. PMID: 27356194- Pubmed.
- Kaeley GS, Eder L, Aydin SZ, Gutierrez M, Bakewell C. Enthesitis: A hallmark of psoriatic arthritis. Semin Arthritis Rheum. 2018 Aug;48(1):35-43. doi: 10.1016/j.semarthrit.2017.12.008. Epub 2018 Jan 6. PMID: 29429762.
Ti è piaciuto il nostro articolo? Condividilo su Pinterest.