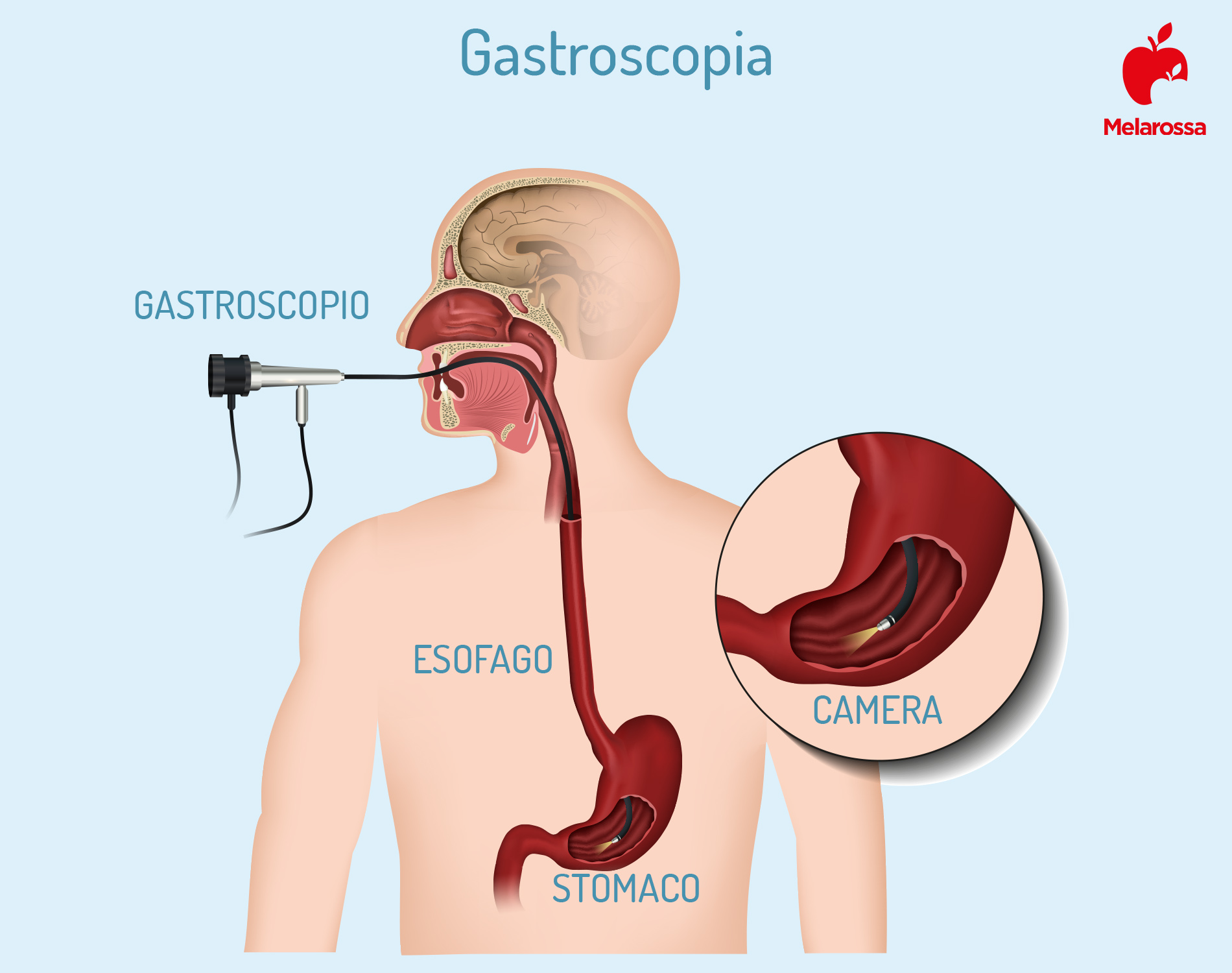
A volte, di fronte a disturbi comuni dello stomaco, il nostro medico di fiducia potrebbe proporci di eseguire una gastroscopia. Essa è una tecnica di immagistica abbastanza moderna, che consiste nell’introduzione di una sonda video dalla bocca fino allo stomaco ed oltre, al fine di visualizzare la mucosa e, se necessario, prelevare campioni per effettuare una biopsia.
Anche se molti pazienti la ritengono comunemente una tecnica dolorosa, la sua breve durata e la qualità delle immagini prodotte fanno sì che ad oggi sia considerata l’indagine di prima scelta, oltre alla possibilità di effettuare una gastroscopia virtuale o di utilizzare una video capsula endoscopica. Vediamone insieme tutti gli aspetti.
Cos’è una gastroscopia
La gastroscopia è una procedura diagnostica e terapeutica moderna durante la quale viene eseguito un esame del tratto digerente superiore (compreso di esofago, stomaco e duodeno).
Essa viene generalmente effettuata per indagare su alcuni disturbi gastrointestinali come:
- sanguinamento
- dolore addominale
- nausea
- vomito
- alterazione del transito intestinale
- perdita di appetito
- diminuzione peso.
È indicata anche quando si sospetta la presenza di polipi gastrici o tumori.
Perché fare una gastroscopia?
In passato i medici, per la diagnosi, potevano fare affidamento solo su sintomi e segni indiretti della malattia. Infatti, vedere una patologia con i propri occhi era possibile solo all’autopsia, dopo la morte del paziente.
Più recentemente, indiscutibili “assistenti” nella diagnosi e nel trattamento sono diventati gli accertamenti di immagistica come la TAC e la risonanza magnetica.
Tuttavia, queste metodiche non sono state in grado di fornire informazioni complete sullo stato degli organi cavi (stomaco e intestino), in quanto la maggior parte delle malattie del tratto gastrointestinale causa, prima di tutto, lesioni interne della mucosa, che non sono visibili ai raggi X.
È necessaria una gastroscopia di screening nelle persone di età superiore ai 50 anni e per chiunque abbia una storia di polipi o cancro esofageo-gastrico in famiglia (genitori, figli e parenti di sangue).
Anche l’anemia di causa non specificata rappresenta un’altra indicazione importante per la gastroscopia. Inoltre, è possibile effettuare trattamenti locali sul tratto digerente superiore per alcune patologie al fine di impedire la loro evoluzione a:
- malattie gravi (resezione di polipi che possono progredire in cancro)
- per scongiurare un possibile intervento chirurgico (dilatazione delle stenosi postcaustiche, peptiche o funzionali e trattamento delle emorragie a livello del tratto digestivo superiore).
A cosa serve e cosa si riesce a vedere con una gastroscopia
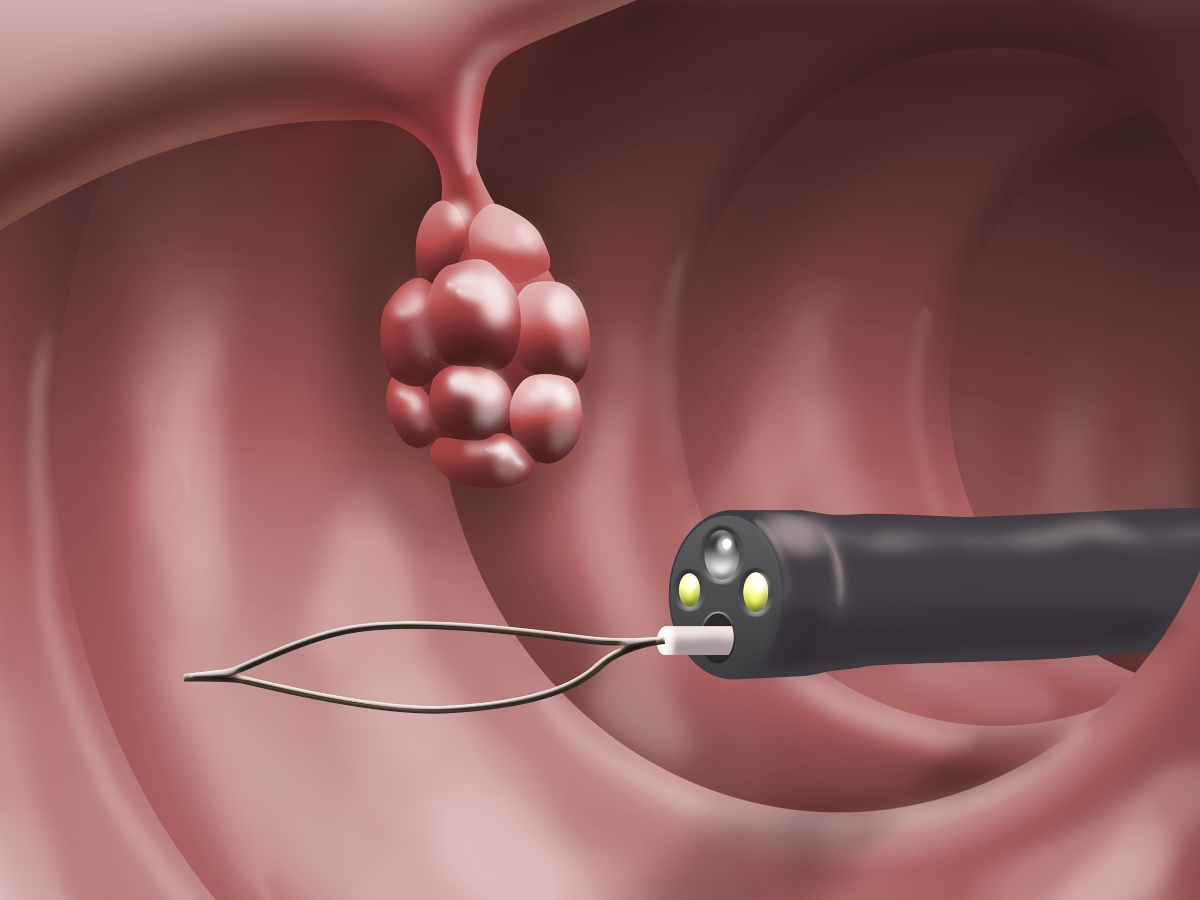
La gastroscopia, oggi, è un metodo diagnostico completo che consente non solo l’ispezione della mucosa del tratto gastrointestinale superiore, ma anche l’esecuzione di piccoli interventi chirurgici, in particolare:
- rimozione di piccole neoplasie benigne (polipi, papillomi)
- campionamento della mucosa per analisi istologiche
- uso di correnti ad alta frequenza per cauterizzare le lesioni, per prevenire il sanguinamento
- chiusura di fessure nella mucosa.
Tutto ciò è diventato possibile grazie allo sviluppo del sistema in fibra ottica, che è l’elemento strutturale principale del gastroscopio. Con l’aiuto di un fascio di fibre sottili, l’immagine all’estremità distale della sonda viene trasmessa al monitor, consentendo di eseguire varie manipolazioni sotto controllo visivo.
Solitamente il gastroscopio ha una lunghezza standard di circa 130 cm e uno spessore che oscilla tra 0,5-1,3 cm.
La gastroscopia è un esame visivo del tratto digerente superiore che può durare dai 5 ai 20 minuti ed utilizza un dispositivo flessibile (simile a un tubo) che scatta foto all’interno dell’esofago, dello stomaco e del duodeno ottenendo incomparabilmente più informazioni rispetto ad un classico esame radiologico al Bario.
Durante una gastroscopia possono anche essere prelevate piccole porzioni di tessuto dalle lesioni in modo che possano essere esaminate al microscopio.
L’endoscopia digestiva superiore con luce a banda stretta e ingrandimento è un nuovo metodo di diagnosi endoscopica che consente la visualizzazione accurata della mucosa digestiva grazie all’ingrandimento dell’immagine fino a 115 volte.
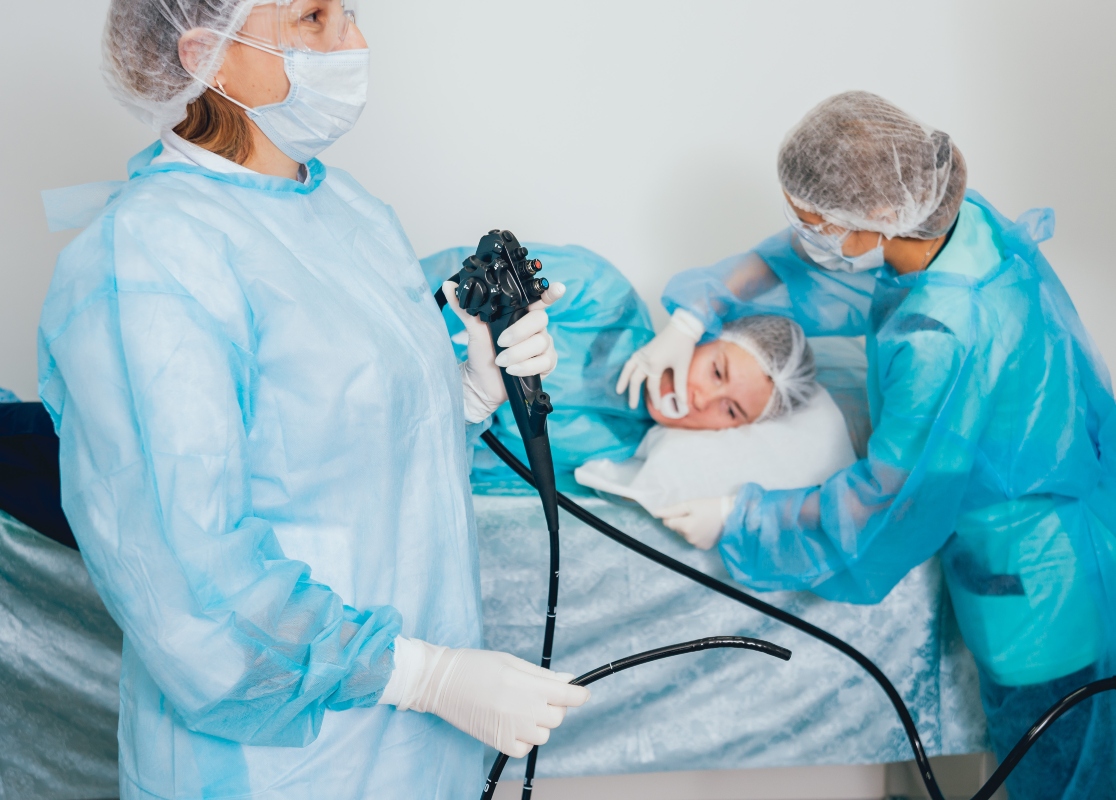
Preparazione alla gastroscopia
Per eseguire una gastroscopia di qualità, lo stomaco deve essere vuoto e pulito, per consentire all’endoscopista di vedere accuratamente l’intera mucosa.
Una preparazione impropria può impedire la visualizzazione totale del segmento esaminato o può portare a ripetere l’esame dopo una corretta preparazione aggiuntiva.
Prima della gastroscopia è vietato mangiare cibi solidi o liquidi all’infuori dell’acqua. Il digiuno prima di una gastroscopia deve rispettare le indicazioni del medico curante, anche se di norma non va oltre le 24-48 ore. L’assunzione di acqua invece, è consentita fino a un massimo di 3 ore prima dell’inizio dell’esame.
Se il paziente ha una valvola cardiaca o stent, dovrà informare il proprio medico per valutare se è indicato un antibiotico per la profilassi dell’endocardite batterica a cui è predisposto.
Cosa devo comunicare al mio medico?
Informi il medico se:
- soffre di allergie, problemi polmonari o cardiaci, epilessia, è stato anestetizzato/sedato e non ha tollerato la procedura.
- Ha una malattia delle valvole cardiache (stenosi mitralica, insufficienza mitralica, stenosi aortica, insufficienza aortica, difetto settale), protesi valvolari, fistole artero-venose, stent cardiaci o vascolari.
- E’ diabetico in terapia con insulina o compresse.
- Assume farmaci anticoagulanti orali.
- Se sta assumendo farmaci sedativi, ipnotici o antidepressivi.
- Se fa uso eccessivo di alcol.
Gastroscopia: sedazione cosciente e profonda
Nella maggior parte dei casi, per ridurre al minimo il disagio del paziente durante la fibrogastroduodenoscopia i medici usano farmaci speciali per l’anestesia locale della cavità nasale e della faringe (ad esempio, soluzioni di lidocaina) o farmaci per l’anestesia lieve, che inducono il paziente in uno stato di sonnolenza che elimina tutte le sensazioni ed il ricordo di ciò che è accaduto durante l’indagine.
Invece, la gastroscopia in sedazione completa viene utilizzata nel caso di bambini o pazienti ansiosi che altrimenti non sopporterebbero la procedura. Senza anestesia, la gastroscopia non è dolorosa, ma può essere piuttosto spiacevole.
In particolare, durante il passaggio della sonda attraverso la gola e l’esofago può scatenarsi una sensazione di vomito.
Recentemente, la gastroscopia eseguita in anestesia è diventata molto popolare. Tuttavia, in questo caso, ci sono molte limitazioni in cui l’uso dell’anestesia generale o del sonno farmacologico comporta alcuni rischi, in particolare se presenti:
- età avanzata
- cardiopatia ischemica
- pressione sanguigna alta o bassa
- insufficienza polmonare
- infarto o un ictus recente.
Gastroscopia: come si esegue l’esame
L’esofago-gastro-duodenoscopia non è dolorosa, ma provoca nausea quando l’endoscopio viene inserito nella faringe. Per alleviare questa sensazione è necessario che il paziente respiri profondamente attraverso il naso.
L’endoscopia richiede circa 5-10 minuti. Per una visione accurata e per accorciare i tempi è molto importante che il paziente segua le istruzioni dell’esaminatore.
Durante l’endoscopia, il paziente non deve ingoiare la saliva, ma lasciarla scorrere nel vassoio fornito. Fino a un’ora dopo l’esame è consigliabile, ma non obbligatorio, evitare cibo e bevande.
Se necessario, durante l’indagine verranno prelevati frammenti bioptici che verranno successivamente studiati al microscopio dal medico anatomopatologo.
I frammenti bioptici sono piccole porzioni di mucosa (2-4 mm) ed il loro prelievo non comporta alcun rischio o dolore. Se necessario, potrebbero essere asportati dei polipi che saranno esaminati successivamente.
Dopo la gastroscopia potrebbero esserci:
- eruttazioni
- gonfiore
- crampi addominali.
Infatti, durante la manovra viene immessa aria per una migliore visualizzazione dei vari segmenti. Questi fenomeni scompariranno senza bisogno di trattamento.
Se si è stati sottoposti ad anestesia endovenosa, dopo le indagini è assolutamente vietato guidare un’auto o un altro veicolo così come azionare macchinari e sistemi automatizzati per 12-24 ore.
Si consiglia di farsi accompagnare da una persona conosciuta nel tragitto verso casa.
Quanto dura una gastroscopia? E’ dolorosa?
Prima di iniziare l’endoscopia, viene spruzzato uno spray nella cavità orale per ottenere un’anestesia faringea locale.
Il paziente è sdraiato sul fianco sinistro con la mano sotto la testa e un boccaglio, fissato tra gli incisivi per evitare danni alla sonda. Il medico inserisce l’endoscopio nella cavità orale ed esamina la mucosa esofagea, gastrica e duodenale.
La manovra viene eseguita in regime ambulatoriale e richiede in media 30 minuti, preparazione compresa. In determinate situazioni (ad esempio su richiesta del paziente), può essere eseguita una sedazione, somministrando per via endovenosa una miscela di farmaci.
Cosa succede dopo l’esame?
Per un’ora dopo l’esame, è consigliabile, ma non obbligatorio, che il paziente eviti cibi e bevande poiché la faringe è sotto l’effetto dell’anestesia locale e c’è il rischio di aspirazione di cibo e liquidi nelle vie aeree.
A volte è possibile che dopo l’indagine ci sia dolore durante la deglutizione per un periodo variabile, da poche ore a 1-2 giorni.
Inoltre, il sanguinamento endoscopico da varici gastroesofagee può essere accompagnato dallo scivolamento spontaneo di un anello; questo rischio può essere diminuito evitando lo sforzo fisico e con il digiuno subito dopo la procedura.
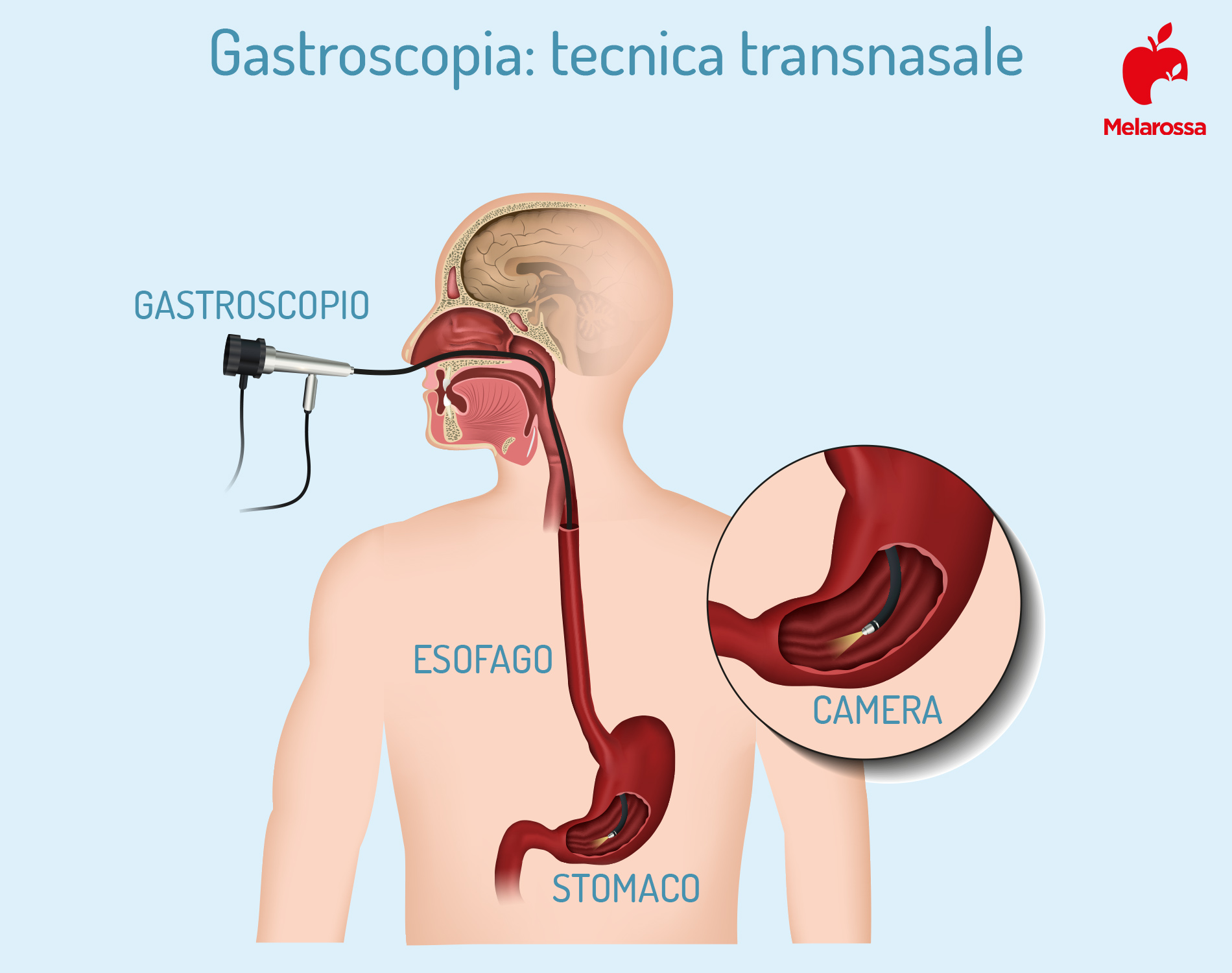
Gastroscopia: metodi alternativi
Tecnica transnasale
Il termine gastroscopia include due metodiche:
- fibrogastroscopia (FGS), durante la quale vengono esaminati l’esofago e lo stomaco
- esofagogastroduodenoscopia (EGDS) o fibroesofagogastroduodenoscopia (EGDS), che comprende anche il duodeno.
L’esecuzione della gastroscopia con il metodo classico comporta l’inserimento del sistema endoscopico attraverso l’orofaringe del paziente nell’esofago. Questa parte della procedura di solito causa molte difficoltà che ostacolano il lavoro del medico e spaventano il paziente. La gastroscopia transnasale evita una serie di difficoltà associate agli effetti collaterali che si verificano durante il processo di inserimento della sonda.
Il vantaggio principale, che consente il posizionamento della gastroscopia transnasale come meno traumatica, è l’assenza della necessità di inserire la sonda attraverso la faringe.
Quando si esegue la gastroscopia secondo il metodo generalmente accettato, il gastroscopio è a contatto sufficientemente stretto con la radice della lingua, provocando spasmi di vomito. Allo stesso tempo, il paziente è in posizione inclinata, tenendo in bocca un boccaglio di plastica, che impedisce la chiusura accidentale dei denti.
L’inserimento del gastroscopio attraverso il naso consente di rinunciare al sonno farmacologico durante la procedura, perché la sonda non provoca un riflesso di vomito.
Il secondo fattore che distingue la gastroscopia transnasale dalla classica ha sia un lato positivo che uno negativo. A causa della larghezza ridotta del canale nasale, durante la procedura è possibile utilizzare solo una sonda di spessore massimo di 0,6 mm.
Questo indubbiamente rende la procedura meno traumatica. Tuttavia, nella maggior parte dei casi, non consente di eseguire manovre specifiche, in quanto nei gastroscopi ultracorti spesso non è presente un canale per l’inserimento degli strumenti chirurgici.
Vantaggi della gastroscopia transnasale
In generale, presenta i seguenti vantaggi:
- quasi totale assenza di dolore durante e dopo la procedura
- non è necessario ricorrere all’anestesia generale
- il rischio di danni alle mucose e di infezioni è notevolmente ridotto
- effetti collaterali come perdita della voce e mal di gola sono praticamente assenti.
Gastroscopia virtuale
La gastroscopia virtuale è un esame rapido e non invasivo utile per la diagnosi precoce del carcinoma, così come per esaminare ernie iatali, polipi e ulcere e per la valutazione post-chirurgica dello stomaco.
Inoltre, la gastrografia e la volumetria TAC vengono utilizzate per valutare il volume della sacca gastrica dopo la chirurgia bariatrica, così come per avere informazioni su:
- invasione locale di un tumore
- linfonodi
- metastasi a distanza in caso di cancro gastrico.
Il paziente giace supino sul tavolo TAC con una via endovenosa attaccata all’iniettore del mezzo contrasto. Egli viene istruito a sedersi per inghiottire 2 dosi di granuli come mezzo di contrasto insieme a 10 ml di acqua. Quindi, viene invitato a sdraiarsi di nuovo ed eseguire una rapida rotazione di 360 gradi verso sinistra, terminando di nuovo supino.
Il contrasto è a questo punto iniettato in vena, il paziente viene ruotato di 180 gradi e le immagini vengono acquisite.
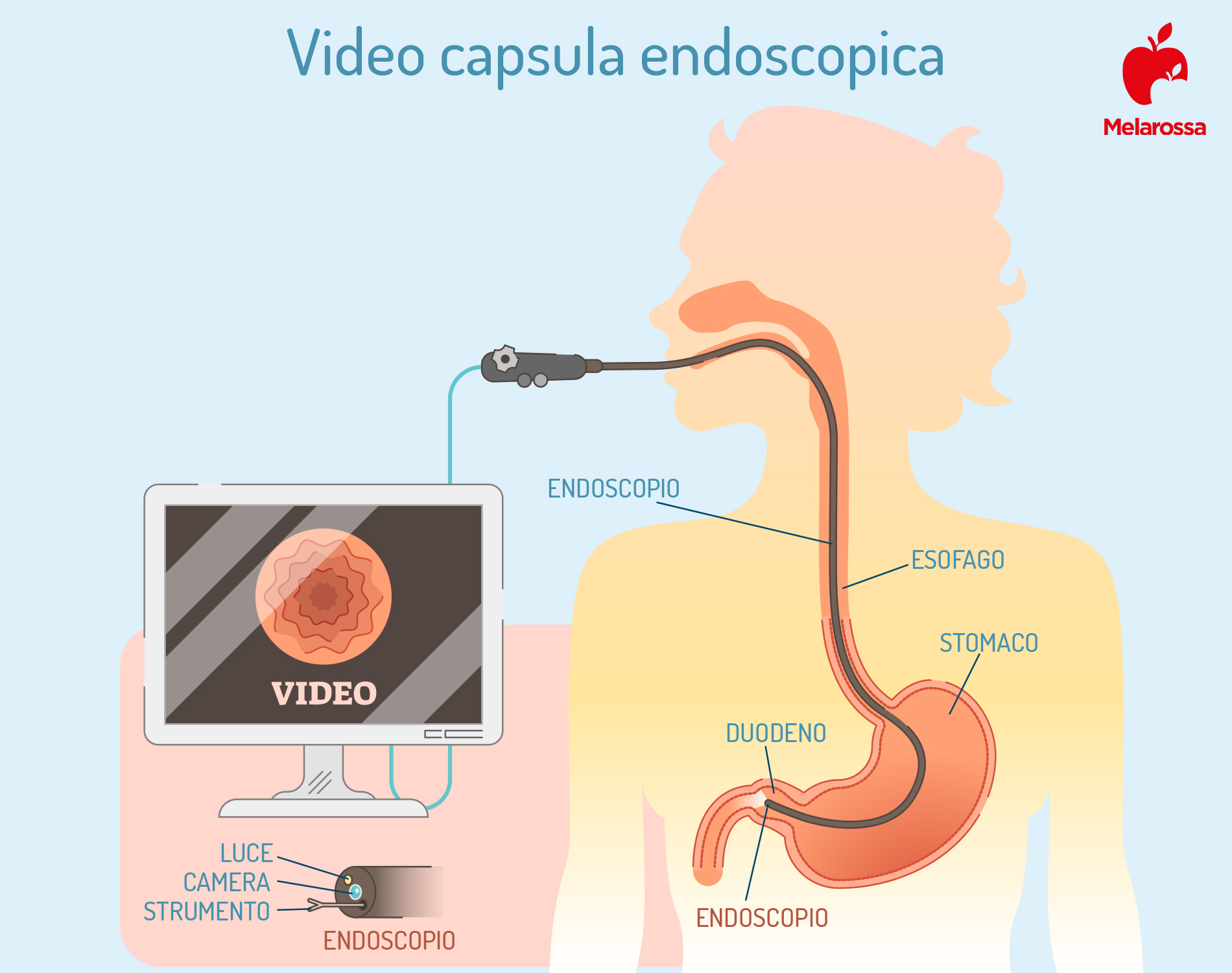
Video capsula endoscopica
L’endoscopia con capsula aiuta il medico a valutare l’intestino tenue al fine di cercare una causa di sanguinamento, oppure può essere utile per rilevare:
- polipi
- malattie infiammatorie intestinali (morbo di Crohn)
- ulcere
- tumori.
Il medico prepara il paziente per l’esame applicando un dispositivo sensore sull’addome con guaine adesive. L’endoscopio, capsula delle dimensioni di una pillola, viene ingoiato e passa naturalmente attraverso il tratto digerente mentre trasmette le immagini a un registratore di dati indossato sulla cintura per circa otto ore.
Alla fine della procedura, il registratore viene rimosso in modo che le immagini possano essere visualizzate sullo schermo di un computer da parte di un medico esperto.
La maggior parte dei pazienti considera il test abbastanza confortevole, anche se non sempre raggiunge l’efficacia di una gastroscopia tradizionale.
Controindicazioni all’esecuzione della gastroscopia
Ci sono situazioni in cui l’endoscopia è controindicata:
- infarto miocardico recente
- peritonite
- perforazioni nel tratto gastrointestinale superiore
- colite fulminante
- aritmia cardiaca
- coma (tranne nelle situazioni in cui il paziente è intubato).
Effetti collaterali e rischi
La gastroscopia è generalmente un’indagine sicura e ben tollerata anche se vengono eseguite manovre terapeutiche (resezioni di polipi, arresto del sanguinamento, ecc.).
Gli effetti collaterali più comuni sono correlati ai medicinali utilizzati per l’anestesia (nausea, secchezza delle fauci, orticaria ed altre reazioni allergiche, gonfiore o arrossamento nel sito della puntura endovenosa).
In generale, le complicanze dell’endoscopia diagnostica del tratto gastrointestinale superiore sono rare (tra 0,02% e 0,2% ossia <1 su 500 casi).
La mortalità associata a questa manovra è estremamente rara (0,003%), generalmente associata alla presenza di altre patologie più gravi.
Possibili complicazioni
Le possibili complicazioni sono:
- sanguinamento (0,15% dei casi)
- perforazione
- infezioni per pazienti con malattie delle valvole cardiache (rischio di endocardite stimata in 1 su 5-10 milioni di pazienti)
- complicanze secondarie all’anestesia o sedazione profonda e complicanze specifiche di alcune manovre terapeutiche.
Sanguinamento
Raramente, se si verifica una complicazione, sarà necessario un ricovero ed eventualmente un intervento chirurgico. Il sanguinamento è solitamente insignificante durante un’endoscopia diagnostica ed è raramente riscontrato in caso di resezione di piccoli polipi (<1 cm).
E’ più probabile invece quando questi superano 1 cm oppure in caso di resezione di lesioni molto grandi (> 2-3 cm), dove il rischio sale fino al 20% dei casi. Una perdita ematica può manifestarsi sotto forma di vomito con sangue fresco, coaguli o sotto forma di feci dal colore marrone scuro o nero.
Perforazione
Perforazione significa rottura/fessurazione della parete del tubo digerente durante o secondaria a manovre chirurgiche o endoscopiche. Il tasso di perforazione varia tra lo 0,01 e lo 0,2% dei casi.
È molto raro durante le manovre diagnostiche e più frequente durante la gastroscopia terapeutica (resezione di grandi polipi, dilatazione). Le manifestazioni di una perforazione includono un forte dolore addominale e la sua marcata distensione. La maggior parte delle perforazioni richiede un pronto intervento chirurgico.
La mortalità associata alla perforazione è di circa il 5%. Reazioni avverse o allergie dovute a farmaci (antispastici, anestesia locale o generale, analgesici, sedativi) si manifestano con vari sintomi, ma sono di breve durata:
- nausea
- secchezza delle fauci
- orticaria o reazioni nella sede della puntura endovenosa (gonfiore, arrossamento, stravaso di sangue).
Raramente possono verificarsi disturbi minori del battito cardiaco, pressione sanguigna bassa e problemi respiratori.
Emorragia digestiva
Il sanguinamento digestivo è un’emergenza che può avere gravi conseguenze nel caso in cui non si intervenga per fermarlo.
Il rischio varia a seconda della causa, nonché dell’età e delle malattie associate al paziente (cardiache, polmonari, neurologiche, epatiche e renali).
In alcuni casi inoltre, il trattamento farmacologico o endoscopico potrebbe non essere abbastanza efficace da fermare il sanguinamento, richiedendo un trattamento specificatamente chirurgico o addirittura di terapia intensiva. Le complicazioni più importanti dell’endoscopia nell’emorragia digestiva sono:
- polmonite da aspirazione
- perforazione (<0,2% dei casi)
- nuova emorragia in caso di sanguinamento di grandi varici esofagee (possono richiedere una nuova terapia endoscopica)
- complicazioni cardiache (rare).
Perforazione esofagea
Il bendaggio endoscopico (legatura di varici gastroesofagee) e l’iniezione delle stesse con sostanze sclerosanti possono essere accompagnati da dolore, durante la deglutizione, al petto dopo la procedura e febbre. Nel sito di trattamento possono formarsi stenosi o ulcere che possono a loro volta sanguinare.
La perforazione esofagea può verificarsi durante o dopo la procedura, così come la pleurite (accumulo di liquido nella cavità pleurica), pericardite (liquido intorno al cuore) e mediastinite.
La manovra può essere ulteriormente complicata da polmonite da aspirazione o infezioni generalizzate, dove il rischio viene ridotto dalla somministrazione di antibiotici.
Manovre di emergenze
L’endoscopia terapeutica prevede l’esecuzione di manovre di emergenza (in caso di emorragia digestiva, estrazione di corpi estranei) o programmata (in caso di dilatazione esofagea, posizionamento di protesi esofagee, di palloncini dimagranti ed escissione di polipi).
Le complicanze più comuni associate a determinate manovre terapeutiche endoscopiche dipendono dalla manovra eseguita:
- resezione endoscopica (polipi o altri tumori dell’esofago, dello stomaco e del duodeno), può essere complicata da perforazione digestiva (<0,2% dei casi) e sanguinamento (<0,15% dei casi).
- La sindrome da coagulazione post-polipectomia è causata da ustioni della parete digestiva senza perforazione che però si verifica dopo la resezione. Si manifesta nello 0,5-1% delle polipectomie, di solito 1-5 giorni dopo manovra. Nella maggior parte dei casi non è necessario alcun intervento chirurgico, anche se a volte il paziente può essere trattenuto in ospedale in osservazione.
- La dilatazione esofagea con palloncino e l’installazione di uno stent può essere complicata dalla perforazione dell’esofago nello 0,1-0,4% dei casi.
- Il rischio di perforazione è maggiore per la dilatazione della stenosi causata da ingestione di sostanze caustiche (0,8% dei casi) così come in caso di installazione di un’endoprotesi (3,6%).
- II rischio di perforazione diventa importante (10% dei casi) nel caso di dilatazione di stenosi maligne (cancerose); il rischio di sanguinamento è solitamente insignificante ma può diventare importante nel caso di posizionamento di protesi per tumori esofagei.
- La dissezione della mucosa (rottura) è una complicanza rara che può passare inosservata e si manifesta con dolore toracico persistente.
- L’ascesso è una complicanza molto rara, localizzata intorno all’esofago o nell’area mediastinica (area del cuore). Inoltre, dopo un po’ di tempo dall’installazione, una protesi esofagea potrebbe spostarsi fuori posto, ostacolando un eventuale trattamento endoscopico o chirurgico.

Quando avvisare il proprio medico di possibili complicazioni dopo la gastroscopia?
Assicurati di rivolgerti al tuo medico se poche ore o pochi giorni dopo la gastroscopia:
- hai notato un aumento della temperatura oltre i 38 C
- hai vomitato sangue o marrone scuro
- improvvisamente hai avuto un forte dolore addominale.
I risultati della gastroscopia
L’interpretazione dei risultati di una gastroscopia spetta allo specialista che l’ha eseguita.
Eventuali referti bioptici invece richiedono qualche giorno in più, in quanto i campioni vanno visualizzati da un medico in grado di differenziare una lesione benigna da una maligna.
Le conclusioni dell’indagine vanno consegnate direttamente al medico curante o a colui che ha richiesto l’esame.
Ti è piaciuto il nostro articolo? Condividilo su Pinterest.