Considerata l’arma preventiva più efficace contro il tumore del colon retto e altre neoplasie dell’intestino crasso, la colonscopia ha dimostrato di essere un vero e proprio salvavita. Nonostante questo, non gode di ottima fama perché viene spesso associata a dolore e tempi di esecuzione molto lunghi. In realtà, sia l’utilizzo della sedazione che la corretta esecuzione da parte di mani esperte la rende quasi completamente priva di sofferenze.
Poi, grazie alle nuove tecnologie è possibile eseguirla in modi e tempi diversi, a volte molto veloci e non invalidanti per il paziente. Tuttavia, come qualsiasi esame medico ed endoscopico, per far funzionare tutto correttamente è assolutamente necessario seguire le indicazioni del personale medico relative sia alla preparazione all’esame che alla fase di esecuzione dello stesso e al post-esame.
Essendo molto importante, anche per la diagnosi di altre malattie dell’intestino, la colonscopia è consigliata sia agli over 50 che a tutte quelle persone che presentino altri fattori di rischio, come la familiarità a determinate patologie. Ma vediamo insieme in cosa consiste esattamente l’esame, i suoi costi e soprattutto quali sono i consigli più utili per prevenire fastidi e complicanze.
Che cos’è la colonscopia
La colonscopia, detta anche colonoscopia o coloscopia, è un esame endoscopico di ambito gastroenterologico, utilizzato per rilevare cambiamenti o anomalie nell’intestino crasso e nel retto.
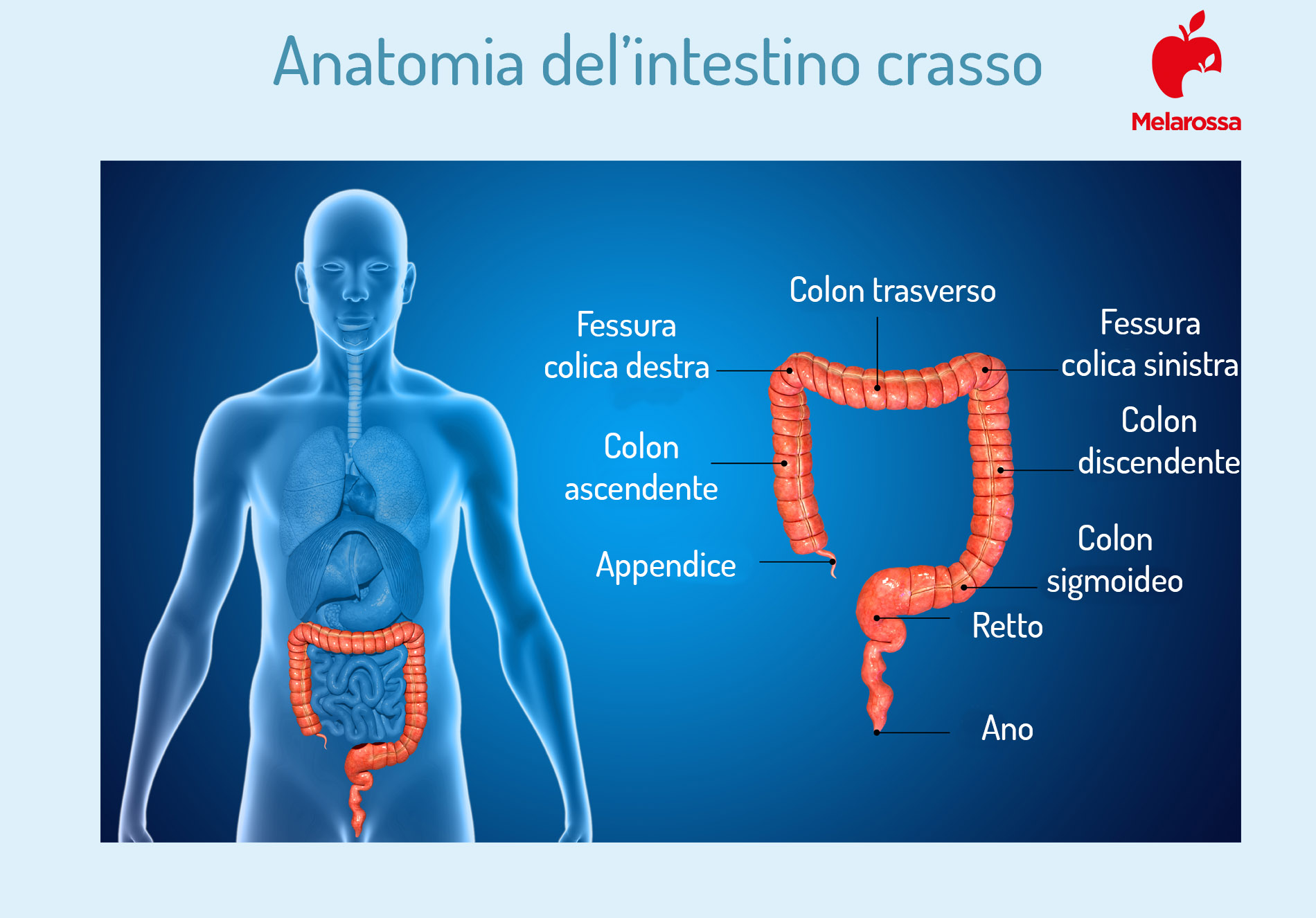
Per capire di cosa stiamo parlando cerchiamo di comprendere, dal punto di vista anatomico, dove ci troviamo. Sinteticamente possiamo dire di parlare dell’ultima porzione del tubo digerente. Quella parte costituita da colon ascendente, colon traverso e colon discendente, sigma e ano. Il retto, invece, si trova tra il sigma e l’ano.
Grazie all’osservazione della parete interna di quest’organo effettuata con l’ausilio di una sonda, il medico è in grado di diagnosticare le seguenti patologie.
Rettoscopia
Visto che abbiamo parlato sia di intestino crasso che di retto, è necessario aprire una breve parentesi sulla rettosigmoidoscopia, o meglio sulla possibilità di sostituire la colonscopia con quest’altro tipo di esame diagnostico. Si tratta infatti di un esame meno invasivo che permette l’osservazione, dell’ano, del retto e del sigma.
Di solito, viene prescritto se vengono rilevate tracce di sangue nelle feci e come test di screening prima di procedere alla colonscopia. Anche la rettoscopia è spesso in grado di identificare patologie come:
- poliposi.
- Fistole anali o rettali.
- Tumori specifici di questa zona.
Grazie alla sua precisione va effettuata una sola volta nella vita, tra i 58 e i 60 anni e se risulta negativa non deve essere ripetuta. Nonostante ciò ha un limite: non è in grado di individuare patologie nella parte più alta del colon-retto. Ecco perché, nelle persone che risultano positive alla presenza di polipi superiori a 1 cm o che presentino caratteristiche particolari, viene consigliata la colonscopia.
Qual è la differenza tra rettoscopia e colonscopia?
Sebbene abbiano lo stesso scopo, tra colonscopia e rettoscopia esistono delle differenze.
La prima diversità consiste nel tipo di strumentazione utilizzata. Nel caso della rettoscopia difatti non viene inserita nessuna sonda nel canale anale, ma soltanto un piccolo cilindro di plastica trasparente monouso, lungo circa 5-6 cm, che non provoca nessun dolore al paziente ma soltanto un leggero fastidio.
Da qui la seconda differenza con la colonscopia: per questo esame non serve anestesia e oltretutto non dura più di 15 minuti. Per questa ragione, una volta finito non serve fare digiuno.
Invece, molto simile alla sonda usata per la colonscopia è la parte finale del cilindro che termina con una microcamera per vedere le immagini in diretta o registrarle e dei canali utilizzati per inserire eventuali ferri chirurgici o aghi.
Altro punto in comune è la preparazione pre-esame che prevede digiuno e un clistere di pulizia con un preparato da 120 cc acquistabile in farmacia. Così come per la colonscopia, prima di eseguire l’esame è d’obbligo informare il medico di eventuali patologie o terapie farmacologiche in corso.
Tipologie di colonscopia
Un tempo l’unica procedura possibile per effettuare la colonscopia era quella tradizionale. Oggi grazie alle nuove tecnologie in ambito medico-diagnostico il professionista può scegliere la tipologia di colonscopia più adatta al quadro clinico del paziente.
Colonscopia tradizionale
E’ la colonscopia più conosciuta e si esegue, come abbiamo visto finora, con l’ausilio di una sonda endoscopica a fibre ottiche, chiamata colonscopio, che viene inserita, spinta e manovrata da un operatore fisico. Può provocare dolore e per questo può essere fatta con la sedazione.
Grazie alla presenza di una telecamera permette ai medici di visionare chiaramente tutta la parete dell’intestino e di insufflare gas o liquidi necessari ad espanderlo. Ma consente anche l’inserimento di piccole pinze chirurgiche in caso si voglia procedere con un intervento.
Robotica
Si tratta di una tipologia di colonscopia alternativa alla tradizionale che per esplorare il tratto interessato non si avvale della spinta manuale di un operatore bensì di un robot telecomandato con un joystick.
I vantaggi sono dati dall’utilizzo di una sonda monouso che azzera quasi del tutto i rischi di infezione e dal fatto di avere una sonda molto più flessibile e manovrabile che riduce la possibilità di errore e quindi perforazione. Proprio per questa sua delicatezza è considerata più sicura e indolore quindi non è neanche prevista la sedazione.
Colonscopia virtuale
Si avvale dell’utilizzo di un potente software in grado di ricostruire l’interno del colon, come fa ad esempio una Tac. E’ assolutamente indolore ed è consigliata come alternativa alle prime due tipologie descritte in caso non sia possibile eseguirle.
Può eventualmente essere aggiunta a quella tradizionale o robotica, nel caso ci sia un’occlusione intestinale che non consenta alla sonda di penetrare più in profondità.
Videocapsula endoscopica
In questo caso il medico fa ingerire al paziente una pillola con un goccio d’acqua. Al suo interno c’è una telecamera ad alta definizione che permette di registrare tutto il percorso fatto fino alla sua espulsione attraverso le feci.
E’ indicata soprattutto per avere informazioni relative all’intestino tenue e non per il colon, quindi è usata per integrare informazioni mancanti ma non come alternativa alle altre tipologie.
Preparazione alla colonscopia: le linee guida
All’atto della prenotazione nella struttura sanitaria, il soggetto riceve una scheda con le istruzioni per prepararsi alla colonscopia. La prassi tradizionale prevede una lunga e scomoda preparazione all’esame.
Tuttavia nei centri altamente specializzati, il procedimento è stato ridotto e modificato. Secondo le Linee Guida classiche, una settimana prima dell’esame, dovresti sospendere determinati farmaci che possono complicare l’analisi come:
- Anticoagulanti..
- Antiaggreganti. .
- Alcuni integratori.
Ad esempio, il carbone vegetale può ridurre la quantità di aria nell’intestino, che invece deve essere aumentata per dilatarlo. I composti che contengono ferro vanno aboliti in quanto possono falsare il colore delle mucose, tingendole di nero. Nei tre giorni precedenti l’analisi, il paziente procede con la preparazione intestinale, che consiste in una pulizia totale dell’organo.
Per evitare la permanenza interna di materiale solido, è fortemente consigliata un’alimentazione a basso tenore di scorie. Il giorno prima della colonscopia, bisogna assumere forti purganti in alte dosi ma anche usare enteroclismi per evacuare l’intero contenuto intestinale.
Dieta per colonscopia: cosa mangiare e cosa evitare
La dieta con l’abolizione di scorie, prima della colonscopia, è opportuna per non intasare l’intestino e lasciare il suo interno sgombro. Le pareti dell’organo devono essere libere, lisce e senza incrostazioni e sostanze solide.
Per rimuovere dall’organo tutto il contenuto, come le rimanenze di escrementi, la metodica tradizionale impiega anche lassativi e clismi rettali. Il giorno prima dell’esame, devi bere 3 o 4 litri di acqua in cui devi aggiungere le polveri di purganti in bustina. Il giorno prima della colonscopia, devi alimentarti solo con liquidi chiari zuccherati.
Perché il medico possa esaminare correttamente il colon, questo deve essere vuoto e pulito. Per far ciò è necessario adottare una dieta di preparazione e usare in anticipo dei lassativi. Per rendere il percorso il più corretto e agevole possibile è utile fare riferimento alle Linee guida della Società Europea di Endoscopia Gastrointestinale (Esge) che prevedono:
- Una dieta priva di fibre alimentari circa una settimana prima dell’esame. Quindi, no a verdura, frutta, pane, pasta e riso integrali, crusca, sughi di verdura come il pesto e la passata di pomodoro, succhi di frutta.
- Assunzione di liquidi chiari, almeno nelle 24 ore precedenti all’intervento. Sì a acqua naturale, tè, camomilla, brodo vegetale.
- Assunzione, solo se necessario e raccomandato dal medico, di un lassativo sia la sera che la mattina della colonscopia o l’esecuzione di un clistere.
- Digiuno il giorno dell’endoscopia.
Se ti interessa l’argomento, leggi il nostro approfondimento sulla dieta per colonscopia.
Uso dei Lassativi
I lassativi vengono somministrati nel primo pomeriggio del giorno precedente all’analisi, se l’appuntamento è per il mattino seguente. Invece se la colonscopia è per il pomeriggio, il liquido purgante deve essere preso per metà alla sera prima. Al mattino stesso dell’evento, devi bere il resto del preparato, terminando però 4 ore prima dell’indagine.
Tutto il liquido lassativo, che deve essere fresco, va bevuto a piccoli sorsi, impiegando 5 o 6 ore. Nonostante gli accorgimenti, la poco gradevole bevuta può provocare nausea o vomito. Quindi, il tuo medico può prescriverti un farmaco antinausea. Ma se il vomito è inarrestabile o hai dolori addominali insopportabili, la somministrazione del liquido va sospesa.
Scopri di più sui lassativi naturali.
Clistere evacuativo
Nelle ore che precedono la colonscopia, devi sottoporti a clisteri di acqua tiepida, che lavano completamente l’intestino. Il consiglio è di rimanere nelle vicinanze del bagno, per poter soddisfare le frequenti e impellenti evacuazioni.
L’efficacia del provvedimento è segnalata dall’uscita dall’ano di solo liquido trasparente e limpido. Nelle strutture superspecializzate, dieta e sistemi purgativi sono diversi da quelli classici. Secondo i nuovi principi, l’alimentazione priva di vegetali con semi è prevista nei 3 giorni precedenti l’esame. I lassativi e i clismi con sostanze irritanti per l’intestino e dolorosi sono eliminati e sostituiti con un’altra formulazione.
Il giorno dell’indagine, 4 o 5 ore prima, viene praticato un clisma con 2 litri di acqua, e non 4. Il polietilenglicole, presente nel liquido, non viene assorbito dall’intestino, attira acqua nel lume dell’organo e lo lava senza irritare.
Sospensione farmaci
Partiamo dalla sospensione di farmaci anticoagulanti, o che inibiscono la coagulazione come l’insulina, indicati per pazienti a rischio di formare trombi o coaguli a causa di patologie o condizioni preesistenti. Tra questi citiamo la fibrillazione atriale o la rottura del femore o di un arto. Ma perché è necessario sospendere la terapia?
Il motivo è semplice. I trattamenti con questo tipo di farmaci che servono a mantenere fluido il sangue e a farlo scorrere regolarmente, potrebbero comportare maggiori sanguinamenti durante la colonscopia e/o l’asportazione di tessuto. Quindi, l’importante è che, prima di sospendere qualsiasi terapia, ci si rivolga al medico e non lo si faccia di propria iniziativa.
Preparazione psicologica
Un altro momento che non bisogna sottovalutare è la preparazione psicologica all’esame. Molte persone sono portate a rifiutare esami specialistici invasivi come la colonscopia per diversi motivi tra cui:
- paura di conoscere il risultato dell’esame.
- Fastidio nel dovere privarsi dell’alimentazione abituale.
- Sensazione di nausea dopo l’assunzione dei lassativi e dei liquidi consigliati.
- Paura di non risvegliarsi dall’anestesia o di avere effetti avversi alla sedazione.
- Paura di provare male durante l’esecuzione dell’endoscopia.
Vista l’importanza dell’esame diagnostico, però, è sempre meglio rivolgersi ad uno psicoterapeuta per farsi aiutare ad affrontare la colonscopia piuttosto che rinunciarci.
In ogni caso, prima dell’esame nulla viene lasciato al caso ed è importante per il paziente sapere che sarà seguito in tutte le sue fasi, attraverso la dotazione di moduli informativi per prepararsi correttamente e numeri di telefono per eventuali consulenze.
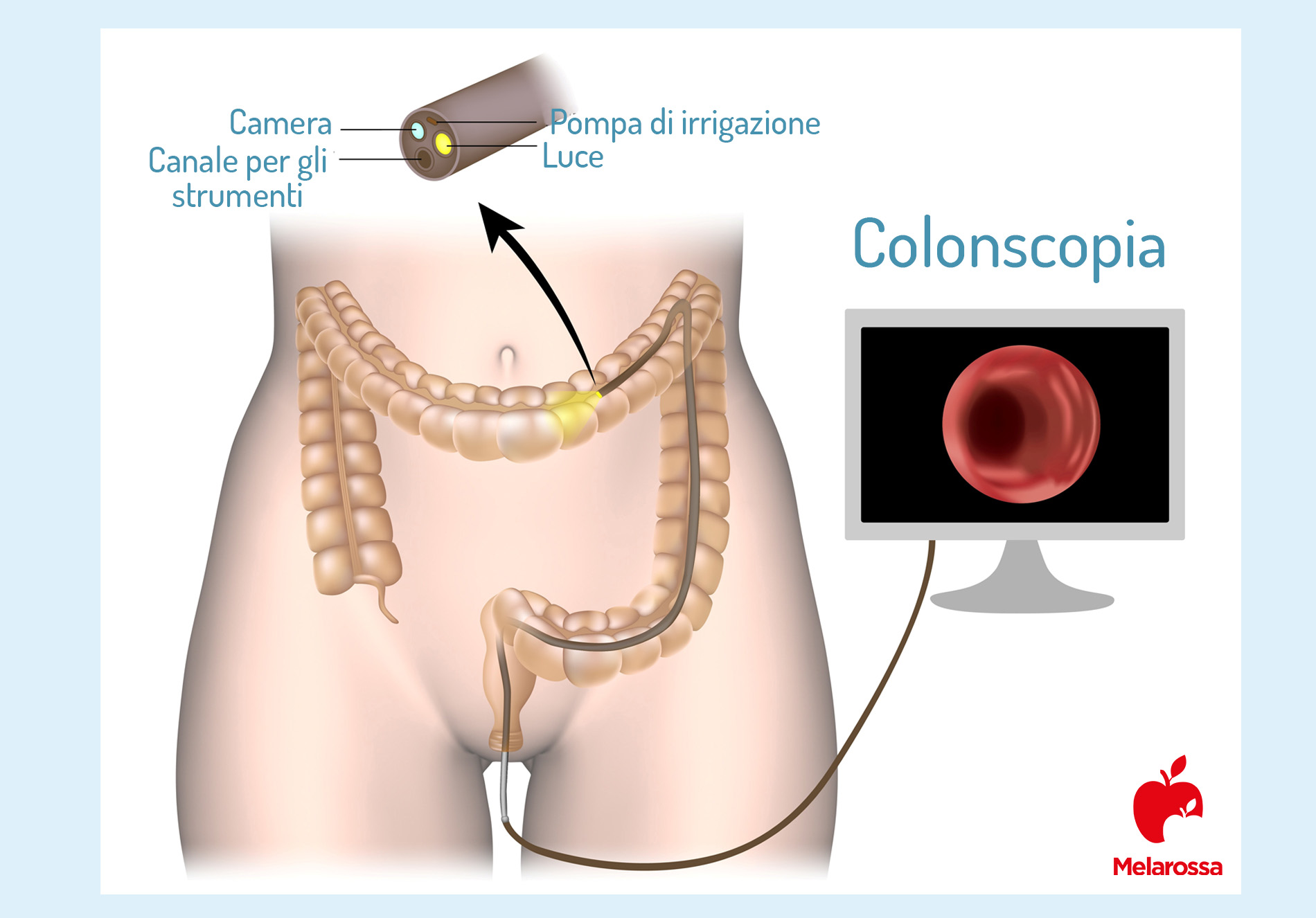
Procedura e durata dell’esame: come si fa la colonscopia?
L’esame viene condotto solitamente in ambulatorio, dove il paziente viene fatto accomodare su un lettino e sdraiare in posizione laterale. Il fianco prescelto è sempre il sinistro per permettere alla sonda di entrare facilmente dall’orifizio anale.
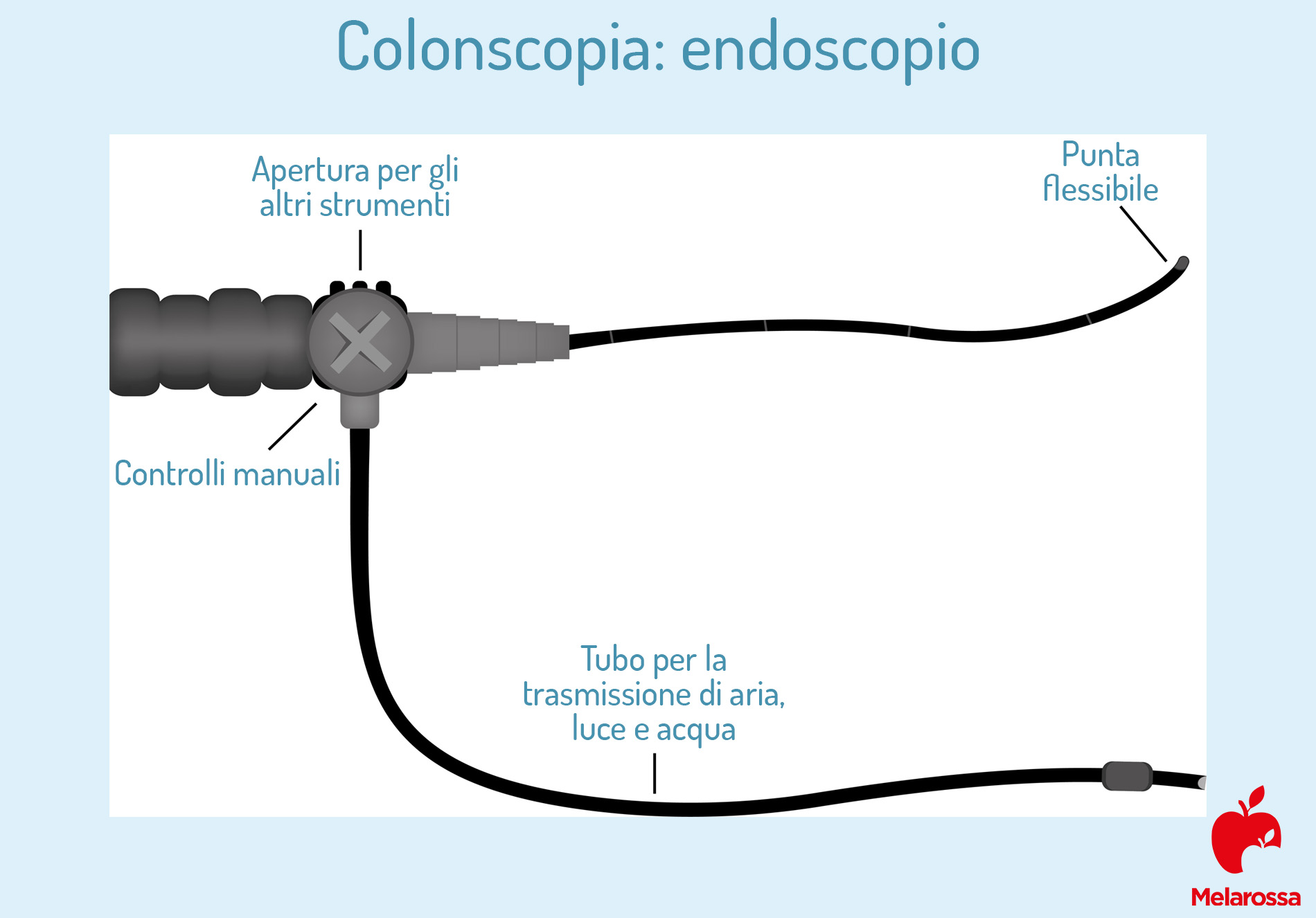
Per evitare traumi e dolori improvvisi, il medico usa un sedativo che serve anche a rilassare il paziente. Per espandere le pareti dell’intestino, invece, tramite il colonscopio sonda insuffla solitamente anidride carbonica, in questo modo avrà la visuale più chiara e dettagliata. Ma vediamo com’è fatta la sonda endoscopica a fibre ottiche.
Nello specifico, si tratta di un tubo lungo circa 1/2 pollice di diametro (circa 12 mm), detto colonoscopio, che viene inserito dal retto e fatto avanzare, grazie alla sua flessibilità, fino all’altra estremità dell’intestino crasso.
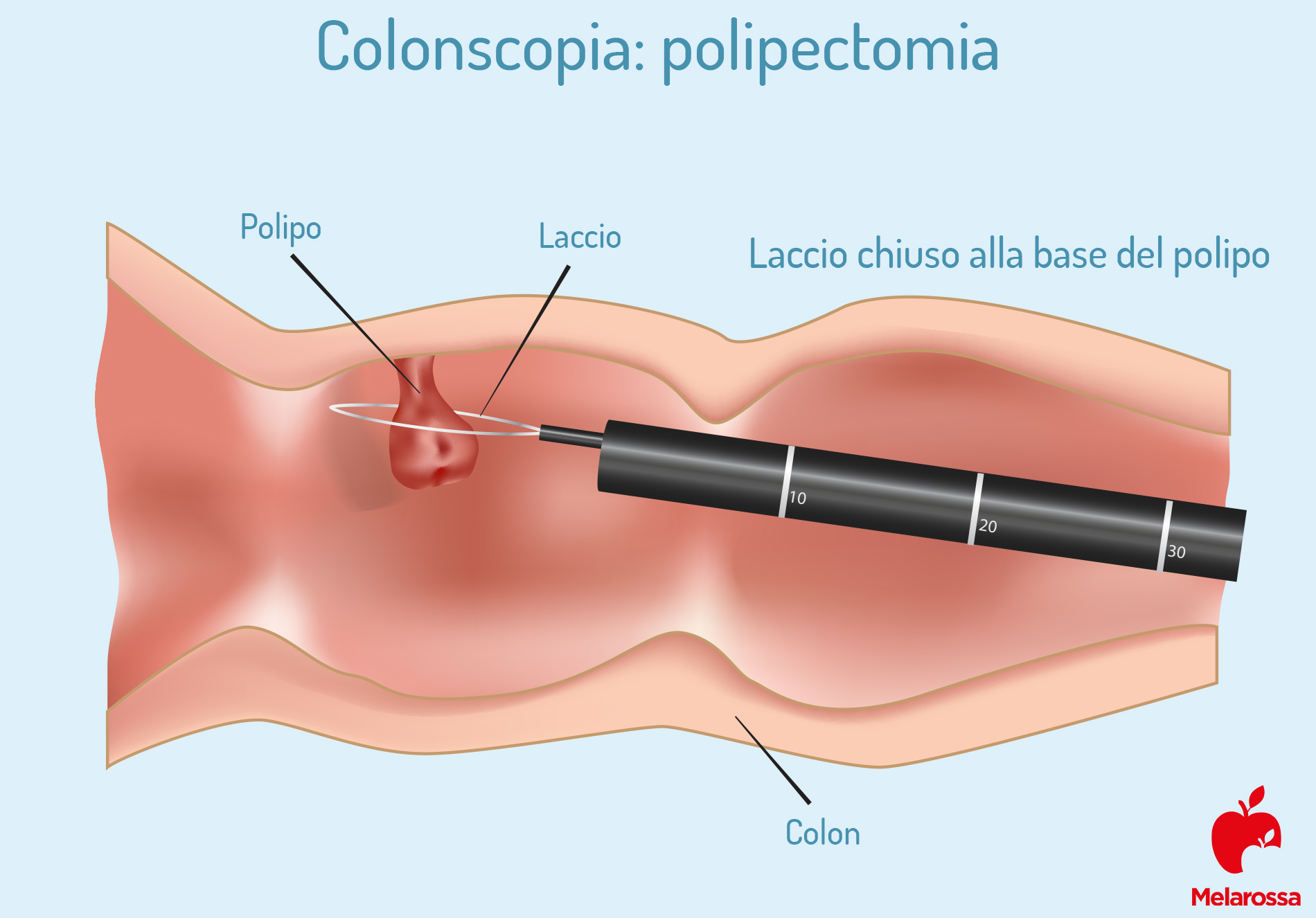
Sulla punta del tubo c’è una minuscola videocamera che consente al medico specialista di visualizzare l’interno dell’intero colon, quindi tutte le sue pareti. Di tanto in tanto il medico può chiedere al paziente di cambiare posizione per aiutarlo a spostare la sonda e vedere più chiaramente. Se necessario, attraverso l’endoscopia possono essere rimossi polipi o altri tipi di tessuto anomalo, ma anche campioni di tessuto per effettuare una biopsia.
Sulla base di queste scelte, la durata dell’esame può variare. Generalmente va da un minimo di 15 ad un massimo di 25 minuti, ma può arrivare anche fino ad un’ora.
La colonscopia fa male? Quanto è dolorosa? I sintomi comuni
Un eventuale fastidio provocato dalla sonda va considerato in precedenza, per avere il massimo dall’indagine. Durante l’esame, cerca di non essere teso o impaurito perché, in caso di sensazioni sgradevoli e amplificate dallo stress, potresti contrarre l’addome ed agitarti sul lettino.
In effetti, lo stato di inquietudine può intralciare le manovre dell’operatore e una corretta esplorazione. Durante il test, potresti avere crampi e avvertire un senso di gonfiore e il bisogno di evacuare. Soprattutto i movimenti interni della sonda possono generare dolore.
In alcuni centri, prevengono il dolore con l’anestesia. In effetti, con questo metodo, sei addormentato, ma respiri autonomamente e sei insensibile agli stimoli dolorosi. Invece, nella tecnica tradizionale si usano:
- antidolorifici.
- Antispastici.
- Ansiolitici.
- Tranquillanti, in particolare se ci sono aderenze o malformazioni intestinali.
La sedazione, anche blanda, rilassa e rende la colonscopia più agevole.
Un sintomo che invece è possibile avvertire sia durante che dopo la procedura e che spesso provoca fastidio e imbarazzo è la presenza di crampi dovuti all’emissione di gas da parte della sonda. Il dolore addominale può durare diverse ore, l’importante è tenerlo sotto controllo nelle 24 ore successive, così come eventuali effetti postumi dovuti dalla sedazione.
I sintomi più comuni sono:
- tensione addominale.
- Sudorazione.
- Ipotensione.
- Comparsa di febbre.
- Alvo chiuso a feci e flatulenza.
In questi casi va contattato immediatamente il medico. Di norma, non è prevista una terapia antibiotica prima o dopo l’esame. Tuttavia, la copertura antibiotica è obbligatoria in determinate situazioni, come nei cardiopatici congeniti perché la colonscopia manda in circolo i germi che possono essere pericolosi per alcuni pazienti.
Quanto costa la colonscopia ?
In Italia il costo della colonscopia varia da 30 a 500 euro. Il prezzo dipende da molti fattori. Primo fra tutti se si tratta di sanità pubblica o privata.
Una visita prenotata attraverso il servizio sanitario nazionale vedrà il pagamento del solo ticket che costa meno di 40 euro. In questo caso l’esame viene effettuato presso una struttura ospedaliera o convenzionata con il SSN. Mentre una visita privata dallo specialista avrà ovviamente un costo più elevato.
Un altro fattore che fa aumentare i costi nel privato è la tipologia di colonscopia, se tradizionale, robotica, virtuale, endoscopica, con o senza biopsia o intervento.
Più è accurata e moderna la procedura utilizzata, più il suo costo sarà elevato. Ogni clinica ha il suo listino prezzi, pertanto bisogna fare riferimento ai costi stabiliti dalla clinica prescelta.
Ultimo fattore che potrebbe determinare un aumento dei costi è senza dubbio la presenza o meno dello specialista di anestesia e rianimazione. Figura necessaria in caso di sedazione sia parziale che generale.
Colonscopia: cosa si vede e a cosa serve
Grazie all’osservazione della parete interna di quest’organo effettuata con l’ausilio di una sonda, il medico è in grado di diagnosticare le seguenti patologie.
Tumore del colon-retto
E’ una malattia dovuta alla proliferazione delle cellule della mucosa che riveste l’organo. Ricordiamo che si tratta del secondo tumore maligno più frequente nella popolazione dopo il tumore della mammella nella donna e il terzo dopo quello del polmone e della prostata nell’uomo.
Malattie infiammatorie
Malattie infiammatorie come il morbo di Crohn e la rettocolite ulcerosa, che sono dovute probabilmente ad uno squilibrio immunologico. Circa 200 mila persone in Italia ne soffrono.
Diverticolosi
Diverticoliti o diverticolosi sono malattie causate dalla formazione di piccole sacche nella parete del colon che provocano:
- dolore.
- Febbre.
- Stipsi o diarrea.
Polipi intestinali
I polipi intestinali sono neoformazioni solitamente di origine benigna che possono assumere forme diverse ma che non vanno assolutamente sottovalutate in quanto potrebbero trasformarsi, col tempo, in tumori maligni.
Ulcere
Ulcere, cioè lesioni della parete interna dell’organo interessato che colpiscono circa il 10% della popolazione e che devono la loro comparsa a cattive abitudini come fumo, consumo eccessivo di sale e cibi grassi e acidi.
Quando non fare la colonscopia: rischi e controindicazioni
I casi in cui la colonscopia è sconsigliata sono pochi, ma esistono. Alcuni di questi sono:
- chi ha subito di recente un intervento chirurgico all’addome o un infarto.
- Casi di pazienti in terapia anticoagulante se non hanno interrotto, prima della colonscopia, la terapia come indicato dal medico.
- Persone che non hanno sospeso l’assunzione di integratori e ferro qualche giorno prima dell’esame.
Altre condizioni di cui bisogna avvisare sempre il medico prima di sottoporsi a colonscopia sono le seguenti:
- gravidanza.
- Particolari condizioni polmonari o cardiache.
- Allergie a farmaci.
- Se si ha il diabete e si assumono certi farmaci che potrebbero influenzare la coagulazione come l’insulina.
Dal punto di vista dei rischi, una colonscopia raramente ne comporta e questi possono includere:
- Reazione avversa al farmaco utilizzato per la sedazione.
- Sanguinamento nella zona dove è stato effettuato il prelievo di tessuto per la biopsia o la rimozione di polipi. E da qui nasce l’importanza, come abbiamo visto, della sospensione degli anticoagulanti.
- Perforazione nella parete del colon o del retto a causa di una spinta eccessiva da parte dell’operatore.
- Complicanze cardiorespiratorie e circolatorie a causa di patologie non note e parametri vitali instabili.
- Infezioni, in caso di una errata sterilizzazione della sonda.
Per questo motivo, così come per tutti gli interventi chirurgici, al paziente viene fatto firmare un consenso informato che autorizza la procedura.
Colonscopia e post-esame: indicazioni, consigli utili e possibili disturbi

Alla fine dell’esame è possibile che ci si senta stanchi e deboli, soprattutto se si è subita un’anestesia. Per evitare il peggioramento delle condizioni e favorire una ripresa veloce è bene seguire qualche accorgimento.
- Non lasciare immediatamente la struttura ma attendere almeno un’ora per tenere sotto controllo eventuali malesseri.
- Farsi accompagnare da qualcuno che possa guidare al posto vostro e farvi compagnia per qualche ora. Questo perché uno degli effetti più comuni della sedazione è la sonnolenza, la riduzione della capacità di concentrarsi e dei riflessi.
- Riprendere progressivamente le attività quotidiane, in quanto in alcuni casi l’anestesia può avere effetti prolungati, fino a due giorni.
- Non assumere cibi e bevande immediatamente dopo l’esame, ma seguire sempre le indicazioni del personale sanitario. Di solito, dopo circa un’ora, è possibile bere qualche sorso d’acqua e dopo un paio d’ore, quando l’anestesia inizia ad essere smaltita con le prime urine, assumere qualcosa di solido come biscotti secchi o crackers.
- A fine giornata è possibile inserire altri cibi come legumi ben cotti, frutta, verdura, carni magre alla piastra, yogurt, acqua e sali minerali. Evitare cibi grassi. In alcuni casi, come per esempio dopo la rimozione di un polipo, nelle 24 ore successive, al paziente viene prescritta l’assunzione di una dieta liquida per favorire l’eliminazione di gas intestinali. Dopo qualche ora dall’intervento riprendere a camminare lentamente.
Nella maggior parte dei casi è possibile lamentare uno dei seguenti disturbi:
- diarrea.
- Stipsi.
- Crampi.
- Meteorismo.
- Flatulenza.
- Nausea.
Se si presenta uno di questi disturbi non preoccuparsi. E’ assolutamente normale e spariscono entro le 24 ore.
Fonti
- Tumore del colon-retto- AIRC.
- Webmed.
- Linee guida della Società Europea di Endoscopia Gastrointestinale (ESGE).