Conosciuta come molecola energizzante, l’adrenalina o epinefrina, è un ormone, un neurotrasmettitore, ma anche un farmaco. Sicuramente hai sentito l’espressione “scarica di adrenalina”, ma che cosa significa? Cosa accade al tuo organismo e perché si produce adrenalina?
Nello sport è considerata doping, mentre in ospedale può salvare la vita. Quali sono le funzioni che svolge nel corpo umano e perché è così importante?
O ancora, quali sono gli effetti collaterali di un sovradosaggio per chi la utilizza? Vediamo insieme chi la produce, come agisce, il suo ruolo come farmaco salva-vita e quali conseguenze ha l’adrenalina sul corpo umano.
Continua a leggere per saperne di più.
Adrenalina: che cos’è?
L’adrenalina è sia un ormone che un neurotrasmettitore (neurormone). Il suo nome deriva dal latino “ad rene”, che letteralmente significa “dal rene”. Infatti, è prodotta dalle cellule della midollare del surrene.
Appartiene alla classe delle catecolammine, assieme a noradrenalina (o norepinefrina) e dopamina. Deriva dall’amminoacido tirosina (Tyr).
Come ormone trasmette i messaggi al sistema endocrino (ghiandole e annessi), mentre in quanto neurotrasmettitore è coinvolta nella trasmissione dei segnali nervosi a organi e muscolatura.
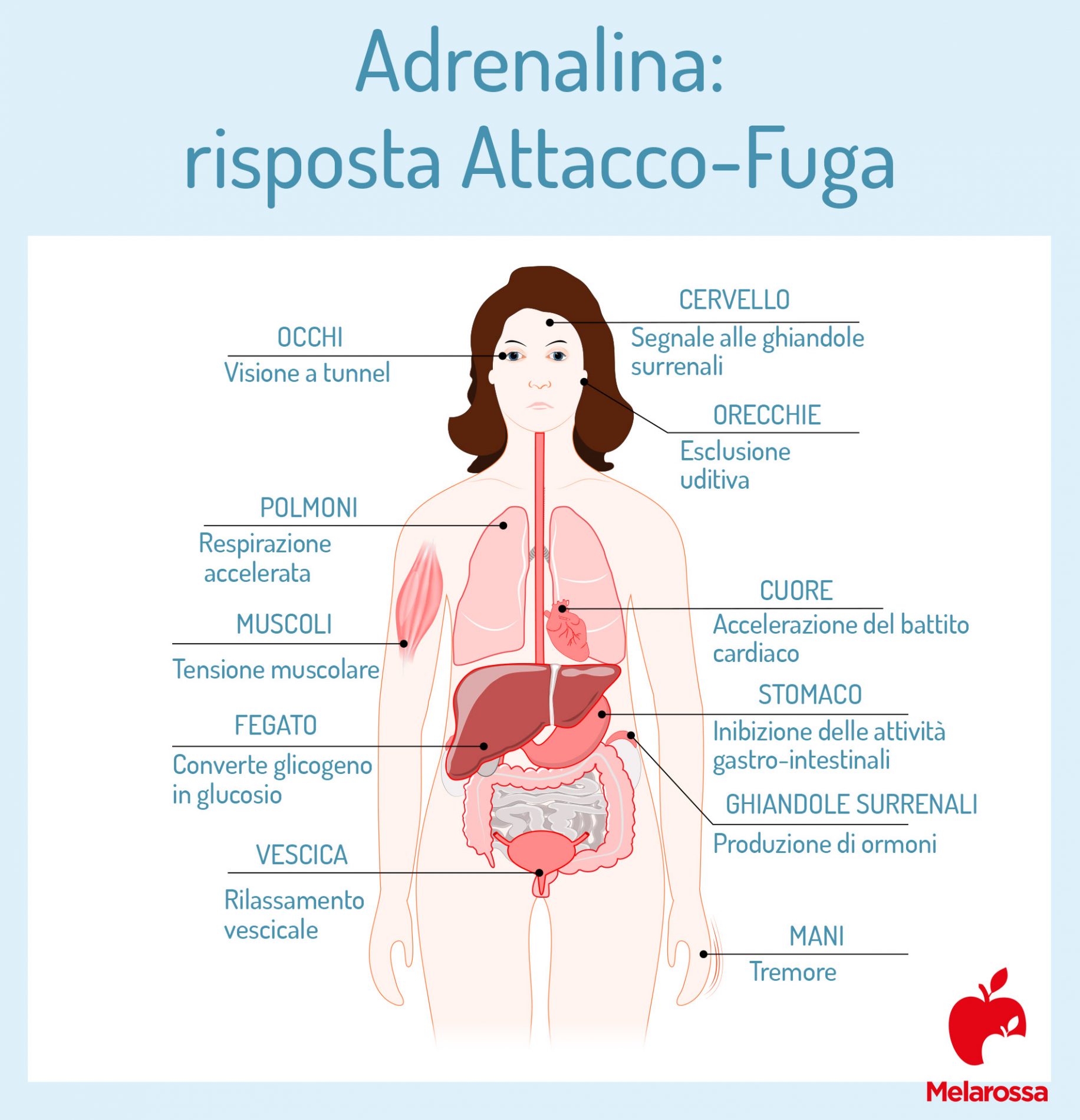
Viene rilasciata dal corpo in condizioni di stress psicofisico, o cali glicemici. Questo neurormone è stato mantenuto nell’evoluzione per rispondere alla reazione “attacco-fuga”.

Cosa succede al tuo organismo quando aumentano i livelli
- Aumenta la frequenza del respiro.
- Battito cardiaco e la pressione arteriosa aumentano.
- Aumentano insulino-resistenza e glicemia.
Il tutto si traduce in un “assetto” preparatorio finalizzato ad ottimizzare la prestazione muscolare per la risposta attacco-fuga.
In medicina l’adrenalina è anche nota come epinefrina (DCI, Denominazione Comune Internazionale). Inoltre, può essere somministrata per via intramuscolare o sottocutanea a pazienti in gravi condizioni cliniche.
Infatti, è utile come “salva-vita” per il trattamento di shock anafilattico, arresto cardiaco e per ritardare l’assorbimento di anestetici locali.
A livello chimico non ci sono differenze tra l’adrenalina prodotta dal corpo e quella somministrata come farmaco.
La peculiarità di quest’ultima modalità sta nella rapidità con cui l’adrenalina è resa disponibile. Infatti, l’iniezione endovenosa o intramuscolare permette maggior velocità e praticità operativa in situazioni di urgenza clinica.
A cosa serve l’adrenalina: tutte le funzioni
E’ un ormone sistemico, fondamentale per regolare numerosi processi biologici. A seconda del tipo di cellule su cui agisce, l’adrenalina ha azioni differenti. Viene rilasciata nel flusso ematico, al bisogno, funge da mediatore chimico e trasmette l’impulso nervoso a vari organi.
Coordina la risposta Attacco-Fuga
Il rilascio di adrenalina ha l’obiettivo di predisporre il corpo alla risposta di tipo “attacco-fuga”. Ovvero, un meccanismo di difesa finalizzato alla sopravvivenza.
Quindi, di fronte ad una situazione di pericolo l’individuo decide di restare e affrontarlo, “fight”, o di lasciare il campo, “flight”. Cosa significa in pratica?
Una risposta “attacco-fuga” non è altro che una decisione rapida e improvvisa, che si realizza in condizioni di stress, o di fronte ad un pericolo. Affinché il corpo sia pronto alla fuga, o all’attacco, occorre che si prepari.
L’adrenalina ha proprio il ruolo di aiutare l’organismo a porsi nelle condizioni di poter reagire.
Aumento di adrenalina nel sangue
L’aumento di adrenalina nel sangue si traduce in:
- Aumento della frequenza cardiaca.
- Aumento della pressione arteriosa.
- Dilatazione della pupilla.
- Aumento della frequenza di respiro.
- Distribuzione del sangue ai muscoli.
- Aumento della disponibilità di zuccheri nel sangue (glicemia).
- Azione sulla muscolatura.
Sulle cellule muscolari sono presenti particolari recettori (recettori adrenergici). Quindi, l’adrenalina vi si lega e invia alle cellule muscolari il segnale per la contrazione.
Conseguenze fisiche
Le conseguenze sono:
- Contrazione della muscolatura liscia delle pareti dei vasi – aumento della pressione arteriosa.
- Contrazione del miocardio – aumento della frequenza cardiaca e della gittata.
- Rilassamento della muscolatura gastrointestinale e uterina.
- Effetti metabolici.
Per preparare l’organismo alla fuga è necessario predisporre le riserve energetiche in modo che siano pronte all’uso. L’adrenalina agisce in questo senso:
- Aumenta la glicogenolisi e la gluconeogenesi nel fegato e nei muscoli.
- Stimola la lipolisi (aumentano acidi grassi nel sangue).
- Aumenta glicemia (aumentano gli zuccheri nel sangue).
Oltre all’energia, i muscoli hanno bisogno di ossigeno per prepararsi alla fuga, o all’attacco. L’adrenalina agisce a livello dei bronchioli:
- Dilata la muscolatura liscia.
- Aumenta il consumo di ossigeno.
Inibisce le funzioni non essenziali
Per ottimizzare le probabilità di sopravvivenza dell’individuo, occorre ridurre al minimo le funzioni poco essenziali all’attacco-fuga. Quindi inibisce:
- I processi digestivi.
- Le funzioni sessuali.
Come il nostro corpo produce l’adrenalina
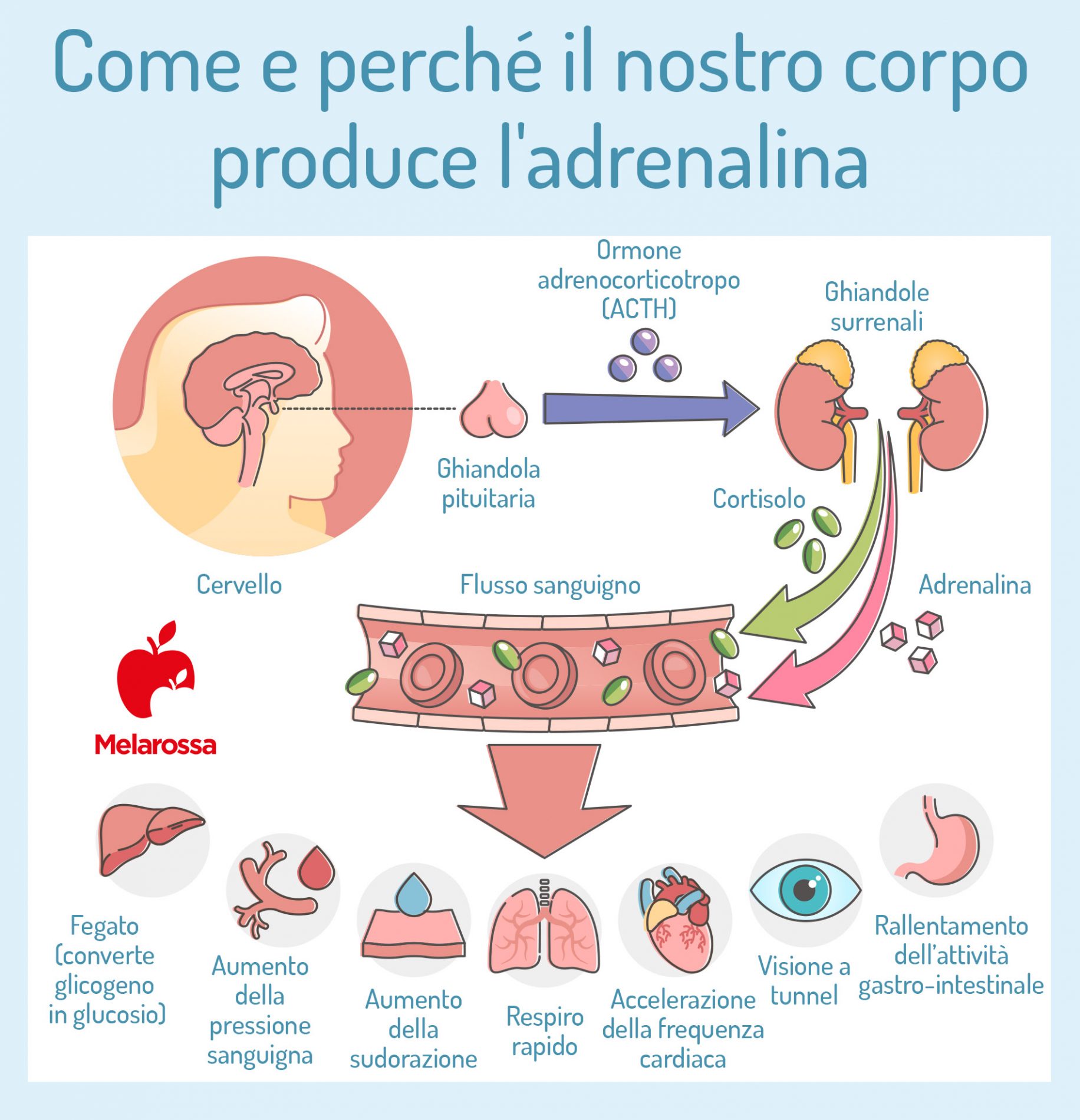
Quando provi una forte emozione, uno spavento, o in condizioni di stress, il tuo corpo rilascia in circolo l’adrenalina. Questo avviene in pochissimi secondi. Come?
Viene prodotta dalle cellule enterocromaffini, nella midollare del surrene, a partire da un amminoacido: la tirosina.
Questa subisce una serie di modifiche chimiche, diventando dopamina, poi noradrenalina e, infine, adrenalina. Quest’ultima viene immagazzinata, per poter essere rilasciata in maniera repentina al momento del bisogno.
È il sistema nervoso che invia alle ghiandole surrenali il segnale di rilasciare quest’ormone. Appena l’evento stressante ha termine, gli stimoli nervosi cessano e la concentrazione di adrenalina diminuisce. L’evento ha la durata di qualche minuto.
Una volta esplicata la sua funzione, l’adrenalina viene eliminata con le urine, sotto forma di metanefrina e acido vanililmandelico.
Recettori adrenergici
Come tutte le altre catecolamine, per poter esercitare la sua azione, deve poter riconoscere (e legare) specifici recettori. Quelli per l’adrenalina sono detti recettori adrenergici, ma sono sensibili anche alle altre catecolammine (noradrenalina e dopamina).
Sulle cellule del corpo umano possono essere presenti 5 tipi diversi di recettori adrenergici: α1, α2, β1, β2, β3.
In base alla tipologia di recettore, α (alfa) o β (beta) e al rispettivo sottotipo, dipenderà la risposta del tessuto.
- Recettori α1, prevalentemente a livello dei vasi sanguigni. Il legame con l’adrenalina provoca vasocostrizione e contrazione della muscolatura liscia.
- Tipo α2, sulle cellule della muscolatura gastrointestinale. Legandovisi, l’adrenalina determina il rilassamento di tali fasci muscolari, con inibizione delle funzionalità digestive (non indispensabili all’attacco-fuga).
- Recettori β1, nel cuore e nei reni. L’attivazione di tali recettori porta ad un aumento della pressione, anche se con meccanismi differenti. Sulle cellule del miocardio provoca un aumento della contrazione e della frequenza cardiaca, che porta ad un innalzamento della pressione arteriosa. Invece, nei reni viene stimolata la secrezione di renina, che causa ritenzione idrica e conseguente aumento della pressione.
- β2, a livello della muscolatura liscia di polmoni e arteria epatica. Il legame ligando-recettore ha come conseguenza la dilatazione dei bronchi, per migliorare l’ossigenazione e l’eliminazione di anidride carbonica. A livello epatico, invece, viene stimolata la gluconeogenesi (produzione di glucosio) e si ha una più rapida metabolizzazione dell’acido lattico.
- Recettori β3, nel tessuto adiposo. Il legame dell’adrenalina ai recettori β3 permette di rendere disponibili le riserve di grassi: i trigliceridi vengono rilasciati nel circolo sanguigno per poterne ricavare energia.

Noradrenalina
È sia un ormone, sintetizzato dal surrene, sia un neurotrasmettitore, rilasciato da specifiche terminazioni nervose. Nello specifico, come nel caso dell’adrenalina, è rilasciato in risposta a uno stress, insieme all’adrenalina, per preparare la risposta di fuga o di attacco, secondo il principio del “fight or flight” (attacco o fuga). Infatti, accelera il battito cardiaco, aumenta la pressione arteriosa per aumentare il flusso sanguigno verso l’apparato muscolare e aumenta il rilascio di glucosio dalle riserve energetiche. Inoltre, accelera la respirazione e incrementa rapidamente il metabolismo e la capacità di sostenere uno sforzo fisico di grande impatto.
All’interno del sistema nervoso, invece, stimola l’area del cervello coinvolta nelle risposte allo stress e alla paura, comportando anche a una maggiore ossigenazione del cervello. Inoltre, stimola la contrazione degli sfinteri, la dilatazione della pupilla e la sudorazione.
L’adrenalina come farmaco: quando si usa
Oltre che un ormone e un neurotrasmettitore, l’adrenalina è anche un farmaco. Viene somministrata come farmaco salva-vita in situazioni cliniche gravi come:
- Shock anafilattico.
- Arresto cardiaco.
- Broncospasmo.
- Overdose.
Trova impiego anche nel trattamento di ulcere gastriche o duodenali, è usata per rilassare la muscolatura uterina durante il parto e per ridurre la pressione oftalmica.
A seconda dello scopo, può essere somministrata per:
- Via endovenosa, è la via di somministrazione più rapida, da preferire quando è richiesto un effetto immediato del farmaco.
- Sottocutanea, ha un assorbimento più lento, è meno indicata per le situazioni di emergenza clinica.
- Via intramuscolare (solitamente nell’interno coscia), di rapido assorbimento, ove non è possibile ottenere un accesso venoso in emergenza (es: automedicazione con “penne auto-iniettanti”).
- Tramite soluzione nasale, o aerosol, ha rapida azione: è usata questa via per risolvere asma, laringite, o per dilatare i bronchi.
- Direttamente nel cuore, utile solo in caso di arresto cardiaco, come “ultima spiaggia”, ove non sia possibile preferire l’accesso venoso.
Shock anafilattico
Lo shock anafilattico è una delle reazioni allergiche più gravi.
Può verificarsi a seguito del contatto, inalazione o ingestione di allergeni contenuti nell’ambiente o negli alimenti. Tra le cause più comuni di shock anafilattico vi sono:
- Punture di insetti.
- Ingestione di allergeni forti come quelli di fragole, frutta secca, crostacei.
- Reazione avversa ad eccipienti contenuti nei farmaci.
I soggetti a rischio di shock anafilattico, previa diagnosi del medico eseguita con opportuni test diagnostici (prick test, patch test, ISAC test), devono portare con sé, ovunque vadano, una dose di adrenalina come salva-vita (sperando di non doverla mai utilizzare).
Il farmaco viene prescritto in via precauzionale e deve essere utilizzato solo ed esclusivamente per una grave reazione allergica: l’anafilassi.
L’adrenalina riduce rapidamente il gonfiore della gola, liberando le vie respiratorie, e aumenta la pressione e il battito cardiaco, impedendo il collasso del sistema cardiocircolatorio.
È un salva-vita perché allunga il tempo di sopravvivenza del paziente in attesa dei soccorsi medici, non è risolutivo della risposta anafilattica.
Per praticità di utilizzo, si trova in particolari siringhe monodose dette “penne auto-iniettanti”, che ne facilitano la somministrazione. Il paziente deve essere ben istruito sul funzionamento di tali “penne”. Infatti, un uso sbagliato potrebbe essere fatale.
Arresto cardiaco
L’arresto cardiaco è una condizione in cui il cuore smette improvvisamente di battere. Le cause possono essere molteplici:
- Aritmie.
- Cardiopatie.
- Stress fisico.
- Disturbi congeniti.
L’arresto cardiaco richiede un trattamento di emergenza con il defibrillatore. Talvolta, l’adrenalina può essere l’ultima spiaggia per rianimare il paziente.
Il rischio? Danno neurale permanente per vaso costrizione dei capillari cerebrali causati dalla “scarica” di adrenalina.
Broncospasmo
Il broncospasmo è il restringimento temporaneo delle cavità dei bronchi. Questo si verifica quando la muscolatura dei bronchi si contrae in eccesso. Come conseguenza si avrà una minor portata di aria ai polmoni.
Lo spasmo ai bronchi può avvenire per varie cause:
- Asma allergico, o da inalazione di irritanti (fumo, smog, pelo di animali).
- Infiammazione alle vie respiratorie.
- Reflusso gastroesofageo.
- Attività fisica intensa.
Normalmente si utilizzano farmaci cortisonici per risolvere la problematica. Tuttavia, in gravi casi di broncospasmo ostruttivo è possibile ricorrere all’uso di adrenalina – tramite inalazione o aerosol – per liberare le vie aeree.
Overdose
Sicuramente ricorderai la scena di Pulp Fiction in cui il protagonista inietta adrenalina nel petto di Uma Thurman per salvarla da un’overdose di eroina. La scena riporta non pochi errori medici, tuttavia ha un fondo di verità.
L’iniezione intra-cardiaca può essere usata per situazioni di emergenza, qualora il massaggio cardiaco non dia buon esito: è molto efficace perché permette al farmaco di agire direttamente a livello del cuore (salta la fase di assorbimento).
È importantissimo valutare il dosaggio giusto di farmaco: un eccesso di adrenalina può provocare gravi danni al sistema nervoso e risultare fatale.
Note: per chi svolge attività sportiva a livello agonistico l’utilizzo di adrenalina senza necessità terapeutica, anche a piccole dosi, è considerato doping.

Scarica di adrenalina: come si manifesta ?
Con l’espressione “scarica di adrenalina”, o “botta di adrenalina” si intende la sensazione che si prova in caso di pericolo imminente, emozioni forti, o stress.
In ambito medico-clinico questo si traduce in una serie di condizioni:
- Il battito cardiaco inizia ad accelerare, si alzano la pressione e i livelli di sudorazione.
- Aumenta la frequenza respiratoria, per garantire una maggior ossigenazione ai tessuti.
- Il sangue viene irrorato ai muscoli pronti per l’attacco-fuga (vasodilatazione).
- Le riserve energetiche vengono indirizzate nel circolo sanguigno (aumenta la glicemia, ovvero il livello degli zuccheri nel sangue).
- Le pupille si dilatano (midriasi).
- Aumenta la capacità cerebrale: attenzione, lucidità, velocità di reazione.
Tutte queste condizioni sono funzionali per la risposta di tipo attacco-fuga. In cosa consiste? Dal punto di vista evolutivo, queste funzioni erano utili all’uomo per la caccia, la fuga da predatori, o per proteggere la prole.
Ad oggi restano altrettanto valide, anche se cambia la connotazione.
Quando succede?
Potresti avere una “scarica di adrenalina” in queste circostanze:
- Durante una gara, un compito in classe, una presentazione importante, o un appuntamento galante.
- Con uno spavento, in stato d’ansia o quando provi dolore fisico.
- Praticando sport “adrenalinici” (paracadutismo, bungee jumping, downhill, slackline, arrampicata, parkour), ecc.
- Nel primo volo in aereo, o viaggio in nave.
- Quando guardi un film che ti coinvolge a pieno, leggi un libro avvincente o giochi a un videogioco immersivo.
- Se stai facendo tardi al lavoro, o nel traffico mattutino.
- In condizioni di pericolo (incidente d’auto, furto, atti vandalici).
- In una discussione accesa con parenti, amici o compagni.

Effetti collaterali dell’adrenalina
L’adrenalina stimola i recettori presenti nel sistema simpatico. In quanto tale va a sollecitare anche la complessa rete nervosa che circonda l’intestino e ne regola la peristalsi (movimenti della muscolatura liscia intestinale). La conseguenza?
Potresti avere alterazioni dell’alvo. Infatti, stipsi, diarrea e gonfiore addominale sono tra gli effetti collaterali più comuni a seguito di un “scarica di adrenalina”.
Altri effetti avversi conseguenti possono essere:
- Aritmie cardiache.
- Difficoltà respiratorie.
- Debolezza muscolare e tremori.
- Nausea, mal di testa.
- Ansia, nervosismo.
- Eccessiva sudorazione.

Controindicazioni dell’adrenalina come farmaco
Non è un farmaco da prendere alla leggera. Sebbene sia prodotta naturalmente dal corpo umano, un dosaggio eccessivo o una somministrazione sbagliata possono avere conseguenze molto gravi.
È controindicata in caso di:
- Ipersensibilità ad uno o più eccipienti del farmaco.
- Terapia farmacologica (antidepressivi, antistaminici, betabloccanti, diuretici).
- Problemi al sistema cardiovascolare (aritmie, ipertrofia cardiaca).
- Diabete, ipertensione, ipertiroidismo e gravidanza.
Ricorda: non è permesso il “fai da te”. Solo il medico può dire se hai effettivamente bisogno dell’adrenalina.
Fonti
- Engberg, G., Elam, M. e Svensson, T. H. (1981). Effect of adrenaline synthesis inhibition on brain noradrenaline neurons in locus coeruleus. Brain Research, 223(1), 49-58.
- White, A. C. (1927). The effect of adrenaline on the intestinal volume. Journal of Pharmacology and Experimental Therapeutics, 32(2), 135-146.
- El Nabi, W. M. e Eman, M. S. (2012). The possible physiological role of vascular endothelial growth factor receptor-1 (VEGFR-1) in adrenaline-induced myocardial infarction in rats with and without exercise. J Am Sci, 8.
- Gorain, B., Dutta, S., Nandy, U., Sengupta, P. e Choudhury, H. (2020). Pharmacology of Adrenaline, Noradrenaline, and Theirs Receptors. In Frontiers in Pharmacology of Neurotransmitters (pp. 107-142). Springer, Singapore.
- Fellows, I. W., MacDonald, I. A., Bennett, T. e O’Donoghue, D. P. (1988). Effect of intravenous infusion of adrenaline on the cardiovascular responses to distal body subatmospheric pressure in man. Clinical Science, 75(4), 389-394.
- Goldstein, D. S. (2006). Adrenaline and the inner world: an introduction to scientific integrative medicine. JHU Press.