L’infarto miocardico acuto, noto anche come attacco di cuore, è una condizione pericolosa per la vita che si verifica quando il flusso sanguigno al muscolo cardiaco viene interrotto bruscamente, causando danni ai tessuti. Ciò può risultare da un blocco in una o più arterie coronarie, ad esempio dovuto a una placca (deposito di grassi, colesterolo e prodotti di scarto cellulari) o a un improvviso coagulo di sangue.
L’infarto fa parte delle sindromi coronariche acute. I soggetti più a rischio sono gli uomini sopra i 55 anni, i fumatori, i pazienti con diabete o obesità. La diagnosi viene stabilita con un elettrocardiogramma e la misurazione dei livelli ematici degli enzimi cardiaci.
La terapia è farmacologica e spesso interventistica tramite angioplastica. I sintomi dell’infarto del miocardio classici comprendono dolore al petto che si irradia al braccio sinistro, alla radice del collo, alla mandibola e dietro la schiena, ma a volte anche un dolore addominale sotto le coste o un vomito copioso possono celare un infarto in atto. Si tratta infatti di sintomi premonitori che possono precedere l’infarto.
Il fattore tempo gioca un ruolo fondamentale in questa patologia e ogni minimo sintomo va interpretato, scopriamo come.
Infarto: cos’è, caratteristiche e tipologie
L’infarto miocardico si verifica quando il cuore è privato di tutto l’ossigeno che necessita, di solito a causa del blocco di una delle sue arterie.
Quando una cellula (un miocita in questo caso) non riceve abbastanza ossigeno, muore, causando la distruzione del muscolo cardiaco. La perdita di tessuto comporta una ridotta capacità contrattile.
Il nome della patologia deriva dai termini “miocardio” (tessuto muscolare del cuore) e “infarto”, che significa “distruzione di un organo” o “parte di un organo” a causa di un’ostruzione nell’afflusso di sangue verso la regione rispettiva.
Questo meccanismo causa un dolore toracico spesso definito come “pugnale nel petto” e il paziente si presenta pallido, agitato e respira con difficoltà.
Tipi di infarto
Anatomicamente sappiamo che il cuore potrebbe essere diviso in tre strati (dall’interno verso l’esterno): endocardio, miocardio, pericardio.
Dal punto di vista meramente strutturale dunque, a seconda della profondità del danno ischemico, potremmo classificare l’infarto in:
- Transmurale (che coinvolge la parete miocardica a tutto spessore).
- Non transmurale (ad es. subendocardico).
L’infarto fa parte della grande famiglia delle sindromi coronariche acute. La sindrome coronarica acuta (SCA) si verifica quando le arterie che trasportano sangue, ossigeno e sostanze nutritive vengono bloccate.
Gli attacchi di cuore sono una forma di SCA, anche noti come infarto del miocardio. I tre tipi che ne fanno parte sono:
- Infarto miocardico con sopraslivellamento del segmento ST (STEMI).
- Infarto miocardico senza sopraslivellamento del segmento ST (NSTEMI).
- Spasmo coronarico o angina instabile.
“Segmento ST” si riferisce al pattern che appare su un elettrocardiogramma, che è una visualizzazione del battito cardiaco. Solo uno STEMI mostrerà segmenti elevati. Sia gli attacchi di cuore STEMI che NSTEMI possono causare danni sufficienti per essere considerati attacchi di cuore gravi.
Anche se comunemente riferito al muscolo cardiaco, l’infarto inteso come morte cellulare per carenza di ossigeno può interessare altri organi come:
- Milza (infarto splenico).
- Reni.
- Polmoni.
- Intestino (infarto intestinale) ecc.
Infarto fulminante
Si tratta di un infarto miocardico acuto che si verifica quando la circolazione del sangue verso una parte piuttosto estesa del muscolo cardiaco è interrotta, generalmente a causa di un’occlusione improvvisa di un’arteria coronaria. Questo può causare un’elevata probabilità di morte improvvisa.
Si può manifestare con diversi sintomi, tra cui il dolore toracico tipico, ma può anche verificarsi in modo asintomatico, noto come “infarto silenzioso”.

Sintomi dell’infarto
L’infarto miocardico acuto è una condizione pericolosa per la vita che si verifica quando il flusso sanguigno al muscolo cardiaco viene interrotto bruscamente, causando danni ai tessuti.
Questo è solitamente il risultato di un blocco in una o più arterie coronarie dovuto a un accumulo di placca, una sostanza composta principalmente da grassi, colesterolo e prodotti di scarto cellulari o a causa di un improvviso coagulo di sangue.
Le prime ore dopo l’esordio dell’infarto miocardico rappresentano un periodo critico per il rischio di morte per aritmie e per una progressiva espansione dell’area di necrosi.
Sebbene i sintomi classici di un infarto siano dolore toracico e mancanza di respiro, possono essere abbastanza vari. I più comuni includono:
- Dolore toracico a esordio improvviso.
- Senso di oppressione che può irradiarsi alla mascella, alle braccia o alla schiena.
- Improvvisa mancanza di respiro (dispnea).
- Improvvisa sensazione di debolezza o vertigini.
- Sudori freddi, pallore.
- Pressione o senso di oppressione al petto.
- Dolore al petto, alla schiena, alla mascella e ad altre aree della parte superiore del corpo che dura più di pochi minuti o che scompare e ritorna.
- Dolore addominale sotto le coste.
- Fiato corto.
- Sudorazione.
- Nausea e/o vomito improvviso copioso.
- Ansia.
- Senso di svenimento.
- Frequenza cardiaca veloce.
- Senso di morte imminente.
Dolore toracico e senso di oppressione
Il dolore tipico dell’infarto è spesso descritto dai soggetti come “una pugnalata nel petto”, difficoltà nel prendere aria e agitazione.
In caso di evento acuto il miocardio soffre la mancanza di ossigeno e le cellule iniziano a morire. Un infarto può però a volte durare anche giorni, magari iniziando con un piccolo fastidio alla spalla sinistra che col passare del tempo va a irradiarsi verso la base del collo, la mandibola o dietro le scapole.
Mai sottovalutare nessuno di questi sintomi, un elettrocardiogramma (ECG) della durata di qualche minuto può permettere ai sanitari di diagnosticare un infarto al debutto, salvando la vita della persona.
Dolore al braccio
Il cuore è localizzato al centro del torace, nel mediastino in particolare, e il suo apice punta verso sinistra. Per questo motivo il dolore dell’infarto si irradia facilmente al braccio sinistro oppure può arrivare fino alla base del collo (mandibola) e addirittura dietro le scapole.
Simile disturbo viene facilmente confuso dal soggetto come dolore osteo-articolare o muscolare, ritardando la diagnosi e rendendo le eventuali terapie meno efficaci.
Solo un elettrocardiogramma e una radiografia possono escludere un evento acuto, senza contare che un dolore improvviso interscapolare potrebbe celare un altro problema all’aorta (es. dissezione).
Mancanza di respiro e fiato corto
La dispnea della persona che sta subendo un infarto è spesso definita come “fame d’aria” improvvisa, accompagnata da un senso di oppressione toracica, come se ci fosse un peso.
Ancora più specifica, nella dispnea, ritroviamo l’embolia polmonare acuta, in cui solo un medico potrà fare una differenziazione tra le due patologie, entrambe importanti.
Fiato corto e affaticamento al minimo sforzo che persistono per mesi potrebbero, inoltre, essere il sintomo di un’insufficienza cardiaca cronica scarsamente controllata.
Nausea e vomito
Sebbene scarsamente specifici, nei soggetti diabetici o in età anziana, un attacco di vomito improvviso (meglio se resistente agli antiemetici) può accompagnarsi oppure essere l’unico sintomo di un infarto miocardico acuto. Solo un attento esame obiettivo da parte del medico può fare chiarezza nella diagnosi differenziale e, se necessario, indicare il bisogno di mandare il paziente in pronto soccorso o meno per l’esecuzione di ulteriori indagini.
E’ importante sottolineare che ognuno di questi sintomi, in special modo il dolore toracico improvviso con irradiazione al braccio sinistro, al collo o dietro la schiena, deve essere preso in considerazione per recarsi in pronto soccorso per l’esecuzione rapida di un elettrocardiogramma. In queste circostanze il tempo diventa un alleato prezioso per salvare la vita a sé stessi o a chiunque sia in difficoltà.
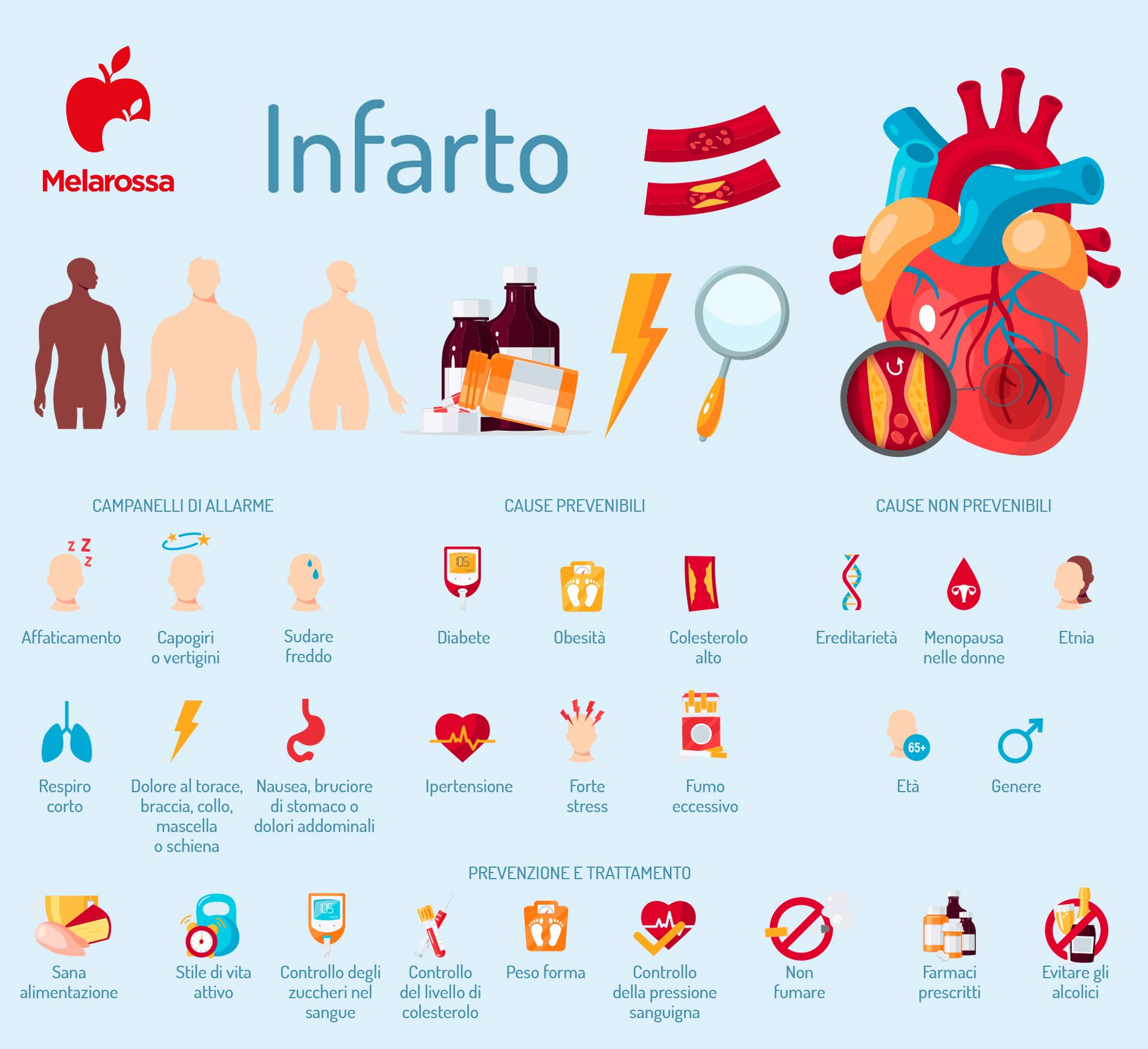
Infarto: sintomi premonitori
I sintomi premonitori di un infarto, cioè che anticipano un infarto del miocardio, sono diversi e possono presentarsi insieme o in parte e con un’intensità variabile. Ci sono anche casi in cui l’attacco di cuore può presentarsi del tutto asintomatico e indolore.
Possono variare da persona a persona, ma alcuni segnali comuni includono:
- Dolore o pressione al petto che può durare alcuni minuti o scomparire e poi tornare.
- Dolore irradiato verso altre parti del corpo, come le braccia (soprattutto il braccio sinistro), la schiena, il collo, la mandibola o lo stomaco. È comune che il dolore si estenda oltre il petto.
- Sensazione di mancanza di respiro.
- Sudorazione fredda.
- Nausea e vomito.
- Sensazione di ansia o paura intensa.
- Svenimento.
- Sensazione di stanchezza e debolezza improvvisa.
Sono tutti campanelli di allarme che possono variare anche in base al sesso. Solitamente, i sintomi di infarto in un uomo sono quelli sopra descritti. Nelle donne, invece, possono esserci alcune differenze: associati ai sintomi più comuni possono manifestarsi anche bruciore di stomaco e dolore addominale, una sensazione di stordimento, vertigini e giramenti di testa.
In questi casi è bene recarsi subito in Pronto Soccorso. Un tempestivo trattamento medico può fare la differenza nella possibilità di sopravvivenza e nella prevenzione di danni permanenti al cuore.
Cosa fare in caso di infarto
L’infarto provoca la morte di una porzione, più o meno grande, del muscolo cardiaco. Quando ciò avviene, quella regione non è più in grado di contrarsi. Questo meccanismo può avvenire in modo brusco oppure svilupparsi lentamente per settimane.
Ogni dolore al petto va portato all’attenzione del proprio medico, sempre, per prevenire conseguenze evitabili. Nell’evento acuto, il paziente appare pallido, agitato e avverte un intenso dolore al torace, tanto da avere difficoltà a respirare e “fame d’aria”. In questo caso è fondamentale chiamare immediatamente i soccorsi e non abbandonare mai il soggetto fino all’arrivo dell’ambulanza.
Un infarto può provocare l’azzeramento dei battiti cardiaci e il soggetto cade a terra incosciente. Per chi, una volta accertatosi dell’assenza di respirazione e battito, sa eseguire delle compressioni toraciche, è necessario iniziare immediatamente le manovre di primo soccorso in attesa dell’ambulanza.
Una volta arrivati i soccorsi, il medico effettuerà come prima cosa un elettrocardiogramma istantaneo in modo da stabilire se il ritmo sia convertibile tramite scarica elettrica oppure se continuare con un massaggio esterno concomitante all’assunzione di adrenalina.
Defibrillatore
Il defibrillatore è un dispositivo che genera scariche elettriche e serve per defibrillare una persona colpita da arresto cardiaco o da fibrillazione ventricolare (aritmia con contrazioni irregolari del cuore). Grazie a questa scarica elettrica al cuore, si può scongiurare un arresto cardiaco mortale. La defibrillazione elettrica, infatti, è una procedura medica, spesso salva-vita, che permette di ripristinare il normale ritmo cardiaco.
Possono essere manuali, automatici, semiautomatici o impiantabili sotto cute (una specie di pacemaker che si impianta sotto pelle con un intervento chirurgico).
I defibrillatori automatici e semiautomatici esterni, detti anche DAE, si distinguono da quelli manuali poiché sono in grado di rilevare automaticamente la necessità o meno di erogare una scarica elettrica al cuore.
Se ti interessa l’argomento, scopri il nostro approfondimento sul defibrillatore.
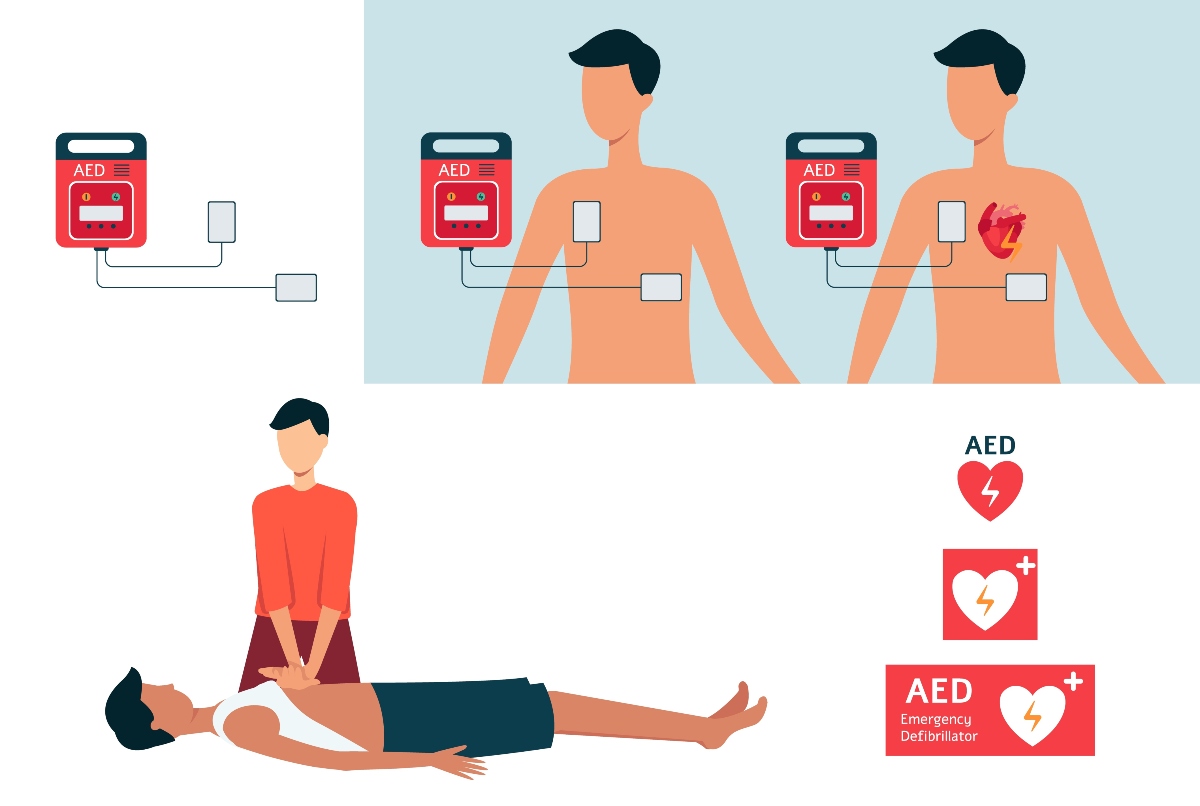
Massaggio cardiaco o rianimazione cardiopolmonare
Il massaggio cardiaco esterno è una delle manovre salvavita principali, insegnata in qualsiasi corso di primo soccorso.
Si pratica in caso di arresto cardiaco e serve a “mimare” il lavoro del cuore, affinché il sangue e quindi l’ossigeno possano arrivare agli organi, scongiurando danni irreversibili.
Infatti, dal momento in cui il cuore smette di pompare, le possibilità di sopravvivenza calano del 10% ogni minuto e dopo cinque minuti a cuore fermo il cervello può avere danni permanenti.
Grazie quindi alle compressioni toraciche, l’abbassamento dello sterno determina la compressione del cuore contro la colonna vertebrale, con conseguente immissione di sangue nel circolo.
Nella fase di rilasciamento, dopo ogni compressione, il sangue, per la differenza di pressione, è richiamato all’interno del cuore.
Se si esegue questa manovra, quindi, in modo ritmico, si crea un circolo sanguigno “indotto” che consente il trasporto di ossigeno ai tessuti, ritardando il danno cerebrale.
Infarto: come eseguire un corretto massaggio cardiaco
Un corretto massaggio cardiaco (in attesa dei soccorritori) deve essere eseguito rispettando alcuni passaggi:
- Non spostare la vittima: se il soggetto è in acqua o manca un supporto rigido o se gli spazi di manovra sono troppo ristretti, si può spostare e iniziare la rianimazione in un posto più adeguato.
- Verificare che il soggetto sia disteso su un piano rigido.
- Inginocchiarsi al lato del soggetto (se a terra) o comunque posizionarsi di fianco, effettuando le compressioni toraciche con le braccia completamente estese.
- Posizionare la parte inferiore del palmo della mano al centro del torace del soggetto (sullo sterno) e il palmo dell’altra mano sopra la prima. In questo modo solo il “calcagno” della mano toccherà lo sterno.
- Intrecciare le dita delle due mani e assicurarsi che la pressione non sia esercitata sulle coste. Non premere sulla parte superiore dell’addome o su quella inferiore dello sterno.
- Disporsi verticalmente sul torace del soggetto e, con le braccia tese, comprimere lo sterno facendolo abbassare di 4-5 cm (mai oltre i 6 cm); mantenendo le braccia tese, si esercita il massaggio cardiaco sfruttando il peso del tronco.
- Dopo ogni compressione, rilasciare la pressione sul torace senza perdere il contatto tra le proprie mani e lo sterno; ripetere la manovra con una frequenza di circa 100 al minuto (non più di 120).
- Le fasi di compressione e di rilascio devono avere una durata più o meno uguale.
- Alternare 30 compressioni a 2 ventilazioni per non più di 10 secondi.

Cause dell’infarto e soggetti a rischio
Il cuore è essenziale per il sistema circolatorio del corpo, essendo l’organo che possiede un tipo particolare di tessuto muscolare (striato involontario).
Il muscolo cardiaco, o miocardio, è responsabile del pompaggio del sangue nel corpo 24 ore al giorno, 7 giorni alla settimana.
Il corpo umano ha diversi tipi di vasi sanguigni, la cui funzione principale è quella di distribuire il sangue in tutto il corpo. Questi includono le arterie, che forniscono sangue ossigenato dal cuore al resto del corpo, che è necessario per le funzioni metaboliche vitali delle cellule.
Essendo la principale via di circolazione sanguigna, le arterie dovrebbero rimanere sempre aperte. Tuttavia, in alcuni casi, come l’infarto miocardico acuto, si bloccano e impediscono il flusso sanguigno al corpo, compreso il cuore.
Quando il miocardio non riceve l’ossigeno necessario, le sue cellule muscolari iniziano a morire (necrosi). Pertanto, la persona può subire un infarto che può portare ad arresto cardiaco, ictus, aneurisma (indebolimento delle arterie che può culminare in rottura) o insufficienza cardiaca.
Durante il decorso della vita i grassi in eccesso (colesterolo) all’interno del sangue si depositano nei vasi del cuore (arterie coronarie).
In alcune zone possono formarsi veri e propri depositi, le cosiddette placche aterosclerotiche, favorite dal fumo, da una dieta ricca di grassi, dal sovrappeso, dall’eccesso di alcol, dalla sedentarietà, ma anche da alcune condizioni come il diabete e l’ipertensione.
Queste placche provocano un restringimento (stenosi) del diametro del vaso. Riconosciuto in tempo, un soggetto con un infarto del miocardio ha la possibilità di essere salvato e guarito, se si presenta nelle prime 4-6 ore dall’esordio.
Infarto nelle donne e negli uomini: differenze e caratteristiche comuni
Statisticamente è noto che sebbene l’incidenza dell’infarto miocardico sia maggiore negli uomini rispetto alle donne, diversi fattori di rischio sono più comuni nel genere femminile.
Le associazioni sesso-correlate tra fattori di rischio e infarto si assomigliano con l’età, ma un rischio relativo più elevato nelle donne è rimasto.
Con l’invecchiamento della popolazione e l’aumento dei fattori associati allo stile di vita, l’incidenza dell’infarto miocardico nelle donne diventerà probabilmente più simile a quella negli uomini.
Ma le donne non si informano molto sull’argomento. Secondo alcuni studi le donne sottostimano il rischio infarto. Inoltre, fanno fatica a riconoscere il problema e i suoi segnali, anche perché in questi soggetti il problema si presenta più spesso con sintomi anomali.
Molte, infatti, non sanno che le malattie cardiovascolari sono la prima causa di morte femminile.

Quali sono i fattori di rischio dell’infarto?
Il colesterolo alto di tipo LDL, popolarmente noto come “cattivo”, è una delle principali cause di ostruzione delle arterie. Esso è in realtà una sostanza incolore che si trova negli alimenti che mangiamo ma è anche prodotta dall’organismo.
L’LDL si attacca alle pareti delle arterie causandone il restringimento. Nel tempo, questi restringimenti (stenosi) diventano più gravi e possono causare infarto del miocardio. Altri fattori di rischio includono:
- Alti livelli di trigliceridi nel sangue: sono un tipo di grasso naturale che si accumula nelle arterie. Provengono dal cibo e viaggiano attraverso il sangue fino a quando non vengono immagazzinati nelle cellule adipose. Tuttavia, alcuni di essi rimangono depositati sulle arterie, causandone il restringimento nel tempo.
- Dieta squilibrata, ricca di zuccheri e grassi. I grassi saturi si trovano soprattutto nei cibi processati ma anche nella carne e nei latticini, aumentano il livello di colesterolo cattivo nel corpo e riducono il livello di colesterolo buono. I grassi trans, noti anche come idrogenati, sono grassi artificiali che si trovano principalmente negli alimenti trasformati.
- Ipertensione: è un importante fattore di rischio per l’infarto miocardico acuto poiché contribuisce al danno alle arterie e alla formazione delle placche di ateroma.
- Diabete: è una condizione che causa alti livelli di zucchero nel sangue. La glicemia alta può danneggiare le arterie e portare alla malattia coronarica, un precursore dell’infarto miocardico acuto.
- Obesità: le probabilità di infarto del miocardio sono maggiori nelle persone in forte sovrappeso, e di solito sono associate a diversi fattori di rischio come diabete, ipercolesterolemia, ipertrigliceridemia ed ipertensione.
- Fumo: i prodotti del tabacco rappresentano un rischio importante per l’aterosclerosi e l’infarto del miocardio.
- Età: con l’avanzare dell’età, la salute delle arterie si deteriora naturalmente e aumenta il rischio di infarto, specie negli uomini di età superiore ai 45 anni e nelle donne di età superiore ai 55 anni.
- Storia familiare: se ci sono membri della famiglia del paziente che hanno sofferto di malattie cardiovascolari, il rischio di sviluppare tali disturbi aumenta.
Diagnosi ed esami strumentali
La diagnosi di infarto miocardico acuto viene effettuata in caso di emergenza sulla base dell’esame obiettivo del paziente e di un esame ECG. Inoltre, vengono eseguiti test di laboratorio paraclinici che includono: la creatinina chinasi totale CK e frazione CKMB, lattato deidrogenasi LDH, troponina T, transaminasi epatiche (TGO e TGP), coagulogramma completo, emocromo, e ESR (VES).
Altre indagini sul soggetto con sindrome coronarica acuta includono la determinazione dei valori pressori e l’ecocardiografia transtoracica. L’angiografia coronarica viene eseguita sia a scopo diagnostico che terapeutico, offrendo la possibilità di visualizzare l’ostruzione arteriosa e rimuovere il materiale stenotico dal livello endoteliale seguito, in determinate situazioni, dall’installazione di un apposito dispositivo (stent) per prevenire la riocclusione.
La tomografia computerizzata (TAC) e la risonanza magnetica nucleare (RMN) cardiaca valutano l’entità del danno cardiaco ischemico attraverso la loro capacità di fornire immagini tridimensionali del cuore e della sua vascolarizzazione.
La riperfusione (ripristino del flusso sanguigno) del miocardio ischemico dovrebbe idealmente avvenire il prima possibile (4-6 ore dopo l’insorgenza dei sintomi di infarto) in modo da prevenire la necrosi tissutale estesa con l’insorgenza di complicanze tardive e al fine di ridurre il periodo di recupero del paziente dopo l’evento acuto.

Infarto: cure e trattamenti
Il trattamento dell’infarto del miocardio inizia dal primo contatto del paziente con il medico. Il soggetto è ricoverato in un servizio di cardiologia, dove beneficia di un trattamento farmacologico e, soprattutto, dell’esecuzione di una coronarografia durante la quale potrà essere eseguito il trattamento interventistico.
Lo scopo dell‘angiografia coronarica è quello di identificare l’arteria ostruita e di sbloccarla, con la ripresa del flusso attraverso l’arteria (riperfusione coronarica).
Essa consiste nell’inserimento, in anestesia locale, di un catetere radioguidato su un’arteria, dalla mano o dal piede, fino al raggiungimento dell’ostruzione. A questo punto si può aspirare il trombo e, a livello della stenosi residua, viene impiantato un dispositivo chiamato “stent”, a forma di tubicino, nella rete, che impedirà il ripetersi della stenosi.
Più velocemente si ottiene la riperfusione coronarica, più piccola è l’area di necrosi e più veloce è il recupero. Questo beneficio può essere ottenuto se la riperfusione coronarica viene eseguita nelle prime 4-6 ore dopo l’esordio dell’infarto.
Il soggetto rimarrà sotto controllo cardiologico per 48-72 ore o più, a seconda della gravità. È importante notare che, dopo la dimissione, si raccomanda un trattamento farmacologico che deve essere seguito a vita.
L’interruzione, soprattutto nei primi 12 mesi dopo l’impianto dello stent, aumenta il rischio di formazione di un trombo con ricorrenza dell’infarto, spesso fatale. Il paziente con un infarto seguirà per tutta la vita una terapia che verrà adattata dopo ogni visita periodica specialistica.
Complicazioni e conseguenze: cosa fare dopo l’infarto
È importante che il paziente si sforzi per modificare lo stile di vita, eliminando i fattori che aumentano il rischio cardiovascolare:
- Smettere di fumare.
- Adottare una dieta sana, ricca di frutta e verdura, senza cibi trasformati.
- Evitare i fast food.
- Praticare un allenamento cardio per combattere la sedentarietà.
- Diagnosi e terapia precoce del diabete.
Le persone possono beneficiare del recupero cardiovascolare, dove possono svolgere attività fisiche adattate, sotto la stretta supervisione di un cardiologo.
È anche importante che i pazienti dopo un infarto del miocardio possano tornare al lavoro dopo un adeguato periodo di recupero. Il paziente che ha subito un infarto del miocardio dovrebbe andare regolarmente dal cardiologo, seguire il trattamento raccomandato, conoscere le sue condizioni, cambiare il suo stile di vita.

Come prevenire l’infarto
L’infarto del miocardio è un’emergenza medica che può essere prevenuta seguendo uno stile di vita sano e una dieta equilibrata. Alcuni consigli utili per prevenire l’infarto del miocardio includono:
- L’introduzione di cibi ricchi di nutrienti nella dieta (frutta e verdura di stagione).
- Evitare o smettere di fumare.
- Seguire una dieta equilibrata e una sana alimentazione.
- Eseguire regolarmente esercizi fisici.
- Gestire il diabete, i livelli di colesterolo alto, la pressione alta e altre condizioni di salute.
- Limitare il consumo di alcol.
- Mantenere un peso corporeo sano.
- Evitare lo stress o praticare modi per ridurlo.
- Integratori alimentari per il sistema cardiovascolare, rimedi naturali e medicinali per abbassare il colesterolo e tenere sotto controllo la pressione sanguigna.
Oltre ai punti già indicati è importante ricordare che la misurazione della pressione arteriosa dovrebbe essere eseguita regolarmente per tutti i soggetti sopra i 40 anni in assenza di fattori di rischio.
Un controllo cardiologico annuale è raccomandato per gli ultracinquantenni e l’esecuzione dell’ECG in urgenza è d’obbligo al minimo segnale d’allarme di infarto del miocardio.
Scopri i consigli per avere un cuore sano.
Fonti
- Sandoval Y, Jaffe AS. Type 2 Myocardial Infarction: JACC Review Topic of the Week. J Am Coll Cardiol. 2019 Apr 16;73(14):1846-1860. doi: 10.1016/j.jacc.2019.02.018. PMID: 30975302.
- Jacoby RM, Nesto RW. Acute myocardial infarction in the diabetic patient: pathophysiology, clinical course and prognosis. J Am Coll Cardiol. 1992 Sep;20(3):736-44. doi: 10.1016/0735-1097(92)90033-j. PMID: 1512357.
- Buono A, Pedrotti P, Soriano F, Veas N, Oliva F, Oreglia J, Ammirati E. L’infarto miocardico senza ostruzione coronarica significativa (MINOCA): inquadramento diagnostico, patogenesi, terapia e prognosi [Myocardial infarction with non-obstructive coronary arteries (MINOCA): diagnosis, pathogenesis, therapy and prognosis]. G Ital Cardiol (Rome). 2019 Sep;20(9):499-511. Italian. doi: 10.1714/3207.31839. PMID: 31530951.
- Zeymer U. Hat der Patient einen Herzinfarkt? [Diagnosis and initial management of acute myocardial infarction]. MMW Fortschr Med. 2019 Mar;161(4):34-36. German. doi: 10.1007/s15006-019-0223-3. PMID: 30830611.