Sommario
L’osteofitosi è il processo di formazione degli osteofiti. Gli osteofiti sono delle escrescenze ossee a forma di becco che si formano sulle ossa, in prossimità delle articolazioni.
L’osteofitosi colpisce soprattutto le parti ossee che formano l’articolazione del ginocchio, dell’anca, della colonna vertebrale, della spalla e delle dita della mano.
Le cause più comuni per la formazione degli osteofiti sono l’invecchiamento, traumi fisici, postura inadeguata, fattori congeniti e alcune patologie e disturbi come l’artrite, l’artrosi e la stenosi spinale.
I sintomi dell’osteofitosi dipendono dalla zona del corpo in cui si formano gli osteofiti e per una corretta diagnosi occorrono solitamente esami strumentali come radiografia e risonanza magnetica.
Il trattamento è soprattutto farmacologico ma è utile anche la fisioterapia o l’approccio chirurgico per la rimozione degli osteofiti in casi specifici.
Ostefitosi: che cos’è?
E’ il processo di formazione degli osteofiti, ovvero piccoli “becchi” ossei che si sviluppano lungo i margini delle articolazioni colpite da processi infiammatori e degenerativi cronici, come l’artrite reumatoide o l’artrosi.
Gli osteofiti sono presenti nella maggior parte delle persone over 60 e, fortunatamente, sono spesso asintomatici.
Possono formarsi all’interno dell’articolazione oppure all’esterno. Quindi, diventa una patologia di interesse medico nel momento in cui tale processo compromette la salute del paziente o lo limita nello svolgimento delle sue attività quotidiane.
Invece, nei casi più gravi può arrivare a comprimere le strutture adiacenti all’articolazione, ad esempio un nervo che esce dal canale midollare. La sintomatologia in questo caso sarà di carattere neurologico e, in base alla gravità dei sintomi, sarà il medico specialista a definire il percorso terapeutico.
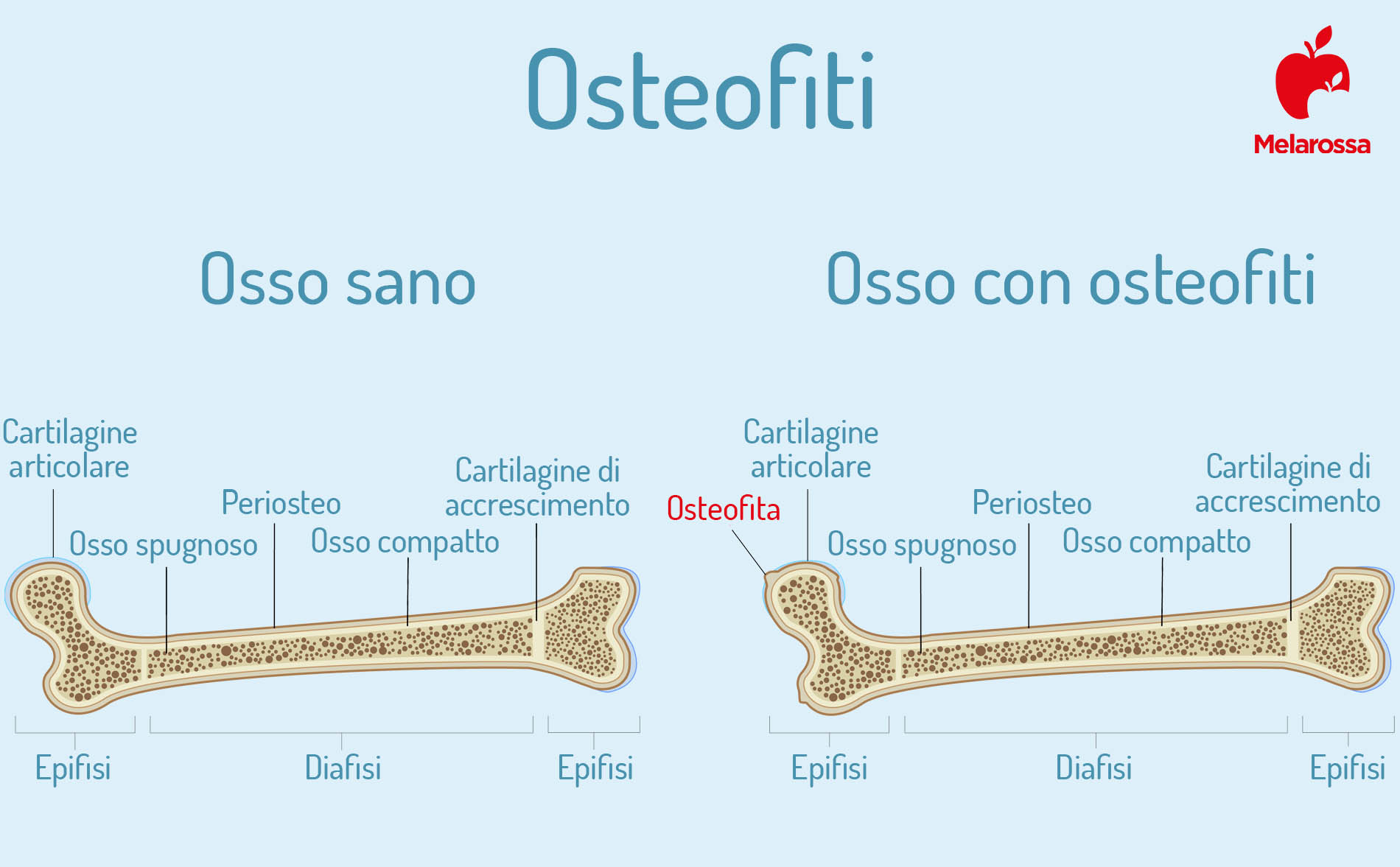
Osteofiti: cenni di anatomia dell’osso
Il tessuto osseo è costituito da sali minerali, acqua e dall’osseina. Fosfato di calcio e carbonato di calcio conferiscono all’osso durezza e resistenza, la proteina osseina gli garantisce l’elasticità. Può essere compatto o spugnoso.
All’interno del tessuto osseo troviamo osteociti, osteoclasti e osteoblasti. L’equilibrio e il turnover di queste tre cellule garantiscono all’osso di mantenere le proprie caratteristiche fisiologiche.
Gli osteociti sono cellule che possiamo trovare all’interno della matrice minerale, gli osteoclasti sono invece le cellule deputate a metabolizzare (riassorbire) il tessuto osseo. Infine, troviamo gli osteoblasti nella parte più esterna dell’osso con la loro funzione di ricostituzione. Gli osteoclasti sono quindi cellule adibite alla distruzione del tessuto osseo mentre gli osteoblasti alla costruzione di nuovo materiale.
Infine, il tessuto cartilagine, che è molto più elastico dell’osso. Ricco di collagene e con una percentuale di acqua di circa il 60%, questo tessuto connettivo è largamente presente nel neonato e si trasforma in tessuto osseo nel processo di ossificazione, durante la crescita. Non tutta la cartilagine diventa però osso.
Sintomi dell’osteofitosi
Fortunatamente la patologia è spesso asintomatica. Immaginate l’osteofita come una spina nella scarpa, potreste camminare tutto il giorno senza accorgervene oppure potrebbe infilarsi proprio sotto l’alluce e impedirvi di poter proseguire. Gli osteofiti si comportano in un modo simile.
Anche se generalmente asintomatica, l’osteofitosi, tuttavia, può trasformarsi in una condizione piuttosto dolorosa e debilitante e contribuire alla degenerazione dei tessuti cartilaginei dell’articolazione.
I sintomi, quando presenti, si diversificano in base alla localizzazione dell’osteofita. Tra i principali:
- Dolore, che appare inizialmente solo durante il movimento, ma che può evolvere in dolore ingravescente, presente anche a riposo.
- Deterioramento delle cartilagini, poiché lo sperone osseo aumenta l’attrito.
- Riduzione della mobilità articolare.
- Gonfiore locale (dovuto all’infiammazione).
- Crampi muscolari.
- Alterazione della sensibilità (per l’eventuale irritazione che gli osteofiti possono provocare sulle strutture nervose limitrofe).
- Irritazione delle radici nervose che possono causare debolezza muscolare e irradiazione del dolore.
- Difficoltà di movimento e, se presenti nei punti critici dell’articolazione, limitazione funzionale.
Quindi, gli osteofiti possono determinare uno stato infiammatorio articolare con tutti i segni e sintomi di tale processo: dolore, gonfiore, calore, arrossamento e limitazione nei movimenti.
Inoltre, gli osteofiti possono entrare in contatto con nervi e strutture nervose, ad esempio sulla colonna vertebrale, e dare vita a sintomatologia di tipo neurologico. Un nervo compresso si traduce in riduzione della sensibilità lungo il percorso del nervo, riduzione della forza muscolare e forte dolore.
Infine, se subordinata ad altre patologie (come artrite reumatoide, stenosi spinale, artrosi, ecc.), si associano all’osteofitosi anche i sintomi tipici di queste ultime.
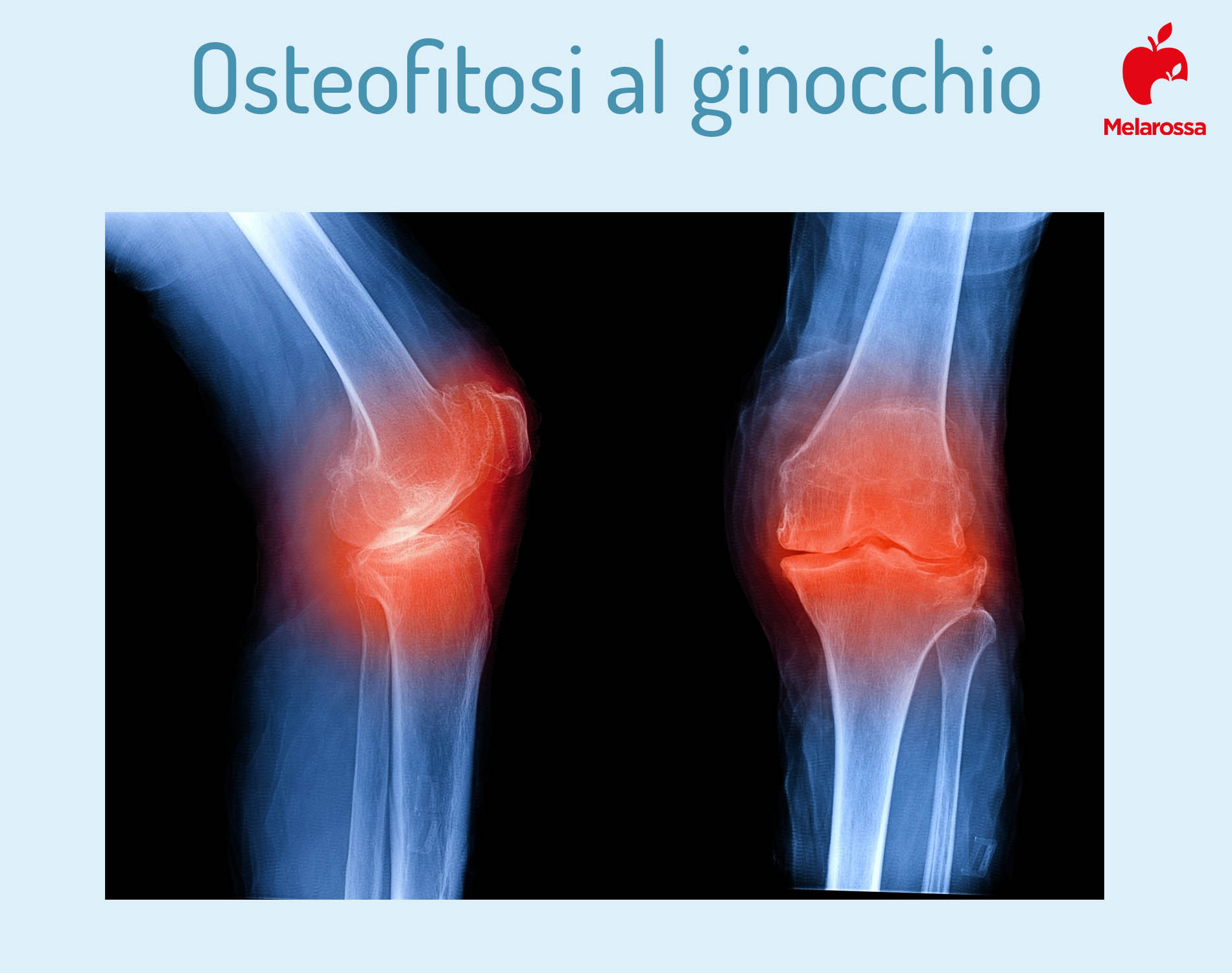
Tipi di osteofitosi
Si distinguono due differenti tipi di osteofitosi:
- Osteofitosi centrale: gli osteofiti sono orientati verso l’interno dell’articolazione.
- Osteofitosi marginale: gli osteofiti sono orientati verso l’esterno dell’articolazione.
Gli osteofiti marginali possono svilupparsi alla periferia o al margine di qualsiasi articolazione, mentre quelli centrali sono più comuni a livello di anca e ginocchio.
Nell’adulto, l’osteofitosi colpisce generalmente le estremità delle ossa che formano le articolazioni. In un osso sano la parte articolare è ricoperta da cartilagine; quando questa si danneggia, anche l’articolazione inizierà a degenerare progressivamente, innescando così un circolo vizioso impossibile da interrompere.
La condizione patologica che è caratterizzata dal deterioramento della cartilagine è l’osteoartrite (o artrosi). L’osteoartrite è quindi la principale causa dell’osteofitosi, per questo possiamo correlare l’osteofitosi al processo infiammatorio che danneggia la cartilagine.
Le manifestazioni cliniche dipendono ovviamente dalla sede degli osteofiti. Li troviamo pertanto nell’articolazione della spalla, causando spesso infiammazioni ai tendini, nelle mani (che fanno apparire le dita con un aspetto nodoso in prossimità delle articolazioni delle falangi), piedi, ginocchia, anca, zona cervicale e colonna vertebrale. In alcuni casi potrebbero comprimere i nervi e scatenare sintomi neurologici.
Osteofitosi cervicale
L’osteofitosi cervicale può restare asintomatica anche parecchio tempo e spesso la diagnosi si effettua grazie a radiografie o TC eseguite per altri disturbi o patologie. Si tratta di un processo con cui si formano gli osteofiti a livello cervicale, quindi nel tratto cervicale della colonna vertebrale.
Se la loro formazione avviene all’interno del canale midollare potrebbe comportarne un restringimento che, se il canale è geneticamente già ristretto, potrebbe portare importanti disfunzioni motorie.
Nei casi più gravi l’osteofitosi cervicale può manifestarsi con sintomi come:
- Dolori cervicali sotto forma di sensazione di bruciore durante posture errate.
- Limitazione del movimento sia del collo che di spalle e braccia.
- Sensazione di formicolio e di indolenzimento.
- Gonfiore.
La sintomatologia può aggravarsi quando gli osteofiti interferiscono con i nervi vicini, causando dolore che inizialmente si manifesta durante il movimento e poi, nel tempo, anche a riposo. Si verifica poi una limitazione funzionale, cioè una riduzione del movimento.
I sintomi possono essere anche di tipo neurologico, ovvero possono formarsi o all’interno del canale vertebrale, e quindi andando a comprimere il midollo, oppure sull’uscita della radice nervosa.
I sintomi neurologici possono essere di tipo sensitivo, quindi manifestarsi con un’alterata sensibilità delle braccia e delle spalle, oppure di tipo motorio, manifestandosi con una compromissione dell’attività muscolare con:
- Dolore alle braccia e alle mani.
- Senso di intorpidimento.
- Sensazione di scosse elettriche.
In più, essendo il tratto cervicale collegato con la testa, può portare a sintomatologie come: mal di testa, vertigini, e problemi di mobilità del collo.
Osteofitosi vertebrale
Le vertebre cervicali non sono le uniche ossa della colonna a rischio osteofiti. La parte cervicale è certamente la più sensibile perché sottoposta a movimenti continui e perché può andare incontro a processi degenerativi delle cartilagini articolari.
Infatti, gli osteofiti possono formarsi anche a livello delle vertebre lombari, in una zona quindi molto delicata poiché permette lo svolgimento di moltissimi movimenti. Inoltre, sostiene il peso corporeo.
La reazione dell’organismo alla degenerazione delle vertebre è proprio la formazione di osteofiti. A livello lombare, queste formazioni possono favorire la comparsa di stenosi spinale, caratterizzata dal restringimento del canale spinale, con conseguente dolore alla schiena.
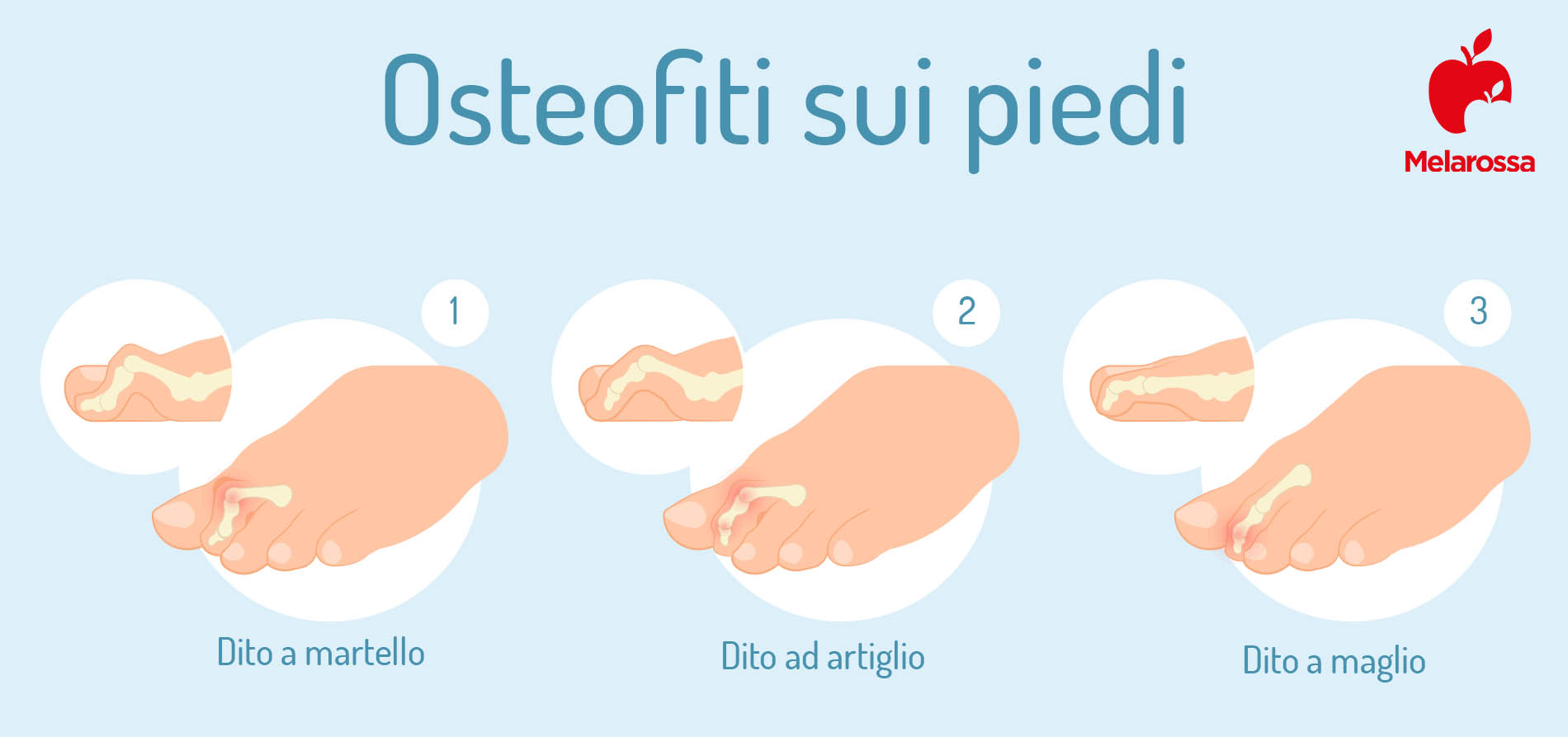
Osteofitosi delle mani e dei piedi
Gli osteofiti possono apparire anche sui piedi, sulle dita o sul tallone, nonché sulle mani. In questi casi gli osteofiti sono conosciuti come nodi di Heberden (a livello delle articolazioni interfalangee distali) o nodi di Bouchard (a livello delle articolazioni interfalangee prossimali).
Tuttavia, possono anche rappresentare il segno di alcuni processi patologici, come l’osteomielite, un’infezione ossea, o il piede di Charcot, che colpisce soprattutto i diabetici.
Cause dell’osteofitosi
La principale causa della formazione degli osteofiti è l’osteoartrite o artrosi. Si tratta di un tipo di infiammazione alle articolazioni molto diffuso e causato dal deterioramento delle cartilagini articolari. Segue l’artrite reumatoide, ma anche l’invecchiamento e tutte le infiammazioni articolari che comportano una degenerazione della cartilagine articolare (stenosi spinale, gotta, ecc.).
Anche nell’osteofitosi la genetica gioca un ruolo chiave, insieme ad altri fattori di rischio come:
- Alterazioni biomeccaniche.
- Traumi.
- Disturbi metaboliti.
- Inevitabile invecchiamento.
Se a tutti questi fattori andiamo a sommare altre patologie, come la stenosi spinale, potremmo trovarci di fronte a una osteofitosi che sarà probabilmente sintomatica, con tutte le conseguenze del caso.
Anche l’obesità potrebbe essere un fattore scatenante. Alterando il metabolismo osseo e la biomeccanica articolare potrebbe portare alla formazione di osteofiti a causa del processo infiammatorio cronico e dell’aumento del turnover del tessuto osseo e cartilagineo.
Diagnosi
La diagnosi dell’osteofitosi viene effettuata in seguito a un consulto medico specialistico. Essendo un disturbo che può coinvolgere più zone dell’apparato scheletrico – dalle dita della mano alla cervicale, passando per colonna vertebrale e arti – nella maggior parte dei casi la valutazione dello stato clinico e la successiva prognosi sono possibili solo in seguito a un esame radiologico.
La radiografia, quindi, è essenziale per il reumatologo, sebbene i raggi X non siano i soli mezzi ai fini della diagnosi. La risonanza magnetica può aiutare nei casi più difficili, mentre la TAC, ad esempio, è uno strumento utilissimo per il trattamento delle osteofitosi cervicali.
In ogni caso, la manifestazione di sintomi chiari che interferiscono con il normale svolgimento della vita di tutti i giorni – o l’aggravarsi degli stessi, nel tempo – può rappresentare di per sé già una base di analisi pre-radiografica durante il consulto medico specialistico.
A maggior ragione se ci si trova di fronte a un soggetto che presenta vistose protuberanze ossee irregolari e quindi osteofiti visibili ad occhio nudo o al tatto.
Osteofitosi: cure e trattamenti
Essendo l’osteofitosi strettamente correlata alla degenerazione cartilaginea, una volta avviato il processo non è risolvibile. Attualmente non esiste una cura per la degenerazione della cartilagine ma solo della terapia per contrastarne i sintomi.
Il processo infiammatorio e degenerativo può essere rallentato seguendo:
- Terapie farmacologiche.
- Attività fisica.
- Riduzione del peso corporeo.
- Miglioramento generale dello stile di vita.
Nel momento in cui l’articolazione è gravemente danneggiata è necessaria la protesizzazione (applicazione di una protesi).
Terapie
La terapia per l’osteofitosi si suddivide in:
Farmacologica
Somministrazione di antinfiammatori non steroidei (FANS) che bloccano l’infiammazione e riducono il dolore. Sono però farmaci con effetti collaterali da non sottovalutare sul lungo periodo.
Infiltrazioni interarticolari di corticosteroidi con lo scopo di intervenire in modo più incisivo sull’infiammazione e i sintomi degli osteofiti. Anche in questo caso gli effetti avversi sul lungo periodo sono numerosi.
Esercizi
L’attività fisica gioca un doppio ruolo. Da una parte è uno strumento per controllare il peso corporeo, dall’altra diventa un vero e proprio mezzo terapeutico per mantenere e migliorare il tono muscolare e la mobilità articolare.
La fisioterapia per l’osteofitosi, infatti, serve a rafforzare la muscolatura e prevede esercizi di potenziamento, allungamento muscolare e mobilità delle articolazioni. Può alleviare anche il dolore.
Alimentazione e integrazione
Una dieta antinfiammatoria con ridotte quantità di grassi trans e zuccheri semplici, unita a integratori modulatori dell’infiammazione, potrebbe portare a una riduzione dei sintomi.
Soprattutto se unita all’attività fisica e supervisionata da professionisti del settore.
Chirurgia
Gli osteofiti possono essere rimossi chirurgicamente nel caso in cui tutte le terapie precedenti dovessero fallire e la sintomatologia fosse grave.
In particolare, la rimozione dei soli osteofiti avviene quando questi si formano nel canale vertebrale e compromettono la funzione di uno o più nervi.
Infine, nel caso in cui l’articolazione fosse irrecuperabile, il medico valuterà se sostituire l’articolazione con una protesi.
Decorso e prognosi
La prognosi nell’osteofitosi può essere molto variabile. Nel caso in cui fosse sintomatica sarà opportuno valutare:
- Qualità della vita del paziente.
- Ripercussioni della malattia sulle attività quotidiane.
- Tipo e intensità di dolore.
- Capacità di gestione terapeutica.
La prognosi sarà quindi strettamente correlata alle variabili sopra riportate, anche se spesso l’osteofitosi è una patologia che attualmente è possibile gestire con le strategie terapeutiche farmacologiche, alimentari e fisioterapiche.