La cheratite può o non può essere associata a un’infezione. Quando non è infettiva può essere causata da un piccolo trauma, dall’uso eccessivo delle lenti a contatto o dalla presenza di un corpo estraneo.
Invece, quella infettiva può essere causata da batteri, virus, funghi e parassiti, per cui è possibile sottoclassificarla in: interstiziale, puntata, stromale, traumatica, virale, batterica, micotica e parassitaria.
La cheratite corneale si verifica di solito dopo che virus, batteri o funghi sono riusciti a penetrare nella cornea eludendo le difese naturali.
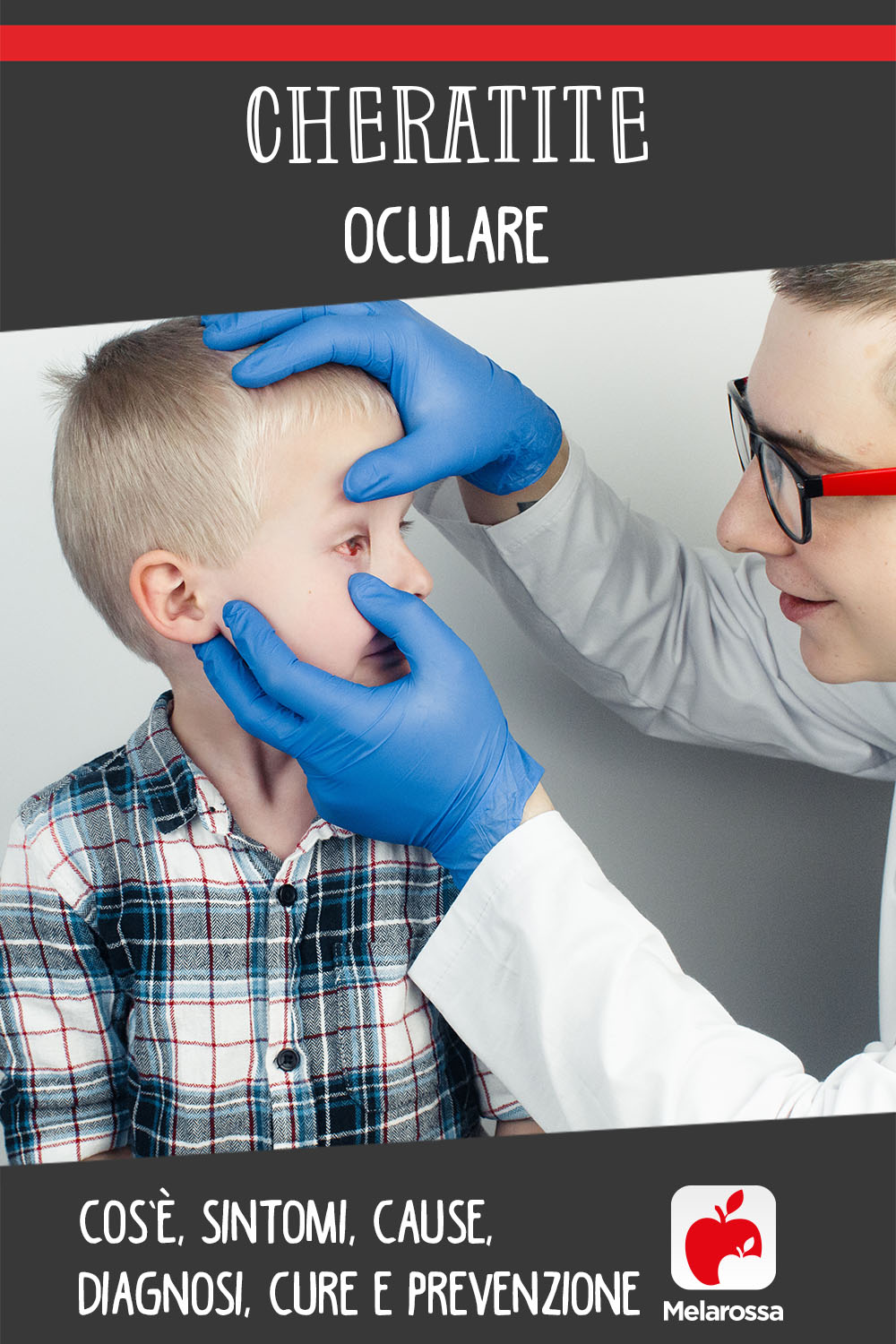
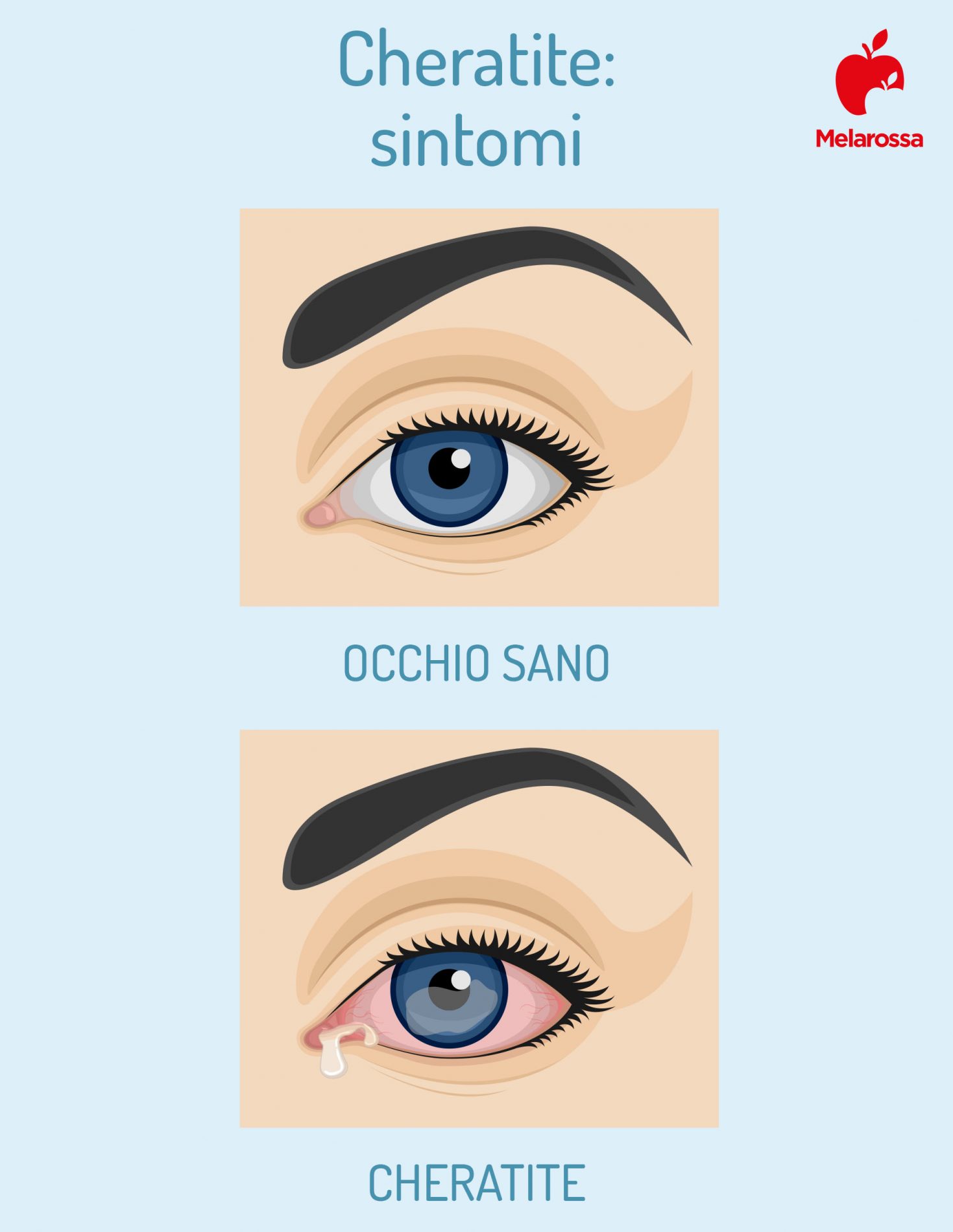
I sintomi possono includere: occhi rossi, alterazioni della vista, come sfocatura o incapacità di vedere, sensibilità alla luce, secrezione oculare e lacrimazione eccessiva.
La diagnosi viene generalmente fatta con l’aiuto di un biomicroscopio e la terapia varia a seconda dell’eziologia.
Cheratite: che cos’è?
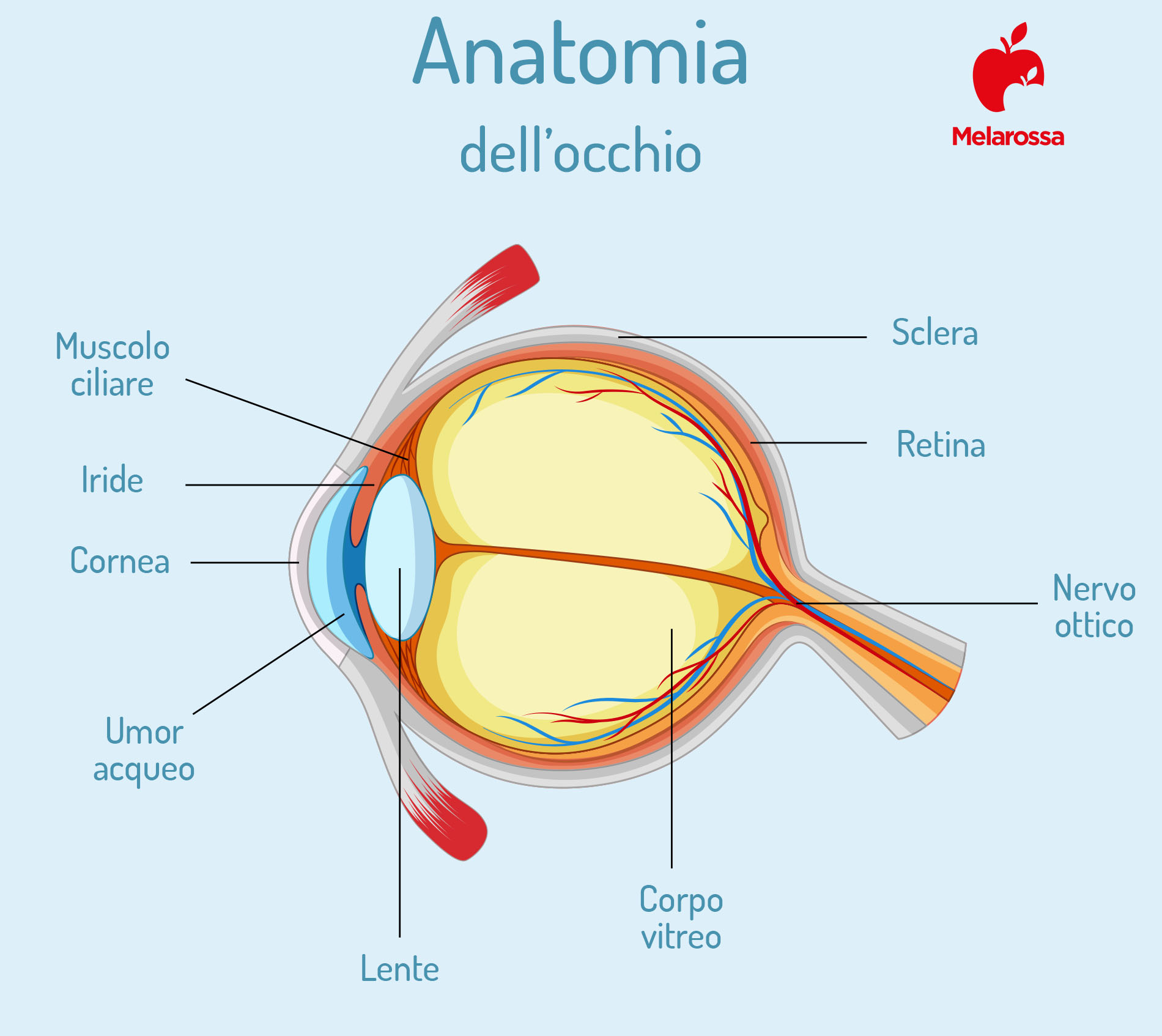
E’ un’infiammazione della cornea, la membrana trasparente ed estremamente sottile che ricopre la parte bianca del bulbo oculare.
Il ruolo della cornea è focalizzare la luce in modo che l’occhio possa mettere a fuoco e distinguere chiaramente gli oggetti circostanti.
La cornea
Uno degli elementi anatomici più importanti del sistema oculare è la cornea, il tessuto trasparente ed avascolarizzato che ricopre la parte esterna dell’occhio.
Questa porzione assume una serie di ruoli che garantiscono la protezione ed il corretto funzionamento degli occhi e, come qualsiasi altro organo, può essere esposta a virus, batteri, parassiti o altri agenti patogeni esistenti.
Le condizioni che possono localizzarsi nella cornea includono:
- Allergie
- Lesioni traumatiche
- Sindrome dell’occhio secco
- Fuoco di Sant’Antonio oftalmico
- Herpes oculare.
- Cheratite.
Sintomi della cheratite
I sintomi includono:
- Occhi rossi
- Dolore e irritazione nell’occhio colpito
- Alterazioni della vista, come sfocatura o incapacità di vedere
- Sensibilità alla luce
- Incapacità di aprire gli occhi
- Secrezione oculare
- Lacrimazione eccessiva.
Senza trattamento, i sintomi progrediscono e peggiorano.
Tipi di cheratiti
Anche se le ragioni e le cause della patologia possono essere piuttosto diverse, la cheratite rimane una condizione dell’occhio che causa l’infiammazione della cornea.
Gli agenti possono essere sia infettivi (batteri, virus, funghi o parassiti) che non (lesioni traumatiche minori o uso prolungato di lenti a contatto, specie durante il sonno).
Interstiziale
La cheratite interstiziale può lasciare sequele che persistono per tutta la vita ed è nota sotto due principali gruppi eziologici: cheratite interstiziale sifilitica (che può manifestarsi come sifilide congenita, che rappresenta il 90% dei casi e inizia nei primi due decenni di età, o acquisita) e cheratite interstiziale non sifilitica (sottotipo tubercolare, da sindrome di Cogan, malattia di Lyme o infezione da Borrelia burgdorferi).
Inoltre, a seconda della porzione corneale interessata, possono esserci altri tre sottotipi. Come accennato all’inizio dell’articolo ci sono cinque strati nella struttura della cornea incluso l’epitelio, lo strato stromale e l’endotelio.
Quando le lesioni compaiono a livello di questi strati, possiamo classificare la malattia come: cheratite puntata epiteliale o stromale.
Cheratite puntata epiteliale
E’ una manifestazione specifica del virus dell’Herpes simplex che infetta le cellule epiteliali della cornea, infiammandola.
Essa può avere diverse cause come:
- Ustioni chimiche
- Lesioni causate da lenti a contatto o presenza di corpi estranei.
I pazienti avvertono solitamente una leggera diminuzione dell’acuità visiva oppure fotofobia, l’occhio può diventare rosso, c’è una sensazione di bruciore e le cellule epiteliali possono sfaldarsi.
Di solito questo tipo di cheratite guarisce con un appropriato trattamento farmacologico ma se non trattata in tempo può arrivare a colpire la cornea in profondità.
Cheratite stromale
Può presentarsi in due forme: necrotica o non necrotica.
Nel secondo caso la condizione può anche portare a perforazioni corneali. Inoltre, a questa patologia può associarsi l’endotelite che, come suggerisce il nome, colpisce lo strato più profondo della struttura corneale generando edema, che può a sua volta presentarsi in tre forme:
- Disciforme
- Lineare
- Diffuso.
Traumatica
Questo sottotipo può verificarsi a seguito di un trauma, di un incidente, di un’intensa esposizione alla luce ultravioletta così come al riflesso della neve oppure a seguito di un trauma corneale che ha causato danni ai tessuti.
Virale
Può essere causata da:
- Virus dell’Herpes simplex, a volte trasmesso per contatto diretto con secrezioni contaminate.
- Virus Varicella-zoster, che mentre inizialmente scatena l’esantema su tutto il corpo rimane in seguito confinato al ganglio di Gasser, e può essere riattivato ogni volta che si verifica una deficienza immunitaria.
- Adenovirus: costituiscono un gruppo comune di virus che possono colpire i polmoni, le vie aeree, l’intestino, il tratto urinario o il sistema nervoso.
Batterica
La cheratite batterica è anche descritta come ulcera corneale (ulcera centrale con ipopion, ulcera marginale, ulcera periferica con base intensamente infiltrata) ed ha come principali agenti eziologici batteri quali:
- Pseudomonas aeruginosa (specialmente associato all’uso scorretto ed alla pulizia delle lenti a contatto)
- Staphylococcus aureus
- Streptococcus
- Serratia marcescens
- Enterobacteriacee
- Moraxella.
Questa condizione si verifica a seguito di lesioni epiteliali preesistenti o a causa della distruzione dell’equilibrio dei meccanismi di difesa della superficie oculare.
Per invadere la cornea i batteri riescono ad aderire attraverso pile superficiali localizzate sia ai margini dell’erosione corneale che allo stroma esposto.
Micotica
La cheratite fungina ha come principali agenti eziologici:
- Funghi filamentosi (Aspergillus, Cephalosporium, Curvularia)
- Lieviti (Candida, Cryptococcus)
- Funghi disfasici (Blastomyces, Coccidioides, Histoplasma).
Penetrano nella cornea in presenza di difetti epiteliali da contatto post-traumatici oppure di corpi estranei come trucioli o particelle di polvere. Se non trattata in tempo la cheratite da Candida può peggiorare con la perforazione corneale ed il glaucoma secondario.
Parassitaria
La cheratite parassitaria può manifestarsi, ad esempio, in conseguenza all’infezione da Acanthamoeba e si riscontra soprattutto nei portatori di lenti a contatto dove si viene spesso a generare un minimo trauma corneale causato dall’utilizzo di soluzioni disinfettanti non sterili o dal mancato rispetto delle condizioni di igiene delle mani.
Anche le persone che nuotano indossando lenti in piscine con poco cloro o scarsamente disinfettate sono esposte a questo tipo di infezione.
Cheratite corneale
Questa infiammazione si verifica di solito dopo che virus, batteri o funghi sono entrati nella cornea. Basta, ad esempio, un minimo trauma a causare infezioni, infiammazioni ed ulcere. Allo stesso modo anche le lenti a contatto causano microtraumi che possono portare alla comparsa di una cheratite.
Sintomi a cui prestare attenzione includono:
- Dolore intenso
- Visione offuscata
- Lesioni visibili
- Arrossamento
- Estrema sensibilità alla luce
- Eccessiva lacrimazione
- Secrezioni dense di colore giallastro-grigio.
Il trattamento di solito include colliri antibiotici o antimicotici. Altre persone hanno invece bisogno di farmaci antivirali e colliri steroidei, sempre sotto stretta sorveglianza medica.

Quali sono le cause?
Come si può intuire dalla classificazione dei tipi di cheratiti, esistono diverse possibili cause che possono indurre un’infiammazione corneale.
Tra queste le infezioni (da virus, batteri, funghi o parassiti) sono le più comuni, insieme alle lesioni traumatiche.
Invece, altre infezioni possono verificarsi proprio in seguito alla comparsa di una lesione superficiale. Alcuni fattori di rischio che aumentano la possibilità di infiammazione o danno alla cornea includono:
- Esposizione e contatto con acqua contaminata da virus, batteri, funghi o parassiti.
- Ustioni chimiche,
- Esposizione prolungata davanti al monitor, luce al neon, lettura ininterrotta.
- Lenti a contatto: nell’assenza del rispetto delle condizioni di igiene o se indossate troppo a lungo o durante il nuoto.
- Lesioni e infezioni causate dalla presenza di un corpo estraneo (trucioli, piccoli pezzi di legno, particelle di polvere, polline, schegge).
- Alcune sostanze presenti nella composizione dei cosmetici, che possono causare reazioni allergiche.
- Inquinamento.
- Esposizione intensa alla luce ultravioletta (ad esempio, la luce riflessa dalla neve o dall’acqua può bruciare la cornea).
- Problemi di immunità: le persone che hanno un sistema immunitario indebolito hanno un rischio maggiore di sviluppare cheratite in quanto più suscettibili alle infezioni.

Cheratite: diagnosi
Se il paziente manifesta i sintomi sopra specificati, si consiglia una visita d’urgenza dal proprio medico di famiglia.
Di solito, la diagnosi viene fatta con l’aiuto di un biomicroscopio (uno strumento medico che ingrandisce l’immagine della superficie corneale, in modo che il medico possa vedere meglio le lesioni esistenti al suo livello).
A volte il medico può decidere di instillare gocce negli occhi per dare una colorazione speciale che consente una visione più chiara delle lesioni nella cornea grazie ad agenti di contrasto come fluoresceina o blu dimetile.
Inoltre, se opportuno, è possibile raccogliere le secrezioni congiuntivali dopo aver irrigato il sacco lacrimale o, in alternativa, prelevando il materiale biologico dalla base dell’ulcera con una spatola Kimura o con biopsia corneale, in caso di lesioni profonde.
Come curare la cheratite oculare?
Dopo aver stabilito la diagnosi, a seconda della specificità e della causa della malattia, ma anche dello stadio evolutivo delle lesioni, l’oculista prescriverà il trattamento appropriato per il paziente.
Il farmaco varia da caso a caso, a seconda della causa della cheratite e dello stato di gravità. Ad esempio, per la cheratite batterica, dopo aver prelevato campioni per l’esame microbiologico al fine di stabilirne l’eziologia e l’antibiogramma, si consiglia l’antibiotico al quale l’organismo risponde meglio.
Invece, nella cheratite fungina, dopo aver ottenuto i risultati dei test, il medico può consigliare al paziente l’antimicotico più efficace.
In generale, il trattamento con corticosteroidi è controindicato ma la valutazione finale spetta allo specialista.
Infine, nella cheratite parassitaria, a seconda delle indicazioni mediche, si raccomanda di sottoporre le lenti a contatto ad un esame microbiologico. In parallelo potrebbe essere consigliata una terapia con neomicina 1%, propamidina isetionato 0,1%, una goccia ogni mezz’ora o ad un’ora di distanza.
L’obiettivo del trattamento è ridurre gli effetti distruttivi dell’infiammazione, fermare la proliferazione dell’agente patogeno, alleviare il dolore e guarire l’epitelio o lo strato interessato.
Rimedi naturali
Non esistono purtroppo dei veri rimedi naturali per curare la cheratite, in quanto essa costituisce una patologia che richiede necessariamente l’intervento di uno specialista.
Allo stesso tempo però è possibile aumentare le difese naturali del proprio organismo per prevenire e combattere le infezioni, quindi:
- Adottare una dieta sana, ricca di alimenti come frutta e verdura, almeno 5 volte al giorno.
- Fare attività fisica in base al proprio allenamento e capacità.
- Mantenere un’adeguata igiene del sonno, cercando un ritmo regolare sonno-veglia.
Collirio
L’applicazione di un collirio può essere effettuata solo dopo consulto medico, onde evitare pericolosi fai da te che possono aggravare la situazione. A seconda della causa della cheratite, infatti, lo specialista provvederà a giovare alle conseguenze, prescrivendo farmaci sistemici o topici dopo necessità.
In quanto tempo si guarisce
I tempi di guarigione della cheratite dipendono dalla sua causa. Nelle forme infettive (batteriche, virali o fungine) i farmaci fanno in media effetto in 7-10 giorni qualora non si sviluppi una resistenza.
Invece, nel caso incorrano complicazioni (es. cicatrice corneale) bisogna permettere alle cellule dello strato più esterno dell’occhio di ricostituirsi, allungando i tempi.
La cheratite è contagiosa?
La cheratite può essere trasmessa attraverso un’infezione. Questo può accadere se si entra in contatto con un batterio, virus o parassita che si trasmette poi strofinandosi o toccandosi gli occhi.
Può anche verificarsi in presenza di una patologia sistemica acuta come l’influenza o una malattia esantematica che si diffonde automaticamente agli occhi.
In alcuni casi è persino possibile trasmettersi da soli la cheratite, ad esempio in presenza di una lesione causata dal virus dell’herpes che viene toccata prima del contatto con la zona degli occhi. La cheratite non infettiva non è di per sé contagiosa, ma lo può diventare in caso di sovrainfezione con batteri, funghi o parassiti.
Come prevenire la cheratite
Sebbene la cheratite possa colpire chiunque ci sono dei piccoli accorgimenti che si possono adottare per prevenire il suo verificarsi, in particolare se si indossano lenti a contatto. Per cui:
- E’ importante assicurarsi di non andare a letto indossando le lenti a contatto.
- Rimuovere le stesse prima di entrare in piscina o in mare.
- Maneggiare le lenti solo con mani accuratamente deterse.
- Utilizzare i giusti tipi di soluzione detergente, come consigliato dal proprio ottico di fiducia.
- Sostituire regolarmente le lenti come raccomandato dal medico.
- Evitare di contrarre un’infezione virale può aiutare a ridurre il rischio di cheratite; assicurarsi di lavare spesso accuratamente le mani può servire ad uccidere eventuali virus raccolti dalla superficie degli oggetti con cui entriamo in contatto ogni giorno.
Fonti
- Rachwalik D, Pleyer U. Bakterielle Keratitis [Bacterial Keratitis]. Klin Monbl Augenheilkd. 2015 Jun;232(6):738-44. German. doi: 10.1055/s-0035-1545994. Epub 2015 Jun 17. PMID: 26084962.
- Das S, Garg P, Mullick R, Annavajjhala S. Keratitis following laser refractive surgery: Clinical spectrum, prevention and management. Indian J Ophthalmol. 2020 Dec;68(12):2813-2818. doi: 10.4103/ijo.IJO_2479_20. PMID: 33229656; PMCID: PMC7856934.
- Nazzaro V, Blanchet-Bardon C, Badillet G, Puissant A. Ipercheratosi, sordità e cheratite (KID syndrome). Studio di tre casi con dermatofitosi e revisione della letteratura [Hyperkeratosis, deafness and keratitis (KID syndrome). Study of 3 cases with dermatophytosis and review of the literature]. G Ital Dermatol Venereol. 1988 Jan-Feb;123(1-2):5-14. Italian. PMID: 3047058.
- De Simone S. Ricerche sulla respirazione e glicolisi anaerobia della cornea di coniglio in condizioni di cheratite neuroparalitica sperimentale [Oxygen consumption and anaerobic glycolysis of the rabbit cornea in experimental neuroparalytic keratitis]. Boll Ocul. 1955 Mar;34(3):129-37. Italian. PMID: 14389478.
Ti è piaciuto il nostro articolo? Condividilo su Pinterest.