Sommario
La bronchite è un’infiammazione della mucosa che riveste i bronchi, le strutture con architettura ad albero che conducono l’aria dal naso ai polmoni. Può presentarsi in forma acuta o cronica ma, nel primo caso, è quasi sempre (90% dei casi) un’infezione causata da virus. Infatti, è la conseguenza di un raffreddore e/o un’influenza che, per diverse ragioni, non sono efficacemente circoscritti e sconfitti dalle difese immunitarie. Quindi, l’infezione rimane attiva e si estende verso le basse vie respiratorie, ossia bronchi e polmoni, aumentando di gravità.
Invece, la bronchite cronica è il risultato di un progressivo processo di infiammazione dei bronchi, che riconosce cause chimiche come ad esempio, l’esposizione a sostanze irritanti che può verificarsi negli ambienti di lavoro o per inquinamento atmosferico. Ma, può rappresentare uno degli aspetti di patologie più complesse, come la Bronco Pneumopatia Cronica Ostruttiva (BPCO), le bronchiectasie o malattie genetiche come la fibrosi cistica. Per queste ragioni, la bronchite cronica è più diffusa nei Paesi industrializzati.
Entrambe le forme sono molto frequenti nel mondo. La forma acuta colpisce fra 30 e 50 persone su 1.000 ogni anno, mentre la bronchite cronica è la quinta causa di morte nel mondo e la terza in Europa.
Tuttavia, sia la forma acuta che quella cronica, possono essere prevenute. Quella acuta cercando di evitare le infezioni respiratorie (anche con le vaccinazioni) e quella cronica evitando il fumo da sigaretta e l’esposizione agli agenti chimici irritanti.
Bronchite: che cos’è
La bronchite è un processo infiammatorio della mucosa che riveste i bronchi, le strutture anatomiche ramificate disposte ad albero che conducono l’aria da naso e bocca ai polmoni. Ma, a seconda della durata dello stato infiammatorio, la bronchite si manifesta come forma acuta o cronica.
Le cause, cioè, l’agente patogeno non è quasi mai identificato, poiché la diagnosi si esegue sulla base dell’esame obiettivo e dell’anamnesi del paziente. Inoltre, trattandosi di una patologia prevalentemente virale, non richiede in genere la somministrazione di un antibiotico.
È il medico a valutare, sulla base dei sintomi, la possibilità di prescrivere un antibiotico. In particolare se la bronchite è provocata da un batterio oppure quando alla forma virale si sovrappone un’infezione batterica.
La terapia della bronchite acuta è esclusivamente di supporto, eccettuati i casi in cui si sviluppa una sovra infezione batterica. Perciò, il medico potrebbe prescrivere l’antibiotico.
Invece, per il trattamento della bronchite cronica, l’approccio è multidisciplinare e comprende la somministrazione di farmaci e terapie come l’ossigenoterapia e la fisioterapia respiratoria. Inoltre, è necessario anche seguire un’alimentazione corretta e un adeguato stile di vita.
Infine, la bronchite può rappresentare anche il sintomo di patologie più complesse, come la Bronco Pneumopatia Cronica Ostruttiva (BPCO), le bronchiectasie o malattie genetiche come la fibrosi cistica
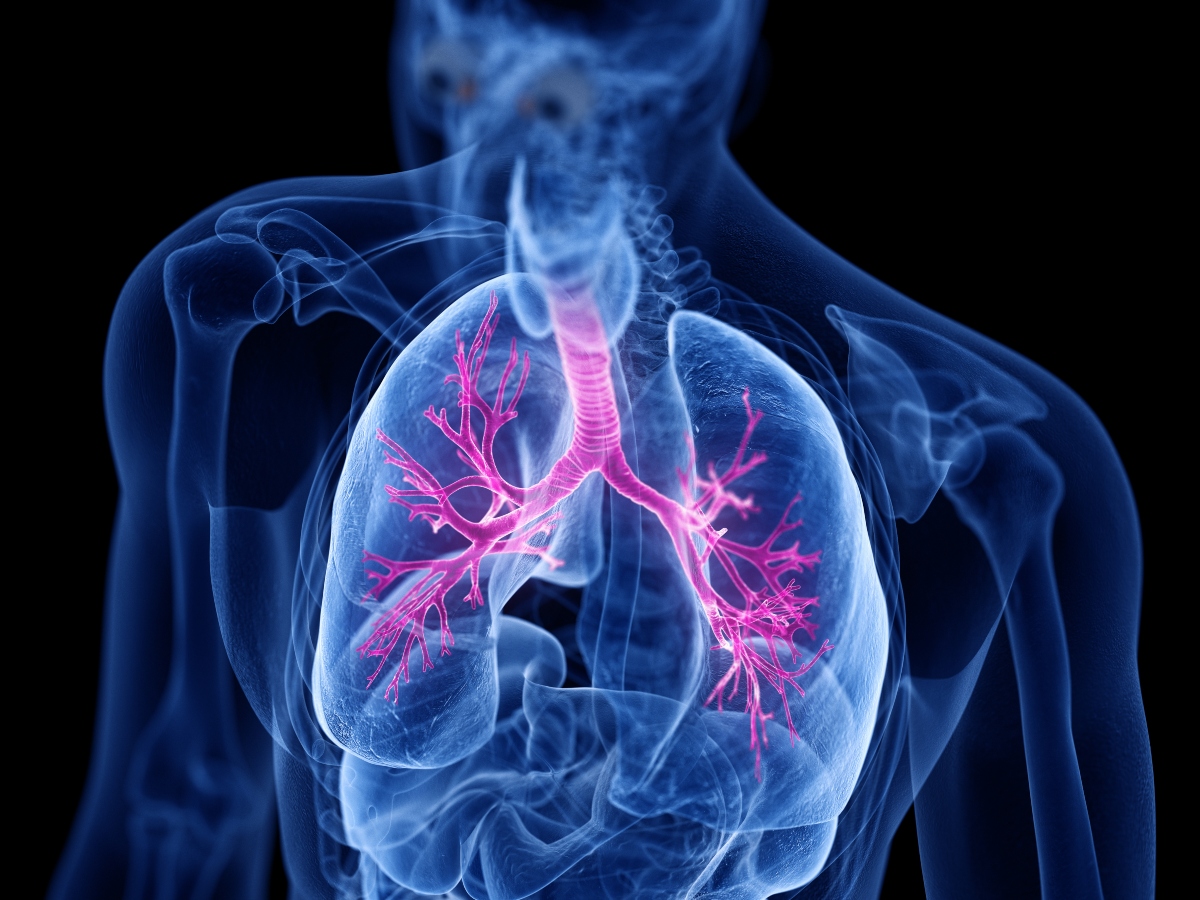
Bronchite: sintomi
I sintomi generici della bronchite, acuta o cronica, includono:
- difficoltà a respirare (dispnea).
- Tosse: persistente, è il sintomo più comune della bronchite.
- Produzione eccessiva di muco, nel quale possono essere presenti piccole perdite di sangue.
- Respiro sibilante.
- Febbre (talora assente).
- Dolori articolari.
- Raffreddore, influenza o altre patologie delle vie respiratorie, che possono essere all’origine delle forme acute.
- Raucedine.
- Oppressione al torace.
- Debolezza.
- Disturbi del sonno: il sonno viene frequentemente interrotto dalla tosse.
Come si manifesta la bronchite acuta
Fra i sintomi tipici della bronchite acuta, è possibile trovare il bruciore localizzato al petto, accompagnato da un senso di oppressione al torace. Questi sintomi sono dovuti all’interessamento della trachea nel processo infiammatorio.
Successivamente, dopo qualche giorno, compare la tosse, inizialmente secca e stizzosa, poi profonda e con abbondante secrezione di catarro. L’escreato può essere chiaro, purulento o contenere occasionalmente sangue. Ma, le caratteristiche dell’espettorato non corrispondono a una particolare eziologia (ossia, virale o batterica).
Nel 75% dei pazienti la tosse si risolve nel giro di due settimane ed è moderatamente produttiva. Si tratta dell’ultimo sintomo a regredire.
Inoltre, può essere presente febbricola. Se il paziente ha febbre, questa di solito non supera i 38,5°C e non si protrae oltre i 3-5 giorni. Ma, se la temperatura si alza oltre questi limiti o permane per un periodo più lungo, il quadro deve far sospettare la polmonite o una sovrainfezione batterica.
In seguito all’infiammazione, le pareti dei bronchi si rigonfiano e producono muco e pus: questo rende difficile e rumorosa la respirazione, che produce il caratteristico sibilo.
La sindrome clinica dura approssimativamente due settimane.
Come si manifesta la bronchite cronica
I sintomi tipici della bronchite cronica sono:
- tosse.
- Abbondante espettorato.
- Dispnea (difficoltà a respirare).
Ma, quest’ultima subentra lentamente nel tempo. Infatti, prima compare solo se si corre o si compie un’attività fisica impegnativa, in seguito anche salendo le scale o compiendo movimenti minimi.
La tosse è produttiva e può generare grandi quantità di espettorazione purulenta, densa e viscosa, in particolare nella bronchite acuta da bronchiectasia.
Inoltre, si verifica una riduzione del murmure vescicolare, il tipico rumore che si percepisce nel soggetto sano all’ingresso dell’aria negli alveoli.
Chi è affetto da bronchite cronica manifesta una prolungata fase espiratoria della respirazione, respiro sibilante e, talora, pneumotorace. Si tratta cioè della presenza di aria nello spazio pleurico che può portare al collasso del polmone.
Inoltre, una delle manifestazioni tipiche di questa malattia è la perdita di peso, dovuta anche al malessere generale (che riduce l’appetito), e la stanchezza profonda, con irregolarità del sonno, interrotto dalla tosse.
Talora, nelle riacutizzazioni il soggetto ha febbre e dolore toracico.
Nei casi avanzati di bronchite cronica, il soggetto va incontro a ipossiemia (riduzione della saturazione di ossigeno nel sangue al di sotto della norma) e insufficienza cardiaca destra (scompenso cardiaco congestizio). Si tratta di condizioni conseguenti all’ipertensione polmonare.
Talora è possibile rilevare un segno caratteristico, rappresentato dall’ippocratismo digitale, un rigonfiamento dell’estremità delle dita delle mani presente in alcune affezioni delle basse vie respiratorie.
Tipi di bronchite
Bronchite acuta
La bronchite acuta è solitamente (nel 90% dei casi) causata da un’infezione virale. Il responsabile è uno dei comuni virus che colpiscono l’apparato respiratorio causando malattie quali raffreddore e influenza e che, in determinate circostanze, anziché essere eliminato dal sistema immunitario, estende l’infezione alle basse vie (bronchi e polmoni).
Poiché la diagnosi della malattia si verifica per lo più sulla base dell’esame obiettivo e dell’anamnesi del paziente, raramente viene individuato l’agente patogeno responsabile.
Quanto può durare
La malattia ha breve durata, pari a circa due settimane, in seguito alle quali, grazie ad un fenomeno di autolimitazione e con la sola terapia di supporto, il paziente guarisce con restitutio ad integrum (ossia non si verificano esiti permanenti).
L’infezione primaria riguarda inizialmente le alte vie aeree, laringe e trachea, per poi estendersi ai bronchi.
L’infiammazione causata dall’ingresso del virus nelle cellule della mucosa bronchiale scatena la produzione di muco e la tosse, due meccanismi che hanno la funzione di pulire le vie respiratorie eliminando il virus.
L’azione dell’organismo nell’eliminare gli elementi coinvolti nel processo infiammatorio può portare all’innalzamento della temperatura. Tuttavia sono frequenti i casi di bronchite acuta senza febbre. In alcuni casi, può instaurarsi una sovrainfezione batterica, circostanza che richiede la somministrazione dell’antibiotico.
Bronchite cronica
La bronchite cronica è stata definita dall’Organizzazione Mondiale della Sanità (OMS), dal punto di vista clinico, come tosse produttiva presente quasi tutti i giorni della settimana per almeno 3 mesi di durata per 2 anni consecutivi.
È il risultato di una lesione alle vie aeree causata dall’esposizione al fumo, all’inquinamento atmosferico, ad agenti chimici irritanti o da altre condizioni patologiche. Quindi, è lo step finale di una degenerazione graduale delle strutture bronchiali.
Che cos’è
La bronchite cronica è un’evenienza molto più seria rispetto a quella acuta. A differenza di questa, infatti, che non lascia lesioni permanenti del parenchima polmonare, rappresenta un danno definitivo e difficilmente reversibile. Una circostanza che si verifica quando lo stimolo infiammatorio permane nel tempo.
Quindi, lo stimolo infiammatorio irrita l’epitelio (il tessuto di rivestimento) respiratorio, dando vita a un’infiammazione cronica, caratterizzata da infiltrazione di:
- linfociti T
- Macrofagi
- Neutrofili.
Queste cellule del sistema immunitario causano la formazione di edema (gonfiore) e, nel tempo, portano all’ispessimento fibrotico delle pareti bronchiali. Quest’ultimo è un fenomeno che restringe il calibro dei bronchi, rendendo difficile e rumoroso (tanto da produrre un caratteristico sibilo) il flusso dell’aria. La resistenza al passaggio dell’aria è amplificata dalla formazione di tappi di muco nei bronchi di calibro più esiguo.
Ma, un’altra conseguenza è l’aumento del numero di cellule deputate alla produzione di muco nei bronchi e nei bronchioli (i bronchi di diametro minore). Questo, unitamente all’ingrossamento (ipertrofia) delle ghiandole tracheali muco secernenti, comporta un significativo incremento della secrezione di muco.
La resistenza al flusso dell’aria nei soggetti affetti da bronchite cronica (che può essere misurata con la spirometria), diminuisce l’ossigenazione del sangue, perché riduce la sua circolazione nei polmoni e ostacola gli scambi gassosi.
In molti pazienti le riacutizzazioni, che comportano un peggioramento della tosse ed una produzione superiore di espettorato (catarro), possono essere molto frequenti e verificarsi una o più volte all’anno.
Ad ogni nuovo episodio, il quadro clinico globale del soggetto subisce un deterioramento con possibili conseguenze irreversibili.
Nel 50% dei pazienti, la progressione della malattia porta ad un declino della capacità funzionale dei polmoni e ad insufficienza respiratoria.

Bronchite: cause
Le cause della bronchite sono piuttosto diverse fra la forma acuta e quella cronica. Pertanto, verranno trattate separatamente nei prossimi paragrafi.
Forma acuta
Le malattie che nella loro evoluzione possono contribuire alla bronchite acuta, sono a trasmissione aerea e dunque caratterizzate da elevata contagiosità.
La bronchite acuta non è contagiosa in sé, ma lo è la patologia che l’ha generata.
Sia essa influenza, raffreddore o una delle altre malattie coinvolte. Quindi, nel 90% dei casi la bronchite acuta è causata da un’infezione virale che ha colpito le prime vie aeree, come laringe e trachea, e successivamente si estende ai bronchi.
L’infezione può essere provocata dai seguenti virus.
Raffreddore
Si tratta di un virus appartenente alla famiglia dei Rhinovirus, trasmissibile attraverso le goccioline di saliva emesse durante i colpi di tosse, gli starnuti e anche mentre parliamo.
Il contagio del raffreddore non è influenzato dalle basse temperature, ma dalla vita sociale e dalla permanenza nei luoghi chiusi e poco aerati.
Influenza
I virus influenzali appartengono alla famiglia degli Orthomyxovirus e sono classificati in A o B in base alla tipologia di nucleoproteine che possiedono.
Virus para-influenzale
I virus para-influenzali appartengono alla famiglia dei Paramyxovirus e comprendono molti ceppi che provocano numerose malattie respiratorie. Fra queste, alcune forme di raffreddore comune e le cosiddette sindromi para-influenzali, polmoniti e bronchiti.
I Paramyxovirus di tipo 1 sono la causa più frequente di una malattia poco diffusa, la laringotracheobronchite, una condizione che colpisce soprattutto i lattanti dai 6 ai 36 mesi e che può dare insufficienza respiratoria fatale.
Invece, il tipo 2 ed il 3 sono quelli responsabili delle epidemie autunnali. Il 3 è endemico e infetta principalmente i bambini di età inferiore all’anno, mentre il 4 è una causa non comune di patologie respiratorie che richiedono attenzione medica.
In particolare, i Paramyxovirus possono dare epidemie negli asili nido, nei reparti di pediatria e nelle scuole, anche se, nei soggetti sani, la maggior parte delle infezioni è asintomatica o lieve.
Virus respiratorio sinciziale (RSV)
Si tratta di un virus a RNA del quale sono stati identificati 2 sottogruppi, A e B.
Causa infezioni concentrate nella fascia di età al di sotto dei 4 anni ed è la causa più frequente di patologia delle vie aeree inferiori nei lattanti.
Il RSV è socialmente impattante per l’alto tasso di ricoveri che la sua infezione implica. Il virus respiratorio sinciziale è la causa più comune di bronchiolite, un’infezione respiratoria grave, nei bambini.
Coronavirus
Ci si riferisce ai coronavirus che aggrediscono l’uomo e che sono responsabili del raffreddore, non al SARS-CoV-2 alla base della COVID-19.
Metapneumovirus umano
Infine, questo è un virus molto simile al RSV.
Cosa causa la bronchite acuta
L’identificazione del virus alla base della bronchite acuta avviene in meno del 30% dei casi. Perché la malattia viene facilmente diagnosticata sulla base dell’esame obiettivo e dell’anamnesi del paziente.
In alcuni rari casi, la causa della bronchite acuta è batterica. Causata quindi da germi quali:
- Mycoplasma pneumoniae.
- Streptococcus pneumoniae.
- Haemophylus influenzae.
- Moraxella catarrhalis.
- Bordetella pertussis (il microorganismo responsabile della pertosse).
- Chlamydia pneumoniae.

Forma cronica
Invece, la bronchite cronica è il risultato di un danno alle vie aeree dovuto a:
- fumo.
- Inquinamento.
- Protratta esposizione ai gas.
- Fumi e polveri irritanti.
- Altre condizioni, che ne determinano direttamente l’insorgenza.
La forma cronica può rappresentare un aspetto di patologie quali la BPCO, la fibrosi cistica e la bronchiectasia.
Fumo e inquinamento
Il fumo da sigaretta contiene oltre 400 sostanze nocive, che si liberano durante la combustione e causano un danno sia fisico che chimico-infiammatorio. Ma, i danni provocati dal fumo sono, entro certi limiti, reversibili se si smette di fumare e, comunque, a distanza di anni dalla sua cessazione.
Invece, le esposizioni ai gas irritanti colpiscono prevalentemente le vie aeree, provocandone l’infiammazione. In particolare, ad essere colpiti sono la trachea (la conseguenza è la tracheite) e i bronchi (ne deriva la bronchite, che viene definita bronchiolite se riguarda i bronchi di diametro minore).
Inoltre, l’applicazione continua e a basse dosi (inferiori a quelle necessarie per generare fenomeni di tossicità acuta) nel tempo degli stimoli patogeni può causare la bronchite cronica.
Infine, per la contemporanea presenza dei due fattori di rischio, risulta molto difficile stabilire le rispettive responsabilità nell’insorgenza della bronchite cronica dell’esposizione a sostanze irritanti nei fumatori.
Bronchite: diagnosi
L’anamnesi e l’esame obiettivo costituiscono una componente molto importante nella diagnosi della bronchite, in particolare se acuta.
In questa forma, è principalmente la tosse persistente a rappresentare un fattore che spinge a sospettare la malattia. Ma, la diagnosi differenziale, nel caso di tosse persistente, si pone rispetto al:
- gocciolamento retronasale (dovuto a disturbi otorinolaringoiatrici)
- reflusso gastroesofageo
- asma.
Inoltre, all’auscultazione possono essere percepibili ronchi, crepitii e sibili.
Esami da fare
L’esame del sangue può fornire informazioni utili per la ricerca degli stati infettivi, attraverso la conta leucocitaria. Inoltre, vengono eseguiti gli esami di coltura sull’espettorato, per determinare la presenza di batteri ed escludere altre infezioni.
Invece, il test del pannello virale non è utile per la diagnosi della bronchite acuta, perché generalmente questo non influenza il trattamento.
La radiografia del torace viene effettuata nei pazienti con bronchite cronica e tosse persistente o febbre molto elevata allo scopo di valutare la presenza di segni di infezioni più estese (polmonite).
Inoltre, nei pazienti con bronchite cronica è possibile osservare un ispessimento delle pareti delle vie aeree, associato a dilatazione bronchiale (in particolare in caso di bronchiectasia).
Sprirometria e TAC
La TAC viene eseguita nei casi in cui sia necessario individuare eventuali anomalie dei polmoni e delle vie aeree in generale, come nel caso di bronchite cronica correlata a BPCO e bronchiectasia.
Il paziente si sottopone alla spirometria allo scopo di misurare la funzionalità polmonare, principalmente dal punto di vista dei volumi di aria che può essere contenuta nei polmoni.
Infine, Il test di provocazione bronchiale è utile alla misurazione della concentrazione di ossido nitrico presente nell’aria emessa, indicativa del livello di infiammazione presente nel tessuto.

Bronchite: complicazioni
A breve termine
Le complicanze nel breve periodo riguardano la bronchite acuta, la forma per la quale ha un senso considerare l’evoluzione nel breve periodo.
Malgrado nel 90% dei casi si tratti di forme virali, queste possono concorrere a creare un substrato adatto per la sovra-infezione batterica. Quindi, la bronchite batterica è verosimilmente sospettabile quando il paziente ha febbre molto elevata o che si protrae per più di 3-5 giorni.
In questi casi, il trattamento previsto è quello antibiotico, oltre alla terapia di sostegno per i sintomi. I soggetti diagnosticati con bronchite acuta con tosse persistente e profonda prostrazione devono essere valutati per il rischio di polmonite.
Infatti, quest’ultima rappresenta una complicazione della bronchite, che comporta un’estensione dell’infezione alle più basse vie aeree.
Complicazioni a lungo termine
Le complicazioni a lungo termine si riferiscono alla forma cronica della bronchite.
Le alterazioni del parenchima respiratorio possono portare a distruzione del tessuto e ad un tentativo, da parte delle cellule locali, di rigenerazione. La neovascolarizzazione (ossia la formazione di nuovi vasi sanguigni) espone al rischio di emorragie, perché si tratta di strutture anatomiche fragili.
Questo si esprime nel rischio di emottisi, ossia l’emissione di sangue con la tosse, una complicazione relativamente frequente nella bronchite cronica dei pazienti con bronchiectasia o fibrosi cistica.
Il trattamento iniziale di un’emottisi massiva deve perseguire l’obiettivo di prevenzione dell’inalazione di sangue nel polmone non interessato (che può causare soffocamento del paziente) e del dissanguamento causato da un’emorragia massiva e continua.
Per tamponare le emottisi occorre effettuare trattamenti quali la laserterapia e la cauterizzazione. In alternativa, possono essere iniettate adrenalina o vasopressina per via broncoscopica.
L’embolizzazione attraverso angiografia dell’arteria polmonare sta divenendo la metodica d’elezione per il trattamento di emottisi massive. In questi casi, i tassi di successo raggiungono il 90% dei pazienti sottoposti.
La chirurgia d’emergenza è indicata per un’emottisi massiva non controllabile dalle altre procedure. Un’ulteriore complicazione è rappresentata dagli possibili danni al tessuto bronchiale perpetrati da infezioni ricorrenti, resistenti alle terapie antibiotiche e opportunistiche (queste ultime tipiche dei soggetti immunocompromessi).

Bronchite: come si cura
Medicinali per curare la forma acuta
La natura della bronchite acuta è autolimitante con prognosi ottima. Infatti, è un’infezione virale che deve essere trattata con un periodo di riposo, idratazione adeguata e terapia di supporto per la gestione dei sintomi.
La terapia di supporto della bronchite acuta include:
- paracetamolo: viene usato come antipiretico in presenza di febbre.
- Antitussivi: consigliati solo se la tosse interferisce con il sonno.
- Beta agonisti per via inalatoria: sono broncodilatatori, farmaci che riducono l’ispessimento delle pareti bronchiali rendendo più semplice la respirazione. Devono essere impiegati in caso di difficoltà respiratorie e respiro sibilante, ma l’uso deve essere appropriato per il rischio di reazioni avverse quali tremori, nervosismo e agitazione.

È importante ricordare che le linee guida della European Respiratory Society (ERS) e della European Society of Clinical Microbiology and Infectious Diseases (ESCMID) indicano che i farmaci normalmente utilizzati per la terapia della bronchite acuta non dovrebbero essere prescritti dalla medicina primaria, perché nella maggior parte dei casi non necessari. Si tratta dei seguenti farmaci:
- antitussigeni
- Espettoranti
- Mucolitici
- Antistaminici
- Corticosteroidi per via inalatoria
- Broncodilatatori.
Anche gli antibiotici non sono richiesti, dal momento che la patologia è quasi sempre virale.
Peraltro, la bronchite acuta è una delle principali cause di abuso di antibiotici. Infatti, nel caso in cui l’eziologia sia batterica (si tratta di pochissimi casi) viene generalmente prescritta l’azitromicina.
Trattamento farmacologico per la forma cronica
Il trattamento della bronchite cronica è più articolato, di lunga durata e include: broncodilatatori per via inalatoria, corticosteroidi, antibiotici, espettoranti, sedativi della tosse. Segue una descrizione dei vari trattamenti.
Broncodilatatori per via inalatoria
Si tratta di farmaci che allentano la tensione sulla muscolatura liscia bronchiale, migliorando la respirazione. Si utilizzano soprattutto medicinali di recente sviluppo, come:
- idacaterolo (beta-agonista appartenente alla categoria dei LABA, i Long Acting Beta-adrenoceptors Agonists).
- Glicopirrolinio (attivo sui recettori muscarinici e appartenente alla categoria dei LAMA, Long Acting Muscarinic-adrenoceptors Agonists).
L’uso di questi farmaci riduce il numero di riacutizzazioni e il ricorso ai cortisonici.
Corticosteroidi
Vengono impiegati per ridurre lo stato infiammatorio persistente; per via inalatoria non hanno sempre successo.
Il problema associato alla terapia con cortisonici è l’aumento dei rischi di osteoporosi, di diabete e di immunosoppressione, già elevati nel paziente anziano.
Pertanto, occorre ridurre al minimo il ricorso a questi farmaci. Sono consigliati per i pazienti che sperimentano più di due riesacerbazioni all’anno nonostante l’utilizzo di broncodilatatori.
Antibiotici
Vengono somministrati negli episodi di infezione acuta, soprattutto negli anziani con BPCO e selezionati nell’ambito dei beta-lattamici orali e dei macrolidi. Lo scopo è quello di prevenire sovrainfezioni batteriche che possono evolvere in polmoniti.
Infine, gli espettoranti e i sedativi della tosse vengono prescritti per ridurre la quantità di espettorato prodotta e in caso di tosse persistente e fastidiosa.

Ossigenoterapia ed altre terapie fisiche
L’ossigenoterapia viene prescritta ai pazienti affetti da bronchite cronica con grave insufficienza respiratoria e ipossiemia (riduzione della saturazione di ossigeno nel sangue al di sotto della norma).
Ma, perché possa portare benefici apprezzabili, l’ossigenoterapia deve essere somministrata per almeno 16 ore al giorno. Inoltre, durante il trattamento, la saturazione di ossigeno nel sangue deve essere monitorata da un infermiere o dal medico.
Deve essere somministrata durante la notte, dopo i pasti e durante l’attività fisica.
La terapia con l’ossigeno può essere veicolata attraverso le bombole, che contengono ossigeno compresso e vengono generalmente impiegate in caso di emergenza.
Un’alternativa è rappresentata dall’ossigeno liquido, che può essere trasportato in un apposito zaino. Questo sistema aumenta le possibilità di movimento del paziente.
Ma, per liberare i bronchi quando le secrezioni di muco sono eccessive e impediscono la respirazione, può essere utile la pulizia delle secrezioni, una serie di procedure volte alla detersione delle vie respiratorie.
Fisioterapia respiratoria
Inoltre, i bronchi possono essere mantenuti pervi con specifiche manovre eseguite dal fisioterapista della respirazione, alcune delle quali possono essere insegnate al paziente perché le compia anche in autonomia. Fanno parte di queste procedure:
- drenaggio posturale
- Percussioni
- Vibrazioni
- Tosse assistita.
Per trattare le frequenti emottisi, è possibile ricorrere all’embolizzazione delle arterie bronchiali o a procedure chirurgiche quali la resezione polmonare focale.

Dieta
Nei pazienti affetti da bronchite acuta, la presenza di febbre, anche non elevata ma che si protrae per qualche giorno, deve orientare verso un maggior consumo di cibi che possano migliorare l’idratazione dei tessuti.
Quindi, il consiglio è quello di privilegiare frutta e verdura, soprattutto crude, oltre a bere in quantità adeguate. Può essere utile ricorrere all’uso di tisane calde, se non è presente mal di gola, per facilitare la fluidificazione del muco.
Invece, il paziente affetto dalla forma cronica deve porre molta attenzione alla sua alimentazione.
Infatti, è importante seguire una dieta leggera ma nutriente, scegliendo cibi ricchi di carboidrati e proteine (in particolare pasta, pollo e pesce).
La dieta deve comporsi di pasti piccoli e frequenti, che nei periodi di riacutizzazione possono arrivare anche a 5-6 al giorno. Inoltre, i pazienti con bronchite cronica devono mantenere un severo controllo del peso, poiché il sovrappeso e l’obesità rendono ancora più difficile la respirazione.
Bronchite cronica ed esercizio fisico
Uno dei sintomi più penalizzanti per i pazienti affetti da bronchite cronica è la dispnea, che riduce la possibilità di fare movimento fisico e scoraggia i malati dall’intraprenderlo.
Tuttavia, i medici ricordano che i pazienti non dovrebbero allarmarsi notando moderate difficoltà respiratorie nell’esecuzione di un esercizio ma considerare piuttosto come più nociva per il corpo la totale assenza di sport.
Il consiglio è quello di cominciare con sforzi lievi, allenandosi salendo le scale, per poi proseguire con attività più strutturate, fermandosi quando si avverte il bisogno di riposare.
Rimedi naturali
In caso di bronchite acuta può essere utile assumere tisane calde, se non è presente mal di gola, per facilitare la fluidificazione del muco.
Bere acqua in quantità adeguate aiuta a mantenere l’idratazione dei tessuti.
Per facilitare la respirazione nei pazienti con bronchite cronica, è consigliabile l’uso di indumenti larghi, comodi e facili da indossare.
Inoltre, la temperatura degli ambienti domestici dovrebbe essere compresa fra 19 e 21°C. Troppo calda o troppo fredda può rendere più complicato respirare.
Ma, poiché la bronchite cronica è una patologia di per sé innescata dall’esposizione a sostanze chimiche irritanti, il consiglio è di evitare di usare solventi o altri composti dall’odore forte, come le vernici.
Inoltre, per migliorare la qualità del sonno, spesso interrotto dalla tosse, è bene evitare di assumere caffè o tè durante il pomeriggio e la sera.

Bronchite: prevenzione
La prevenzione della bronchite acuta può essere realizzata evitando, per quanto possibile, la permanenza nei luoghi affollati e chiusi durante la stagione invernale. Questo riduce la possibilità di contagio delle patologie delle vie respiratorie che possono degenerare in bronchite.
Ma, un altro consiglio utile può essere quello di non trascurare le lievi infezioni delle vie respiratorie superiori, come il raffreddore e la faringite, o infezioni più serie, come l’influenza. Inoltre, osservare un’opportuna convalescenza aiuta a ridurre il rischio di estensione del disturbo ai bronchi.
È bene inspirare sempre dal naso e ridurre l’esposizione all’inquinamento e alle sostanze tossiche, indossando una mascherina nelle condizioni a rischio (come durante l’utilizzo di vernici o solventi) e nel traffico intenso delle grandi città.
L’umidificazione degli ambienti domestici e professionali diminuisce la possibilità di ammalarsi di patologie dell’apparato respiratorio.
Come contenere il rischio infettivo
Inoltre, per contenere il rischio infettivo, è opportuno lavare frequentemente le mani, con acqua calda corrente e sapone oppure, quando l’acqua non è disponibile, detergerle utilizzando un gel idroalcolico in commercio.
Ma, la forma di prevenzione più importante per la bronchite cronica è rappresentata dalla rinuncia al fumo da sigaretta. Infatti, il fumo irrita le mucose e favorisce l’instaurarsi dei processi infiammatori che, nel tempo, producono lesioni irreversibili nelle vie respiratorie.
Immunizzazioni non specifiche per la bronchite ma efficaci nella sua prevenzione sono rappresentate dalle vaccinazioni contro lo Streptococcus pneumoniae e quella annuale contro l’influenza, che vengono consigliate annualmente a tutti gli anziani e in particolare ai soggetti a rischio.
Bronchite: epidemiologia
La bronchite è una malattia estremamente diffusa, in particolare nei Paesi industrializzati, nei quali raggiunge un’incidenza pari a circa 3.000 casi su 100.000 abitanti. La maggiore frequenza con cui la bronchite si manifesta in queste aree è collegata all’inquinamento atmosferico, classificato fra i fattori di rischio per questa malattia insieme al fumo e all’esposizione ad agenti chimici particolari utilizzati in alcuni settori della produzione.
Le persone più a rischio sono quelle più fragili ed esposte.
Nelle grandi città, i bambini piccoli si spostano, sia camminando da soli che trasportati nel passeggino, con naso e bocca ad altezza dei tubi di scarico. Quindi, questo aspetto, unitamente all’immaturità del loro apparato respiratorio e del sistema immunitario, li include fra i soggetti a maggiore rischio.
I tassi di ospedalizzazione per patologie delle basse vie respiratorie, come la bronchite e la bronchiolite, sono relativamente elevati nelle grandi città industrializzate.
Ma, a causa della fragilità e della frequente coesistenza di altre malattie, anche gli anziani sono fra gli individui più esposti al rischio di bronchite.
Una categoria che comprende le persone con malattie respiratorie pregresse, i fumatori e, come emerge da numerosi studi, anche coloro che vivono con fumatori e che inalano fumo passivo.
Impatto sociale
L’incidenza della bronchite acuta negli adulti è molto elevata e compresa fra 30 e 50 persone ogni 1.000 per anno. In Europa circa 16.500.000 di pazienti adulti colpiti da bronchite acuta vengono trattati ogni anno in ambito di medicina primaria.
Si stima che un quarto delle visite compiute dai medici di medicina generale sia dovuto alle affezioni delle vie aeree superiori e inferiori.
Malgrado la complessiva benignità del decorso di questa malattia, dal punto di vista sociale il suo impatto non è trascurabile. Insieme alle altre comuni affezioni delle vie aeree, è alla base di quasi un terzo delle giornate di assenteismo dal lavoro e dalla scuola.
La bronchite cronica è la quinta causa di morte nel mondo e le previsioni non intravedono miglioramenti. Infatti, si stima che nel 2030 sarà al quarto e al settimo posto come causa di disabilità.
Invece, in Europa, è la terza causa di morte, dopo le malattie cardiovascolari e i tumori. Il 10% degli italiani soffre di bronchite cronica. I numeri di questa patologia sono decisamente importanti, in particolare se si considera che sono per larga parte sottostimati. Infatti, la bronchite cronica è sottostimata anche come causa di morte.

Bronchite: categorie più colpite
La bronchite cronica colpisce alcune categorie professionali esposte a sostanze chimiche che infiammano le vie respiratorie e, nel lungo periodo, possono contribuire all’evoluzione del quadro infiammatorio cronico. Fra queste:
- minatori.
- Pompieri.
- Garagisti.
- Operai addetti alle fabbriche tessili o allo stampaggio di metalli, ai silos ed alla movimentazione di cereali, agli allevamenti, all’edilizia.
Malgrado le cause professionali abbiano un impatto notevole, il fattore di rischio maggiore per questa patologia è rappresentato dal fumo.
In Italia, dopo il trend in diminuzione del numero di fumatori conseguente all’introduzione della Legge Sirchia, i numeri stanno risalendo. Il 27% della popolazione fuma e ormai le donne hanno raggiunto gli uomini in questo triste primato.
Gli studi epidemiologici mostrano che nel nostro Paese questa patologia prevale nella popolazione maschile, in particolare nei soggetti di età compresa fra i 45 e 64 anni con basso livello di istruzione e reddito inferiore.
Bronchite: cenni storici
Nei secoli scorsi, la bronchite è stata definita sulla base dell’aspetto complessivo assunto dall’apparato respiratorio durante la malattia. Nel Seicento, il medico di Ginevra Teophile Bonet descrisse la Bronco Pneumopatia Cronica Ostruttiva, uno dei quadri clinici nei quali si inserisce la bronchite cronica, come una malattia caratterizzata da “polmoni voluminosi”.
Un’espressione ripresa dall’italiano Giovan Battista Morgagni, il quale osservò che il gonfiore di questi organi, nei malati, era dovuto al loro contenuto d’aria.
Successivamente, gli studi proseguirono, con gli strumenti dell’epoca, fino alla pubblicazione nel 1789 di una serie di illustrazioni del polmone colpito da enfisema, una delle componenti della BPCO insieme alla bronchite cronica.
Ma fu l’inglese Charles Badham il primo medico a distinguere la bronchite dagli altri disturbi respiratori.
La sua scoperta fu pubblicata nell’ambito di un suo celebre saggio, nel quale distinse le tre forme che venivano attribuite alla patologia:
- acuta
- Astenica
- Cronica.
Badham attribuì alla malattia il nome con cui è conosciuta anche oggi nel 1808.
Ma, l’invenzione dello stetoscopio da parte di René Laennec nel 1816 rivoluzionò la diagnosi della bronchite e delle altre malattie del sistema respiratorio, ulteriormente affinata con l’introduzione dello spirometro, che dobbiamo al britannico John Hutchinson.
I primi rimedi impiegati nel passato per la cura della bronchite furono l’incenso, le spezie, alcune erbe officinali. Ma, nei secoli scorsi fu ampio l’uso dei salassi nel tentativo di trattare la malattia.
La farmacologia ha cambiato la storia della malattia, soprattutto con l’introduzione dei broncodilatatori.
Link esterni
- Coming together: the ATS/ERS consensus on clinical pulmonary function testing – V. Brusasco et al – European Respiratory Journal, 2005.
- An Official American Thoracic Society Public Policy Statement: Novel Risk Factors and the Global Burden of Chronic Obstructive Pulmonary Disease – American Thoracic Society, 2010.
- Teophile Bonet – JAMA.
- Malattie dell’Apparato Respiratorio – C. Terzano.
- AIFA – Rapporto OSMED sull’uso dei farmaci in Italia, 2015
Ti è piaciuto il nostro articolo? Condividilo su Pinterest.